A cikk orvosi szakértője
Új kiadványok
Ízületi hipermobilitás
Utolsó ellenőrzés: 04.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.

A hipermobilitás az ízületek és a test más struktúráinak speciális állapota, amelyben a mozgások amplitúdója sokkal nagyobb a normálisnál. A hipermobil ízületek rugalmassága és rugalmassága általában messze meghaladja a test természetes, fiziológiai rugalmasságát, és sok szakember abszolút patológiának tekinti.
Az ízületi mobilitás mértéke az ízületi tok rugalmasságától és nyúlási képességétől függ. Ez vonatkozik az inakra és a szalagokra is. Az orvosoknak nincs egységes álláspontjuk ebben a problémában. Számos vita folyik erről a kérdésről. A legtöbben azonban hajlamosak azt hinni, hogy ez az állapot kóros és kezelést igényel. A fő érv e nézet mellett az, hogy ez az állapot gyakran fájdalmas.
Ízületi hipermobilitás szindróma
Azt az állapotot, amelyben az ízületek túlzott mozgékonyságnak és rugalmasságnak vannak kitéve, hipermobilitás szindrómának nevezik. Ez az állapot mind felnőtteknél, mind gyermekeknél előfordul. Még az időseket sem kerüli el. Ugyanakkor megkülönböztető jegye, hogy ezt az állapotot fájdalom és kellemetlen érzés jellemzi. Ezen kritérium alapján sorolják az állapotot kóros jelenségként. Ez az állapot különösen intenzív fizikai terhelés alatt, hosszan tartó aktivitás után, valamint fiataloknál a csontszerkezetek intenzív növekedésének időszakában. A fájdalmas érzések fő helye a lábak. De gyakran fájdalom jelentkezhet a karokban és akár a gerincben is.
Az ízületi hipermobilitás alatt elsősorban a térdízület fokozott mozgékonyságát értjük, mivel ez a leggyakoribb patológia. Manapság azonban egyre több a bokaízület kellemetlenségével és fokozott mozgékonyságával kapcsolatos eset. Az orvosok még nem tudják, hogyan magyarázzák az ilyen átalakulásokat.
A hipermobilitás szindróma egy lazaság és túlzott mobilitás szindróma.
Ezt a patológiát a szalagok túlzott nyújthatósága jellemzi, ami az ízület túlzott mozgékonyságával jár. Leggyakrabban a gerinc ízületeit érinti ez a patológia, amelyek meglazulnak. Ez a patológia meglehetősen ritkán fordul elő. Az előfordulási arány nem haladja meg az 1%-ot. Gyakran spondylolisthesisszel kombinálva alakul ki, amelyet a csigolyák vízszintes elmozdulása kísér. Gyakran a betegség egyik tünetének tekintik. Az érintett ízület stabilizálásához műtétre lehet szükség.
Járványtan
Nem mondható, hogy a hipermobilitás ritka állapot. A lakosság körülbelül 15%-ánál fordul elő. Ugyanakkor sokan nem is gyanítják, hogy ezzel a betegséggel küzdenek, hanem egyszerűen a test tulajdonságának, a természetes hajlékonyságnak tartják. Sokan ezt a tünetet nem kóros, különálló állapotnak, hanem egyszerűen gyenge szalagoknak tekintik. Valójában meglehetősen nehéz lehet megkülönböztetni a gyenge szalagok és inak tüneteit a hipermobilitástól.
Gyermekeknél a patológia sokkal gyakoribb, mint felnőtteknél és időseknél - az esetek körülbelül 9%-át teszi ki, míg a felnőtt lakosság körében ez az arány 4%. Az idősek körében ez az állapot az eseteknek mindössze 2%-át teszi ki. Azt is érdemes megjegyezni, hogy a nők hajlamosabbak a hipermobilitásra, mint a férfiak. Körülbelül 3,5-szer gyakrabban fordul elő náluk ez a patológia, mint a férfi lakosságnál. Ez a szindróma gyakran más betegségekkel kombinálva fordul elő, és egy másik, leggyakrabban a mozgásszervi rendszerrel kapcsolatos betegség egyik tüneteként jelenik meg.
Okoz ízületi hipermobilitás
Egyetlen kutató, még kevésbé egy gyakorló orvos sem tud egyértelmű választ adni arra a kérdésre, hogy mi is pontosan a patológia oka. Az okok még mindig nem teljesen ismertek. Csak feltételezések, sőt egyéni elméletek léteznek, amelyek csak kis mértékben világítanak rá a patológia eredetére és etiológiájára.
A legtöbb tudós azonban egyetért ezzel, és hajlamos molekuláris szinten vizsgálni az okot. Így sok szakértő úgy véli, hogy a kollagén – az inak és izmok fontos alkotóeleme – túlzott nyújthatósága a kiváltó ok az ilyen állapot kialakulásában. Ha a kollagénrostok nyújthatósága meghaladja a normál értékeket, akkor azt mondhatjuk, hogy az ízület túlzottan mozgékony lesz. Ez nagy mozgástartományt válthat ki, ugyanakkor izomgyengeséget és a szalagrendszer zavarát okozhatja.
Egy másik elmélet szerint az ok a szervezet anyagcsere-folyamatainak zavara, és mindenekelőtt a fehérjeszerkezetek zavara. Vannak olyan feltételezések, hogy az ilyen változások genetikai jellegűek, vagy a méhen belüli fejlődés sajátosságainak köszönhetők. Van egy másik nézőpont is, amely szerint a fokozott mozgékonyság okának a vitaminok hiányát kell tekinteni, különösen gyermekkorban. Egyesek úgy vélik, hogy a gyors, gyors súlygyarapodás és az elmaradt izomtömeg-növekedés túlzott ízületi mobilitást okozhat. Különböző sérülések és ízületi károsodások is gyakran okozzák az okot.
Kockázati tényezők
A kockázati csoportba tartoznak azok az emberek, akik különféle genetikai rendellenességekben és eltérésekben szenvednek, valamint azok, akiknél anyagcserezavarokat diagnosztizáltak. A fehérje-anyagcsere zavarai, a vitaminhiány és a fehérjeszintézis zavarai különösen negatív hatással vannak az ízületek állapotára. A kockázati csoportba tartoznak a meglehetősen magas emberek, különösen, ha a testsúlyuk nem elegendő. A gyermekkori gyors növekedés hipermobilitáshoz is vezethet.
A túlzott mobilitás a profi sportolókat is veszélyezteti, túlzott terhelésnek és állandó fáradtságnak teszi ki testüket. Az anabolikus szteroidok, a dopping, a kábítószerek és a sporttáplálkozáshoz használt gyógyszerek szedése is befolyásolhatja az ízületek állapotát és azok mozgékonyságát.
Érdemes megjegyezni, hogy sok ember, aki kézitusával, különféle harcművészetekkel, csikunggal, jógával és különféle kínai egészségügyi gyakorlatokkal foglalkozik, túlzott ízületi mozgékonysággal küzd. De ebben a tekintetben továbbra is vitatott a kérdés, hogy ez az állapot kóros-e. A helyzet az, hogy az ilyen rendszeres gyakorlással az ember nem érez fájdalmat és kellemetlenséget. Ezért nem kóros állapotról beszélhetünk, hanem a test belső tartalékainak mozgósításáról, amelyek lehetővé teszik az ember számára, hogy túllépjen a test szokásos képességein. Az ilyen gyakorlatokat gyakorlók ízületeinek vizsgálatakor gyulladásos és degeneratív folyamatokat nem észleltek. Épp ellenkezőleg, megfiatalodást és intenzív szövetregenerációt figyeltek meg.
Pathogenezis
A patogenezis a szervezet természetes biokémiai folyamatainak molekuláris szintű felborulásán alapul. Ugyanakkor a kollagén és más fehérjevegyületek normális szintézise is megzavarodik. Ez a szervezetben zajló más típusú anyagcsere-folyamatok zavarát vonja maga után. Mivel a kollagén biztosítja a szövetek mobilitását és nyújthatóságát, túlzott szintézise vagy lerakódása a szervezetben túlzott mobilitást és a keményedési és csontosodási folyamatok zavarát okozza. A kollagén az inak és szalagok felszínének gyors öregedését és kopását is kiválthatja, aminek következtében elveszítik rugalmasságukat és ellenállásukat, és könnyen átalakulnak és különféle mechanikai behatásoknak vannak kitéve.
Emellett a környező lágy szövetek meglágyulása, amelyek nem képesek megtámasztani az ízületet és mechanikai szilárdságot biztosítani, növeli a mobilitást. A lágy szövetek duzzanata, az ízületi folyadék kiáramlása, amelyek különböző okokból jelentkeznek, olyan tényezővé válik, amely csökkenti az ízület szilárdságát és lerombolja a vázát.
Hisztológiai és citológiai vizsgálatok során megállapítható, hogy az ízületben nincsenek gyulladásos folyamatok. Ugyanakkor magas szintű regeneráció és a traumát követő szöveti regenerációhoz közeli állapot figyelhető meg. A szervezetben a kollagén és az elasztin mennyisége is jelentősen megnő. Az ízületet körülvevő szinoviális folyadék vizsgálatakor a fehérje és a hámsejtek mennyiségének csökkenése figyelhető meg.
Tünetek ízületi hipermobilitás
Először is, ez az állapot az ízületek túlzott, természetellenes rugalmasságáról ismerhető fel, amely jelentősen meghaladja a normát, figyelembe véve a test életkori jellemzőit, és jelentősen meghaladja mások képességeit. Egyes emberek számára ez egyszerűen a fokozott rugalmasság állapota, amely nem zavarja az embert, és nem okoz kellemetlenséget. De a legtöbb ember számára ez továbbra is egy kóros állapot, amelyet fájdalom és kellemetlenség kísér.
Általában az embernek elég erős ízületi fájdalma van, és a fájdalom este és éjszaka fokozódik. Sokan azonban megjegyzik, hogy enyhe fájdalom szindróma jelentkezik napközben, sőt reggel is, miután az ember felébred. Kisebb sérülés vagy mechanikai sérülés esetén a fájdalom fokozódik. Fizikai megterhelés esetén fokozódó fájdalomérzet is jelentkezik. Leggyakrabban a térd- és bokaízületek fájnak. Ha ez az állapot előrehalad, és már régóta fennáll, a személy lábai csavarodhatnak és fordulhatnak. Ez különösen reggel, alvás után és nyugodt állapotban észrevehető.
A hipermobilitás felismerhető a gyakori ficamokról, amelyek az embert egész életében elkísérik. Ugyanakkor számos ficam sajátossága, hogy ezek könnyen és fájdalommentesen, néha akár spontán módon is visszahúzódnak az ízület mozgatásakor, külső segítség nélkül.
A hipermobilitás kialakulásának jele lehet a szinovitisz is, ami az ízületi területen fellépő gyulladásos folyamat. Az ízület felszínét bélelő hártya van kitéve a legintenzívebb gyulladásnak. A gerincben, különösen a mellkasi régióban jelentkező állandó fájdalom is aggodalomra ad okot.
A gerincferdülés, ami görbületet okoz, szintén a hipermobilitás kialakulásának egyik jele lehet. A megkülönböztető jegye, hogy egy személy nem képes egy pozíciót felvenni és abban hosszú ideig maradni. Nem tudja irányítani az ízületeit. Még ha mindent megtesz is a póz fenntartása érdekében, egy idő után spontán görbület jelentkezik. Az izomfájdalom megjelenése szintén lehetővé teszi a hipermobilitás gyanúját a korai stádiumban.
A térdízületek hipermobilitása
Ez a leggyakoribb patológia, amivel a betegek orvoshoz fordulnak. Gyermekeknél és felnőtteknél egyaránt gyakran előfordul. Jellemzője a fokozott kellemetlenség és fájdalomérzet. A fájdalom főként a térd környékén lokalizálódik, de a bokaízületre is átterjedhet. A fájdalom fizikai megterhelés után fokozódik. A fájdalom a csontnövekedés időszakában is meglehetősen súlyos.
A profi sportolóknál, akik folyamatosan nagy terhelésnek teszik ki a lábaikat, a fájdalom a lágy szövetek duzzanatával jár. Az ízületi folyadék felgyülemlése is elég gyakori.
A szövettani vizsgálat során gyulladásos folyamatot nem diagnosztizálnak. Az általános klinikai kép sok hasonlóságot mutat a trauma következményeivel. Jelentős különbségek jellemzőek az ízületi folyadék összetételére is. Nagy mennyiségű fehérje kimutatható. Különböző sejtek is jelen vannak, például hámsejtek. A szöveti struktúrák károsodásának mértéke a normál tartományon belül marad, ezért a kóros folyamat átlagos súlyossága esetén a személy továbbra is sportolhat.
A térdkalács hipermobilitása
A fő panasz a fájdalom. Ez a patológia bármilyen életkorban megnyilvánulhat. A tünetek meglehetősen változatosak, és gyakran egy másik betegség tüneteiként álcázzák magukat. Számos genetikai és veleszületett ízületi rendellenesség esetén szinte mindig differenciáldiagnózisra van szükség. Az orvosnak általában nehéz azonnal azonosítania a patológiát, ezért a diagnózis és a további kezelés leggyakrabban a beteg kezdeti panaszain alapul.
Az érdekes az, hogy az „arany középút” ebben a patológiában rendkívül ritka. Általában egy személy vagy nem érez semmilyen tünetet, kivéve a fokozott mobilitást és rugalmasságot, vagy görcsöktől és súlyos fájdalom szindrómától szenved, ami komoly genetikai rendellenesség gyanújára ad okot. Ezért a helyes diagnózis felállításához jó diagnoszta szükséges.
A fő diagnosztikai módszer egy vizsgálat, amely magában foglalja a klasszikus klinikai módszerekkel végzett fizikális vizsgálatot, valamint további funkcionális teszteket, amelyek lehetővé teszik az ízületek állapotának és rugalmasságának mértékének felmérését. Laboratóriumi és műszeres módszereket ritkán alkalmaznak. Alapvetően gyulladás gyanúja vagy társbetegségek jelenléte esetén alkalmazzák őket. A fő értékelési módszer a Beighton-skála, amely lehetővé teszi a rugalmasság 9 pontos skálán történő értékelését. Ebben az esetben a beteget 3 egyszerű rugalmassági mozdulat végrehajtására kérik fel.
Csípő hipermobilitás
Ez a patológia a csípőízületek túlzott rugalmassága és mozgékonysága. Leggyakrabban gyermekkorban fordul elő. A lányok a legfogékonyabbak erre a patológiára. A lányok körében a morbiditás aránya a patológia körülbelül 80%-át teszi ki. A legtöbb kutató úgy véli, hogy a betegség genetikailag meghatározott. A családi morbiditás az esetek körülbelül egyharmadát teszi ki. A patogenezis általában a kollagénstruktúrák anyagcseréjének zavarán alapul.
A kezelés főként oszteopátiás. Leggyakrabban 2-3 ülés elegendő a patológia megszüntetéséhez. Az ilyen ülések után a mozgástartomány normalizálódik, a túlzott izomfeszültség megszűnik, és a környező szövetekben az anyagcsere-folyamatok normalizálódnak.
A medenceízületek túlzott mozgékonyságának leggyakoribb szövődménye a csípő ficama és szubluxációja. Ez gyakran egy veleszületett rendellenesség, amely sokkal gyakoribb azoknál a gyermekeknél, akik farfekvéses helyzetben születtek.
A hipermobilitás oka lehet maga a csont is, a szalagrendszer rugalmasságának vagy integritásának megsértése, kóros jelenségek. Előfordul, hogy a csont normális fejlődése és vízszintes síkban való elhelyezkedése megszakad.
Fontos a patológia időben történő felismerése és a kezelés megkezdése. Így számos súlyos szövődmény elkerülhető. Ugyanakkor az olyan korai megnyilvánulások, mint a gyermek egyik lábának rövidülése a másik láb normál méretének hátterében, az első riasztó jeleknek tekinthetők. A következők riasztó jeleknek tekinthetők: egy további redő megjelenése a combon csecsemőnél, a far- és fenékredők teljes szimmetriája, valamint egy idegen hang jelenléte a térd oldalra mozgatásakor.
A kezelés főként terápiás gyakorlatokra, az aktív-passzív gimnasztika egyéni technikáinak alkalmazására és időben történő masszázsra korlátozódik. Ritka esetekben gyógyszeres kezelésre van szükség. Fő célja a tünetek megszüntetése.
A vállízület hipermobilitása
A vállízület fokozott mozgékonysága meglehetősen gyakori. Oka a fehérje-anyagcsere zavara és az ízületi mobilitást biztosító vázizmok tónusának csökkenése. A szalagrendszer gyengesége is megfigyelhető. Az anamnézisben szerepel ízületi fájdalom, fokozott érzékenység a fizikai aktivitásra és gyakori sérülések. Különösen gyakori az ízületi ficam. Ilyenkor megnövekedett mozgási amplitúdó és túlzott mozgástartomány figyelhető meg az ízületben.
Ebben az esetben ennek a patológiának az ízületi megnyilvánulásai és az ízületen kívüliek is vannak. A patológia első formáját az ízületek fokozott mobilitása jellemzi.
Az extraartikuláris patológia formáját a gyulladásos folyamat jelenléte jellemzi más, közeli területeken. Ebben az esetben a fokozott mobilitást gyakran ízületi és izomfájdalom kíséri. Fájdalom, nehézség, nyomásérzés jelentkezhet az ízületi területen, de tapintással más patológiát nem észlelnek. A legtöbb esetben a patológia vizualizálása sem lehetséges. Jellemző vonás, hogy a fájdalom masszázs közben fokozódik, de a teljes kezelés befejezése után egy idő után az állapot javul. A fájdalom szindróma súlyossága gyakran függ a személy érzelmi állapotától, általános közérzetétől és az egyidejűleg fennálló patológiáktól. Akut vagy krónikus formában jelentkezhet, gyakori ficamokkal és szubluxációkkal kísérve.
A vállízületi patológia egyik jele a fájdalom, amely magában az ízületben jelentkezik, fokozatosan terjedve az egész vállra, a lapockára és a szegycsont területére. Ezt a folyamatot a bőr fokozott nyújthatósága, valamint túlzott rugalmassága és sérülékenysége kíséri. Ez a patológia különösen veszélyes a szívproblémákkal és a normális vérkeringéssel küzdők számára.
Könyök hipermobilitás
Ez az állapot lehet veleszületett vagy szerzett. Leggyakrabban a veleszületett rendellenességek genetikailag meghatározottak, vagy a méhen belüli fejlődés patológiái, születési trauma okozzák. Vannak esetek a familiáris hipermobilitásról is.
A szerzett ízületi mozgások leggyakrabban trauma, sérülés, túlzott edzés következményei. Ez a táncosok, balerinák és sportolók fő szakmai betegsége. Ez a patológia különösen intenzíven fejlődik azoknál az embereknél, akiknek kezdetben magas a természetes rugalmasságuk. A túlzott ízületi mobilitás a mozgásszervi betegségek és más betegségek hátterében is kialakulhat. A mobilitás jelentősen megnő a terhesség hátterében.
A betegek fő panasza a mozgások nagy amplitúdója mellett a sérült ízület területén jelentkező fájdalom és kellemetlenség. A patogenezis az ízületben zajló anyagcsere-folyamatok, valamint a kollagénstruktúrák normális szintézisének megsértésén alapul.
A diagnózis leggyakrabban a klinikai képen alapul. Szükség esetén laboratóriumi és műszeres vizsgálatokat is előírnak. Általában egy általános fizikális vizsgálat és számos ízületi mobilitást és rugalmasságot vizsgáló vizsgálat elegendő a diagnózis felállításához.
A kezelés főként összetett, beleértve a fizioterápiás eljárásokat, a testmozgást, a masszázst és a gyógyszeres terápiát. A sebészeti módszereket rendkívül ritkán alkalmazzák, hatástalannak tekintik őket.
Az állkapocsízület hipermobilitása
Az ebben a betegségben szenvedő betegek számos panaszt tesznek. Legtöbbjüket az ízület morfológiai és szerkezeti változásai okozzák. A betegek gyakran túlzott mozgékonyságot tapasztalnak az ízület területén, amit fájdalom és kellemetlen érzés kísér. Ezt az állapotot különösen súlyosbítja a beszéd, rágás és nyelés. Hipermobilitás gyanúja esetén orvoshoz kell fordulni. Ortopéd fogorvos segíthet. Fontos a mielőbbi átfogó kezelés, mivel veszélyes szövődménynek tekinthető a rágóizmok normális szerkezetének és lokalizációjának megsértése. Az izomtónus is csökken. A folyamatot a rágóizmok trofizmusának megsértése, az arcizmok funkcionális állapotának zavara kísérheti. Gyakran gyulladás és fertőző folyamat alakul ki. Ebben az esetben fennáll az ízületi ficam kialakulásának veszélye.
Komplikációk és következmények
A hipermobilitásnak lehetnek szövődményei, például egy ilyen patológiában szenvedő személynél gyakran jelentkeznek ficamok, szubluxációk, ízületi és szalagrándulások. Az ilyen emberek gyakrabban vannak kitéve rándulásoknak és sérüléseknek, mint mások. A térd- vagy bokaízület túlzott mozgékonysága esetén rokkantság alakulhat ki, mivel amikor az ember a lábára támaszkodik, az megcsavarodik, ami ficamhoz, súlyos sérüléshez, az izmok gyengüléséhez vezethet. Az izomgyengeség szélsőséges stádiuma a myositis, az izomsorvadás, amely részleges vagy teljes bénuláshoz vezet.
Diagnostics ízületi hipermobilitás
A hipermobilitáshoz hasonló állapot diagnosztizálásához szükséges egy szakképzett szakemberrel kapcsolatba lépni, aki az ízületek, végtagok és izmok kezelésére specializálódott. Fordulhat a helyi terapeutához, aki ezután konzultációra utalja Önt a szükséges szakemberrel.
A diagnózis felállításához általában elegendő az anamnézis. Először az orvos élettörténetet gyűjt, amely már sokat elárulhat a személyről, az életmódjáról. Ebből, az adatok elemzése alapján az orvos következtetést vonhat le a lehetséges kísérőbetegségekről, az állapot okairól. Gyakran az ok azonosítása után az orvos megszünteti azt, és ez elegendő a személy teljes gyógyulásához.
A vizsgálat során az orvos kórtörténetet is gyűjt, azaz kideríti, hogy pontosan mi zavarja a személyt, részletes leírást kap a tünetekről, megtudja, hogy mióta zavarja a betegség, mik voltak az első jelei, van-e hasonló állapot a rokonoknál, szülőknél. Fontos azt is kideríteni, hogy vannak-e olyan tényezők, amelyek növelik a mozgásképességet, vagy éppen ellenkezőleg, csökkentik azt? Van-e fájdalom, milyen a természete, a megnyilvánulás jellemzői, súlyossága.
Ezután klasszikus kutatási módszerek - tapintás, ütögetés - segítségével az orvos vizsgálatot végez - kitapint, meghallgatja a lehetséges patológiákat. Speciális diagnosztikai vizsgálatokat is végeznek, amelyek segítenek pontosan meghatározni a patológia okát és fejlődési fokát. Diagnosztikai tesztként különféle fizikai gyakorlatokat alkalmaznak, amelyek az ízületek rugalmasságát, mobilitását mutatják be. Általában ezek alapján lehet határt húzni a kóros és a természetes állapot között, azonosítani a meglévő sérüléseket és károsodásokat.
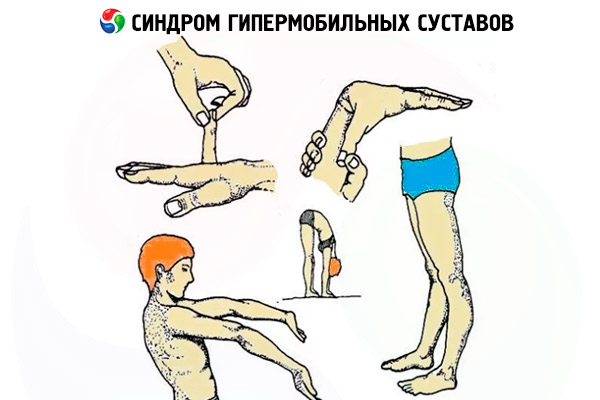
A leggyakoribb tesztek a következők: a pácienst arra kérik, hogy hüvelykujjával érintse meg az alkar belső oldalát. Ha valaki elég hajlékony, akkor nem lesz képes elvégezni ezt a gyakorlatot.
Ezután arra kérnek, hogy a kisujjaddal érintsd meg a kezed külső részét. Ezt a gyakorlatot is csak az végezheti, akinek túlzottan rugalmasak az ízületei.
A harmadik szakaszban a személy feláll, és megpróbálja a kezével elérni a padlót. A térdeket nem szabad behajlítani. Végül a negyedik teszt a könyökök és a végtagok állapotát és helyzetét figyeli, miközben a karok és a lábak teljesen kiegyenesednek. Hipermobilitás esetén a könyökök és a térdek az ellenkező irányba hajlanak.
Általában egy ilyen vizsgálat elegendő a diagnózis felállításához. További módszerekre csak akkor lehet szükség, ha további patológia gyanúja merül fel, például gyulladásos vagy degeneratív folyamat, kötőszöveti vagy hámszöveti rendellenesség.
 [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
Tesztek
Először is klinikai vizsgálatokat (standard) írnak fel. Ez egy klinikai vér- és vizeletvizsgálat. Hozzávetőleges képet adnak a szervezetben zajló fő folyamatok irányáról, lehetővé teszik a patológiák gyanúját és a további diagnosztika leghatékonyabb programjának kidolgozását, amely segít a kóros folyamatok azonosításában és a szükséges intézkedések megtételében.
A klinikai vérvizsgálat kimutathatja a gyulladásos folyamat, a vírusos vagy bakteriális fertőzés, az allergiás reakciók jelenlétét. A legfontosabb diagnosztikai mutatók a leukociták szintje és a leukocita-képlet. Gyulladásos folyamat során az ESR hirtelen megemelkedik, a limfociták száma és a leukociták összszáma is megnő. A leukocita-képlet balra tolódása figyelhető meg.
Szükség lehet vizeletvizsgálatra is, mivel a vizelet biológiai folyadék, amely az anyagcsere végtermékeit tartalmazza. A szervezetben zajló gyulladásos folyamatok kialakulását és a kötő- és hámszövet gyulladását jelző negatív jel a glükóz vagy fehérje jelenléte a vizeletben.
A gyulladásos és degeneratív folyamatokat leukocituria kísérheti. Ez egy olyan állapot, amelyben a leukociták száma a vizeletben hirtelen megnő.
Bakteriális eredetű gyulladásos folyamat gyanúja esetén bakteriológiai vizsgálatra van szükség. A bakteriológiai oltás standard módszereit alkalmazzák, amelyek során a tenyészetet elültetik, majd inkubálják, ami lehetővé teszi a kórokozó izolálását és mennyiségi, valamint minőségi jellemzőinek meghatározását. Antibiotikum-érzékenységi vizsgálatot is végezhetnek, amely lehetővé teszi az optimális kezelés kiválasztását, valamint a legérzékenyebb antibiotikum és annak szükséges dózisának meghatározását. A vizsgálat tárgya vér, vizelet, gyulladásos váladék, ízületi folyadék.
Az ízületi folyadék kinyerése érdekében szúrást végeznek, majd biológiai anyagot gyűjtenek. Hiperplázia gyanúja és rosszindulatú vagy jóindulatú daganat kialakulása esetén szövettani mintavétellel járó biopsziára lehet szükség. Ezután citoszkópiát végeznek, amelynek során a nyert anyagot megfestik, különböző biokémiai markereknek teszik ki, és meghatározzák a sejt morfológiai jellemzőit és citológiai szerkezetét. A szövettani elemzés elvégzéséhez speciális, szövetnövekedésre szánt táptalajokra vetést végeznek. A növekedés jellege és iránya alapján meghatározzák a daganat főbb jellemzőit, és megfelelő következtetéseket vonnak le.
Ezenkívül szükség lehet a vérben és a testszövetekben található vitaminok mennyiségi és minőségi tartalmának elemzésére. Speciális biokémiai vizsgálatokra lehet szükség, különösen a fehérjék, fehérjék, egyes aminosavak, mikroorganizmusok tartalmának vizsgálatára a vérben, azok mennyiségi, minőségi jellemzőire, valamint arányára vonatkozóan.
Hipermobilitás esetén, különösen, ha ízületi fájdalommal és kellemetlen érzéssel jár, gyakran reumatikus vizsgálatokat írnak elő. Ezenkívül ajánlott megelőző célból legalább évente egyszer elvégeztetni ezeket a vizsgálatokat. Ezek lehetővé teszik számos gyulladásos, degeneratív, nekrotikus és autoimmun folyamat korai stádiumban történő azonosítását. Alapvetően a C-reaktív protein, a reumatoid faktor, az antistreptolizinek és a szeromukoidok mutatóit értékelik. Fontos nemcsak ezek mennyiségét, hanem arányát is meghatározni. Ezen elemzés segítségével a kezelési folyamat nyomon követése is lehetséges, és szükség esetén bizonyos módosítások elvégzése.
A reumatoid faktor a szervezetben zajló akut kóros folyamat indikátora. Egy egészséges emberben nincs reumatoid faktor. Jelenléte a vérben bármilyen etiológiájú és lokalizációjú gyulladásos betegség jele. Ez gyakran előfordul reumatoid artritisz, hepatitisz, mononukleózis és autoimmun betegségek esetén.
Az antistreptolizin szintén a streptococcus fertőzés lízisét (eliminációját) célzó tényező. Vagyis növekedése megnövekedett streptococcus tartalommal következik be. Ez gyulladásos folyamat kialakulására utalhat az ízületi tokban és a lágy szövetekben.
A szeromukoidok szintjének meghatározása hipermobilitás esetén nagyon fontos szerepet játszhat. Ennek a módszernek a jelentősége abban rejlik, hogy lehetővé teszi a betegség jóval a klinikai tünetek megjelenése előtti kimutatását, így intézkedéseket lehet tenni a megelőzése érdekében.
A szeromukoidok mennyisége a gyulladás hátterében növekszik. Ennek fontos diagnosztikai értéke van számos kóros állapotban, lassú gyulladásokban, amelyek gyakorlatilag nem zavarják az embert, és klinikai módszerekkel nehezen kimutathatók.
A C-reaktív protein az akut gyulladásos folyamat egyik indikátora. A plazmában lévő fehérje mennyiségének növekedése a gyulladás kialakulását jelzi. Ha a kezelés során a szint csökken, az a kezelés hatékonyságát jelzi. Figyelembe kell venni, hogy a fehérje csak a betegség akut stádiumát mutatja. Ha a betegség krónikussá vált, a fehérje mennyisége normálissá válik.
Ha a rendelkezésre álló adatok alapján nem lehetséges teljes mértékben megállapítani az okot vagy a klinikai képet, akkor immunogramot is felírhatnak, amely feltárja az immunrendszer főbb mutatóit.
Műszeres diagnosztika
Akkor alkalmazzák, ha az orvos a diagnosztikai vizsgálat során nem tudott pontos diagnózist felállítani, valamint ha az orvos lágy szövetek, ízületi tok gyulladására vagy más egyidejű patológiák kialakulására gyanakszik. Leggyakrabban röntgenvizsgálatot, komputertomográfiát és mágneses rezonancia képalkotást végeznek.
A röntgensugarak segítségével megvilágíthatók a csontok, láthatóvá tehetők a károsodások, sérülések vagy patológiák a csontokban. Ez a módszer különösen hatékony, ha csonttöréseket, idegek elmozdulását és becsípődését, csontkinövéseket, sőt ízületi gyulladást is meg kell jeleníteni.
A CT és MRI segítségével vizsgálhatók a lágy szövetek. Az izmok, szalagok, inak, sőt még a porcok és a környező lágy szövetek is jól láthatók.
Ha felmerül az izmok anyagcsere-folyamatainak zavarának gyanúja, valamint az idegkárosodás gyanúja, EMNG-t alkalmaznak - az elektromioneurográfia módszerét. Ezzel a módszerrel fel lehet mérni, hogy milyen mértékben károsodott az idegek vezetőképessége és az izomszövet ingerlékenysége. Ezt az idegimpulzus-vezetőképesség mutatói alapján mérik.
Megkülönböztető diagnózis
A hipermobilitást gyakran meg kell különböztetni a természetes emberi rugalmasságtól és más, hasonló jellemzőkkel rendelkező kóros állapotoktól. A differenciáldiagnózis felállításához szükséges megkülönböztetni az állapotot a genetikai és a szerzett patológiáktól. Ez különösen fontos a generalizált ízületi lazaság esetén.
A sikeres differenciálás első lépése a kötőszöveti patológiáktól való elkülönítés szükségessége. Ehhez standard klinikai vizsgálatot alkalmaznak. A leginformatívabb módszer a tapintásos vizsgálat. A standard fizikális vizsgálat is kötelező. Különböző funkcionális teszteket alkalmaznak.
Néhány veleszületett rendellenesség felismerhető a jellegzetes klinikai képük alapján.
Az Ehlers-Danlos-szindróma egy egyedülálló betegség, amely a kötőszöveti betegségek egy csoportjába tartozik. Egyes tünetek a kötőszöveti patológiára és a bőrpatológiára is vonatkoznak. A bőrpatológia meglehetősen változatos lehet. Az anomáliák széles skálán mozoghatnak: a túlzott lágyságtól a hiperelaszticitásig, amelyet repedések és zúzódások kísérnek. Ez az állapot fokozatosan hegek kialakulásához, a szalagok, izmok és csontok lágyulásához, valamint fokozott rugalmasságához és mozgékonyságához vezet.
Ezt az állapotot gyakran fájdalom, folyadékgyülem, ízületi és csontszerkezeti ficam kíséri. A fő szövődmény a lábak instabilitása, amelyben a személy nem tud támaszkodni az alsó végtagokra. Leggyakrabban öröklődik.
Rendkívül fontos megkülönböztetni az Ehlers-Danlos-szindróma IV. stádiumát a hipermobilitástól, mivel ez a szindróma komoly veszélyt jelent a szervezetre és életveszélyes állapot. Ez a szindróma veszélyes, mert az erek, különösen az artériák spontán repedéséhez vezethet. A vena cava és a parenchymás szervek repedése is előfordulhat. Ez az állapot különösen veszélyes a terhesség alatt álló nők számára, mivel méhrepedés léphet fel. Az állapotot a kollagénszintézis zavara okozza.
A második stádiumban fontos megkülönböztetni a Marfan-szindrómától, amely egy olyan rendellenesség, amelyet nemcsak az ízületek, hanem más szervek fokozott mozgékonysága is jellemez. A személynek sajátos megjelenése is van. Az ebben a szindrómában szenvedő személy rendellenesen magas, hosszú, a testhez képest aránytalan végtagokkal rendelkezik. A teste vékony, az ujjai hosszúak. Szemészeti rendellenességek, mint például a rövidlátás és az ízületi eltérések is jellemzőek.
A rendellenességeket a fibrillin anyagcseréjének zavara okozza a szervezetben. Ez egy speciális glikoprotein komplex, amely a kötőszövet legfontosabb alkotóeleme. Rendkívül fontos az is, hogy időben felismerjük ezt a patológiát, mivel veszélyt jelenthet az emberi életre. Így veszélyes szövődmény az aorta aneurizma vagy disszekciója, az aortacsatorna regurgitációja, a mitrális billentyű prolapsusa.
Alapvetően az ilyen patológiát gyermekkorban észlelik. Ha felmerül a szindróma gyanúja, átfogó vizsgálaton kell átesni. Laboratóriumi vizsgálat kötelező. Fontos a vérplazma aminosav-összetételének elemzése. Fontos kizárni a homocitinuriát és az anyagcserezavarokat. A Marfan-szindróma további differenciálást igényel. Fontos megkülönböztetni a homociszteinuriától. A második patológia megkülönböztető jellemzője a mentális retardáció.
Osteogenezissel differenciálódást végeznek. A betegség megkülönböztető jellemzője a szklerák túlzott vékonysága, valamint a szklerák színének kékes árnyalata. A csontok egyre törékenyebbek lesznek, és az embernek gyakran vannak törései. A betegségnek halálos és nem halálos formái vannak. Jellemző lehet az alacsony termet is. A halálos forma a csontok magas törékenységével jár, ami összeegyeztethetetlen az élettel. A nem halálos formákat a tünetek enyhébb súlyossága jellemzi, amelyek nem jelentenek halálos veszélyt. Szívproblémák és süketség alakulhatnak ki.
A Stickler-szindróma abban különbözik a hipermobilitástól, hogy a fokozott ízületi mobilitás hátterében a személy sajátos arcvonásokat fejleszt ki. A járomcsont megváltozik, az orrnyereg beesik. Szenzorineurális halláskárosodás is kialakulhat. Leggyakrabban csecsemőkorban jelentkezik. Az ilyen gyermekek légzőszervi megbetegedésekben is szenvednek. Idősebb gyermekeknél az ízületi gyulladás egyidejű betegségként alakul ki, amely általában hajlamos a progresszióra, és serdülőkorig progrediál.
A Williams-szindróma sok tekintetben hasonlít a hipermobilitáshoz, de abban különbözik, hogy mentális és fizikai fejlődési késés hátterében alakul ki. Főként gyermekeknél diagnosztizálják. A kapcsolódó patológiák közé tartozik a szív- és érrendszeri diszfunkció. Felnőttkorban ízületi kontraktúra alakulhat ki. Megkülönböztető jellemzője a durva hang és az alacsony termet. Veszélyes szövődmény az aorta-szűkület, az érszűkület és a szívbetegség.
Ízületi hipermobilitási teszt
Az adatok változóak, és ezt figyelembe kell venni a diagnózis felállításakor. Fontos figyelembe venni az anamnézist: a személy egyéni jellemzőit, életkorát, nemét, a csont- és izomrendszer állapotát. A személy fiziológiai állapota is fontos. Például fiataloknál az ezen a skálán mért érték általában sokkal magasabb lesz, mint időseknél. Terhesség alatt a normál értékek jelentősen megváltozhatnak.
Fontos figyelembe venni, hogy egy vagy két ízület túlzott rugalmassága nem utal patológiára. A betegség jelenlétét az egész test szintjén jelentkező általános rugalmasság jelenléte alapján lehet megítélni.
Genetikai patológia jelenlétét több jel kombinációja esetén lehet megvitatni. Ez az alapja a genetikai elemzés elvégzésének, amely alapján már levonhatók bizonyos következtetések.
Beighton-skála
Ennek köszönhetően meghatározható a hipermobilitás súlyossága. Ízületi szintű diagnosztikára használják. Mindegyik mozgékonyságát pontokban értékelik, majd az eredményt összegzik és összehasonlítják a skálával.
A Beighton-skála 5 kritériumot tartalmaz, amelyek alapján az állapotot felmérik. Először az ízületek passzív kinyúlását mérik fel. Ha egy személy 90 fokkal ki tudja nyújtani, akkor hipermobilitásról beszélhetünk.
A második mutató a hüvelykujj passzív nyomása az alkar belső oldalára. Normális esetben a könyök- és térdízületek túlnyúlása nem haladhatja meg a 10 fokot. A lefelé dőlést is felmérik. A lábaknak egyeneseknek kell lenniük, és a személynek a kezével érintenie kell a padlót. Általában a pontszám nem haladhatja meg a 4 pontot. Vannak azonban esetek, amikor a lányok 4 pont feletti eredményt mutatnak, és ez nem tekinthető patológiának. Ez különösen igaz a 16-20 éves fiatal lányokra, akik különböző sportokat űznek.
Ki kapcsolódni?
Kezelés ízületi hipermobilitás
A hipermobilitás kezelése patogenetikai kezelésen alapul, amelynek célja a szervezetben zajló kóros folyamat kiküszöbölése. Néha, korai stádiumban, etiológiai kezelést alkalmaznak, amely a normális ízületi mobilitás zavarához vezető ok kiküszöbölésén alapul. Patogenetikai kezelést akkor alkalmaznak, ha a diagnózis pontosan megállapított, és a patológia klinikai képe jól látható. Ebben az esetben a kezelés lefolyását különböző laboratóriumi és műszeres vizsgálati módszerekkel követik nyomon. Az eredmények jobbra fordulása a kezelés hatékonyságát jelzi.
Megelőzés
A megelőzés az egészséges életmódon alapul. Szükséges az optimális fizikai aktivitás fenntartása. Kemény felületen vagy speciális ortopéd matracokon kell aludni. Fontos olyan testmozgásokat végezni, amelyek erősítik a hátizmokat. Erre jó az úszás és a tenisz. Szükséges megelőző masszázsokon részt venni. Ha hajlamos a hipermobilitásra, rendszeresen izomlazító kúrákat kell szednie. Az első jelek megjelenésekor a lehető leghamarabb orvoshoz kell fordulni, és tüneti terápiát kell végezni.
A patológia korai stádiumban történő felismerése és az időben történő intézkedések megtétele érdekében megelőző orvosi vizsgálatokon kell részt venni, laboratóriumi vizsgálatokat kell végezni, különösen reumatikus vizsgálatokat. 25 év felettieknek ajánlott évente legalább egyszer elvégezni ezeket. Ez különösen igaz a mozgásszervi problémákkal küzdőkre.
A betegség utáni kiújulások megelőzése érdekében szigorúan be kell tartani az orvos ajánlásait, és teljes körű rehabilitációs kúrán kell részt venni. Meg kell érteni, hogy a rehabilitáció hosszú távú. Ezenkívül ez a patológia folyamatos megfigyelést igényel. Intézkedéseket kell tenni a meglévő deformációk korrekciójára és az újak kialakulásának megelőzésére. Fontos a gerinc mentén elhelyezkedő izmok erősítése.
Előrejelzés
Sok gyermeknél kedvező a prognózis – a hipermobilitás általában serdülőkorban elmúlik. Felnőtteknél más a helyzet. Náluk hipermobilitás lép fel, a legtöbb esetben kezelésre szorulnak. Ha a kezelést időben megkezdik, a prognózis kedvező lehet. Megfelelő terápia hiányában súlyos szövődmények léphetnek fel: gyulladásos, degeneratív folyamatok az ízületekben. Gyakran alakulnak ki szívproblémák, a központi idegrendszer működése megszakad.
Ízületi hipermobilitás és a hadsereg
A hipermobilitás csak a sorkatonát vizsgáló bizottság döntésével lehet alapja a katonai szolgálatra való elhalasztásnak vagy alkalmatlanságnak. Lehetetlen egyértelműen megválaszolni ezt a kérdést, mivel a problémát átfogóan közelítik meg: figyelembe veszik a patológia súlyosságát, a test fő funkcióinak korlátozását, a teljesítményre gyakorolt hatást, a fizikai aktivitást.

