A cikk orvosi szakértője
Új kiadványok
Ischaemiás kardiomiopátia
Utolsó ellenőrzés: 29.06.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
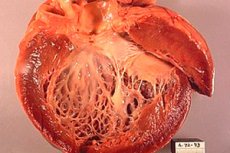
Az ischaemiás kardiomiopátia (ICM) egy olyan szívbetegség, amely a szívizom ischaemiája, azaz a szívizom elégtelen vér- és oxigénellátása következtében alakul ki. Ez az állapot a szívet vérrel ellátó koszorúerek szűkülete vagy elzáródása miatt alakulhat ki. Az ischaemiás kardiomiopátia a szívműködés romlásához és szívelégtelenség kialakulásához vezethet.
Az ischaemiás kardiomiopátia kialakulásának fontos kockázati tényezői az ateroszklerózis (koleszterin lerakódása az artériás falakon), az artériás hipertónia (magas vérnyomás), a dohányzás, a cukorbetegség, a lipidanyagcsere zavarai, a családi hajlam és egyéb tényezők, amelyek hozzájárulnak az ateroszklerózis kialakulásához.
Az ischaemiás kardiomiopátia fő tünetei a következők lehetnek:
- Mellkasi fájdalom vagy nyomás (angina), amely testmozgás vagy stressz hatására jelentkezhet.
- Légszomj és fáradtság.
- Erős szívverés vagy szabálytalan szívritmus érzése.
- Duzzanat (pl. lábdagadás).
- Gyengeség és az általános egészségi állapot romlása.
Az ischaemiás kardiomiopátia diagnózisát általában különféle vizsgálatok, például EKG, echokardiográfia, koronarográfia és szívterheléses tesztek után állítják fel. Az ICM kezelése magában foglalja a kockázati tényezők korrekcióját (pl. artériás magas vérnyomás kezelése, dohányzásról való leszokás), a szív vérellátását javító és a tüneteket kezelő gyógyszeres terápiát, és néha műtétet, például stent beültetéssel végzett angioplasztikát vagy koszorúér-bypass műtétet. A kezelés magában foglalhatja az életmódbeli változásokat is, például a rendszeres testmozgást, a diétát és a mérsékelt alkoholfogyasztást.
A korai orvosi ellátás és a kezelési ajánlások betartása jelentősen javíthatja az ischaemiás kardiomiopátiában szenvedő betegek prognózisát. [ 1 ]
Okoz ischaemiás kardiomiopátia
Az ischaemiás kardiomiopátia fő okai a következők:
- Koszorúér-atteroszklerózis: A koszorúér-kardiomiopátia leggyakoribb oka az ateroszklerózis, amely plakkok kialakulását okozza az artériákban, szűkítve vagy elzárva azokat. Ez zavarja a szívizom normális vérellátását.
- Koszorúér-szűkület: A koszorúerek szűkülete, vagyis a koszorúerek szűkülete szintén okozhat koszorúér-kardiomiopátiát. Ennek oka lehet az érelmeszesedés, valamint más tényezők is.
- Trombózis vagy embólia: A vérrögök (vérrögök) kialakulása a koszorúerekben vagy az embólia (a vérrög vagy plakk egy részének leválása) szintén elzárhatja a szív vérellátását, és koszorúér-kardiomiopátiát okozhat.
- Artériás magas vérnyomás: A vérnyomás tartós emelkedése növelheti a szív terhelését, és ischaemiás kardiomiopátia kialakulásához vezethet.
- Cukorbetegség: A cukorbetegség az érelmeszesedés és az iszkémiás kardiomiopátia kockázati tényezője, mivel károsíthatja az érfalakat és elősegítheti a plakkképződést.
- Dohányzás: A dohányzás az érelmeszesedés, és így az iszkémiás kardiomiopátia kockázati tényezője.
- Genetikai hajlam: Az örökletes tényezők is szerepet játszhatnak a betegség kialakulásában.
- Egyéb kockázati tényezők: Ide tartozik az elhízás, a fizikai inaktivitás, a rossz táplálkozás, a túlzott alkoholfogyasztás és a stressz.
Pathogenezis
Az ICM patogenezise számos tényezőhöz kapcsolódik, amelyek végső soron a szívizomfunkció romlásához vezetnek. Íme a CHF patogenezisének főbb lépései:
- Koszorúér-atteroszklerózis: A CAD fő oka az ateroszklerózis, amelyben az artériák belső rétege (intima) károsodik, és zsíros lerakódások, úgynevezett plakkok halmozódnak fel. Ezek a plakkok méretükben növekedhetnek, és elfoglalhatják az artériák lumenét, ami szűkíti vagy elzárja a vér áramlását a szívizomhoz.
- Ischaemia: A koszorúerek szűkülete vagy elzáródása korlátozott oxigénellátást eredményez a szívben, ami ischaemiát okoz. Az oxigénhiány mellkasi fájdalmat (angina pectoris) okozhat és károsíthatja a szívsejteket.
- Szívsejtek pusztulása: Krónikus ischaemia esetén a szívsejtek oxigénhiány miatt elkezdhetnek elhalni. Ezt a folyamatot nekrózisnak nevezik, és elhalt szövetek kialakulásához vezethet a szívben.
- Szívizomzat átalakulása: A szívsejtek maradandó károsodása és nekrózisa a szív átalakulásához vezet. Ez azt jelenti, hogy a szívizom kevésbé képes összehúzódni és hatékonyan pumpálni a vért.
- Szívelégtelenség: Ennek eredményeként a szív elveszítheti a normális szívteljesítmény fenntartásának képességét, ami szívelégtelenség kialakulásához vezethet. Az ICM-ben szenvedő betegek olyan tüneteket tapasztalhatnak, mint a légszomj, a fáradtság és a duzzanat.
Az olyan kockázati tényezők, mint a dohányzás, a magas vérnyomás, a cukorbetegség és a lipidanyagcsere-zavarok súlyosbíthatják az érelmeszesedés és az iszkémiás kardiomiopátia kialakulását.
Tünetek ischaemiás kardiomiopátia
Az ischaemiás kardiomiopátia tünetei hasonlóak lehetnek a koszorúér-betegség (CHD) tüneteihez, és a következők lehetnek:
- Mellkasi fájdalom (angina pectoris): Fájdalom vagy nyomás a mellkasban, amely kisugározhat a nyakba, a vállakba, a karokba vagy a hátra. A fájdalom általában testmozgás vagy stressz hatására jelentkezik, és nyugalmi állapotban vagy nitroglicerin bevétele után enyhülhet.
- Légszomj: Rövid vagy hosszú távú légszomj fizikai aktivitás vagy akár nyugalmi állapotban is.
- Fáradtság és gyengeség: Állandó fáradtság és gyengeség, különösen könnyű megterhelés esetén.
- Szívdobogás: Szokatlan szívritmus, pulzálás vagy szívdobogás érzése.
- Duzzanat: Duzzanat a lábakban, a sípcsonton, a bokán vagy akár a hasban is.
- Szédülés és eszméletvesztés: Ezek a tünetek akkor jelentkezhetnek, ha a szív nem tud elegendő vért és oxigént biztosítani az agynak.
- Fogyás: Súlycsökkenés látható ok nélkül.
- Fejfájás: Fejfájás, melyet néha a rossz vérellátás miatt fellépő hipoxia (oxigénhiány) okoz.
Szakaszai
Az ischaemiás kardiomiopátia több szakaszon megy keresztül a betegség súlyosságától és időtartamától függően. Az ICM szakaszai a következők:
- Látens vagy preklinikai stádium: Ebben a stádiumban a betegnél fennállhat a koszorúér-kardiomyopathia, például a koszorúér-atteroszklerózis kockázata, de még nem mutathat tüneteket. Fontos a rendszeres orvosi vizsgálatok elvégzése és a kockázati tényezők kontrollálása.
- Angina pectoris stádium: Ebben a stádiumban a beteg fájdalmat vagy nyomást kezd érezni a mellkasában (angina pectoris) testmozgásra vagy stresszre adott válaszként. Ez általában a szívizom vérellátásának átmeneti zavarának köszönhető, amelyet a koszorúerek szűkülete okoz.
- Akut ischaemia stádium: Ebben a stádiumban súlyosabb és elhúzódóbb ischaemia (a szív vérellátásának hiánya) epizódok jelentkeznek. A beteg miokardiális infarktust (szívrohamot) tapasztalhat, és jelentős szívizomkárosodást szenvedhet.
- Krónikus ischaemiás stádium: Több miokardiális infarktus és/vagy a szívizom elhúzódó ischaemiája után krónikus ischaemiás kardiomiopátia alakulhat ki. Ebben a stádiumban a szívizom elveszítheti az összehúzódás és a hatékony vérpumpálás képességét, ami a szívműködés romlásához vezet.
- Szívelégtelenség stádiuma: A szívelégtelenség végül szívelégtelenség kialakulásához vezethet, amikor a szív nem képes hatékonyan pumpálni a vért a szervezetben. Ez légszomjban, duzzanatban, gyengeségben és egyéb tünetekben nyilvánulhat meg.
Az ICM súlyossági szintje és lefolyása betegenként változhat. [ 2 ]
Komplikációk és következmények
Az ischaemiás kardiomiopátia súlyos szövődményeket okozhat, és komoly egészségügyi következményekkel járhat a beteg számára, különösen akkor, ha nem kezelik megfelelően, vagy ha a beteg nem követi a kezelési ajánlásokat. Az alábbiakban a lehetséges szövődmények és következmények közül néhányat ismertetünk:
- Szívelégtelenség: Az ICM a szív azon képességének károsodásához vezethet, hogy elegendő vért pumpáljon a szervezet igényeinek kielégítésére. Ez olyan tüneteket okozhat, mint a légszomj, duzzanat és fáradtság.
- Miokardiális infarktus: Az ICM a miokardiális infarktus (szívroham) egyik kockázati tényezője, mivel összefüggésben áll az érelmeszesedéssel és a koszorúerek szűkületével.
- Szívritmuszavarok: Az iszkémiás kardiomiopátia szívritmuszavarokat okozhat, beleértve a pitvarfibrillációt és a kamrafibrillációt. Ezek az aritmiák veszélyesek lehetnek, és kezelést igényelhetnek.
- Duzzanat: A szívelégtelenség, amely az ICM szövődménye lehet, duzzanatot okozhat a lábakban, a sípcsonton, a bokán vagy akár a tüdőben is.
- Halál: Súlyos ICM esetekben, különösen kezeletlenül, halálos szövődményekhez, például akut szívelégtelenséghez vagy miokardiális infarktushoz vezethet.
- Aktivitáskorlátozás: Az ICM korlátozhatja a beteg fizikai aktivitását és ronthatja az életminőségét.
- Pszichológiai és érzelmi problémák: A súlyos szívbetegség stresszt, szorongást és depressziót okozhat a betegeknél.
- Sebészeti beavatkozások: Bizonyos esetekben az ICM sebészeti beavatkozásokat igényelhet, például angioplasztikát vagy koszorúér-bypass műtétet.
Diagnostics ischaemiás kardiomiopátia
Az ischaemiás kardiomiopátia diagnózisa számos klinikai, instrumentális és laboratóriumi módszert foglal magában, amelyek segítenek meghatározni a szívkárosodás jelenlétét és mértékét. Íme az ICM diagnosztizálásának fő módszerei:
- Klinikai vizsgálat:
- Kórtörténet és családi kórtörténet gyűjtése: Az orvos kérdéseket tesz fel a tünetekről, az ICM kialakulásának kockázatáról, a családban előforduló betegségekről és egyéb kockázati tényezőkről.
- Fizikális vizsgálat: Az orvos általános fizikális vizsgálatot végez, beleértve a szív és a tüdő meghallgatását, a pulzus, a vérnyomás és a szívelégtelenség jeleinek felmérését.
- Elektrokardiográfia (EKG): Az EKG a szív elektromos aktivitását rögzíti. EKG-elváltozások, például ST-T szegmens elváltozások figyelhetők meg ICM-ben szenvedő betegeknél, ami a szívizom ischaemiájára utalhat.
- Echokardiográfia (szívultrahang): Az echokardiográfia ultrahanghullámokat használ a szív és struktúráinak képalkotására. Ez a módszer képes felmérni a szív méretét és működését, kimutatni a szívizom összehúzódási képességének változásait, és azonosítani a billentyűkárosodásokat.
- Miokardiális szcintigráfia: Ez egy radioizotópos vizsgálat, amely képes azonosítani a szívizom azon területeit, amelyek korlátozott vérellátással rendelkeznek.
- Koronarográfia: Ez egy invazív vizsgálat, amelynek során kontrasztanyagot fecskendeznek egy katéteren keresztül a koszorúerekbe, hogy felmérjék azok állapotát és észleljék az esetleges elzáródásokat. A koronarográfia felhasználható sebészeti beavatkozások, például angioplasztika vagy koszorúér-bypass műtét tervezésére.
- Vérvizsgálatok: A laboratóriumi vizsgálatok magukban foglalhatják a kreatinin-kináz (CK) és a szív-specifikus troponin szintjének mérését, amelyek a szívizom károsodására utalhatnak.
- Terheléses teszt: Terheléses EKG vagy terheléses teszt segítségével kimutatható az ischaemia fizikai aktivitás során.
Az ICM diagnózisa különböző módszerek kombinációját igényli, és a specifikus vizsgálatok megválasztása a klinikai helyzettől és az orvos ajánlásaitól függ.
Az ischaemiás kardiomiopátia (ICM) diagnózisát általában a klinikai tünetek, a laboratóriumi és műszeres leletek összessége alapján állítják fel. Íme néhány kritérium és módszer, amelyet az ICM diagnosztizálására használnak:
- Klinikai tünetek: A beteg olyan tünetekre panaszkodhat, mint az angina (mellkasi fájdalom vagy nyomás), légszomj, fáradtság, szabálytalan szívverés és egyéb szívbetegségek jelei. Fontos alapos vizsgálatot végezni és kikérdezni a beteget a jellemző tünetek azonosítása érdekében.
- Elektrokardiogram (EKG): Az EKG feltárhatja a szívritmus és az elektromos aktivitás változásait, amelyek az ICM-re jellemzőek. Ide tartozhatnak az aritmiák jelenléte, a lelassult vezetési területek, valamint a QRS-komplexek alakjának és időtartamának változásai.
- Echokardiográfia (szív ultrahang): Az echokardiográfia segíthet a szív szerkezetének és működésének vizualizálásában. Az ECM segítségével kimutathatók a szívfal szerkezetének és összehúzódási funkciójának változásai.
- Koronarográfia: Ez egy invazív vizsgálat, amely kontrasztanyagot használ a koszorúerek vizualizálására. Ha az artériák szűkületét (szűkületét) találják, megerősítheti az ischaemia és az AKI jelenlétét.
- Szívmonitorozás: A hosszú távú EKG-monitorozás segíthet az ICM-re jellemző aritmiák és szívműködési változások kimutatásában.
- Biomarkerek: A biomarkerek, például a troponinok és a kreatin-kináz-MB emelkedett szintje szívizomkárosodásra utalhat, amely ICM esetén előfordulhat.
- Kórtörténet és kockázati tényezők vizsgálata: Az orvos áttekinti a beteg kórtörténetét is, beleértve a kockázati tényezők, például a magas vérnyomás, a cukorbetegség, a dohányzás, az örökletes hajlam és mások jelenlétét.
Az AKI diagnózisának felállításához gyakran különböző módszerek és vizsgálatok kombinációjára van szükség. Fontos, hogy a diagnózist kardiológus állítsa fel, és AKI gyanúja esetén szakorvoshoz kell fordulni a részletesebb kivizsgálás és kezelés érdekében.
Megkülönböztető diagnózis
Az ischaemiás kardiomiopátia (ICM) differenciáldiagnózisa magában foglalja ennek az állapotnak az azonosítását és megkülönböztetését más, hasonló tünetekkel vagy jellemzőkkel járó állapotoktól. Fontos az ICM helyes azonosítása annak érdekében, hogy a beteg a legjobb kezelést és ellátást kapja. Íme néhány állapot, amely az ICM differenciáldiagnózisába beletartozhat:
- Hipertrófiás kardiomiopátia (HCM): A HCM olyan állapot, amelyben a bal kamra falai túl vastagok, ami hasonló tüneteket okozhat, mint a HCM, például angina és fáradtság. A HCM-nek azonban más jellemző tünetei is vannak az echokardiográfián, amelyek segítenek a differenciáldiagnózisban.
- Hipertenzív kardiomiopátia: A hipertenzív kardiomiopátia artériás hipertóniával (magas vérnyomással) társul. Bal kamra falának megvastagodását és angina pectorist okozhat. A vérnyomásszint meghatározása és monitorozása segíthet a differenciáldiagnózisban.
- Aorta-szűkület szindróma: Az aorta-szűkület a szív aortabillentyűjének szűkülete, ami anginát és más, az ICM-hez hasonló tüneteket okozhat.
- Pulmonális hipertónia: A pulmonális hipertónia a pulmonális artériákban megnövekedett nyomás, ami légszomjat és fáradtságot is okozhat, hasonlóan az ICM tüneteihez.
- Mellkasi fájdalom egyéb okai: A mellkasi fájdalmat számos ok okozhatja, például osteochondrosis, légzési problémák és akár szorongásos állapotok is.
Az ICM differenciáldiagnózisának felállításához az orvos számos vizsgálatot végezhet, beleértve az elektrokardiogramot (EKG), az echokardiográfiát, a koronarográfiát (a szív kontrasztanyagos angiográfiája), valamint a beteg kórtörténetének és tüneteinek áttekintését.
Ki kapcsolódni?
Kezelés ischaemiás kardiomiopátia
Az ischaemiás kardiomiopátia (ICM) egy súlyos állapot, és a kezelés átfogó megközelítést igényel, amely magában foglalhatja a gyógyszeres terápiát, a műtétet és az életmódbeli változásokat. Az ICM kezelésének főbb aspektusai az alábbiak:
Gyógyszeres terápia:
- Koleszterinszint-csökkentő gyógyszerek: A sztatinok segíthetnek csökkenteni a vér koleszterinszintjét és lassítani az érelmeszesedés progresszióját.
- Vérnyomáscsökkentő gyógyszerek: A béta-blokkolókat, az angiotenzin-konvertáló enzim inhibitorokat (ACE-gátlókat) és más gyógyszereket a vérnyomás szabályozására és a szív terhelésének csökkentésére használják.
- Gyógyszerek a szív terhelésének csökkentésére: A nitrátok és az angina elleni gyógyszerek segíthetnek enyhíteni a mellkasi fájdalmat és csökkenteni a szív terhelését.
- Vérlemezke-gátló szerek: Az aszpirint és más gyógyszereket a vérrögök kialakulásának megelőzésére használják az erekben.
Sebészeti módszerek:
- Koszorúér-bypass műtét: Ez egy olyan műtét, amelynek során a koszorúerek szűkült vagy elzáródott területei körül „söntöket” (áthelyezéseket) hoznak létre a szív normális véráramlásának helyreállítása érdekében.
- Angioplasztika és stent beültetés: Olyan eljárások, amelyek során a beszűkült artériákat kitágítják, és egy stentet (protézist) helyeznek el az ér nyitva tartására.
Szívritmuszavarok kezelése: Ha a betegnél az ICM-et aritmiák kísérik, kezelésre lehet szükség az aritmiák megszüntetése vagy kontrollálása érdekében.
Életmódbeli változások:
- Egészséges táplálkozás: A zsír- és sószegény étrend segíthet a kockázati tényezők szabályozásában.
- Fizikai aktivitás: A rendszeres, orvos által felügyelt testmozgás erősítheti a szívet és az ereket.
- Dohányzásról való leszokás: A dohányzás komoly kockázati tényező az ischaemiás kardiomiopátia kialakulásában.
- Stresszkezelés: A relaxáció, a meditáció gyakorlása és a pszichológiai jólét fenntartása csökkentheti a stresszt és pozitív hatással lehet a szív egészségére.
Rendszeres orvosi ellenőrzés: Az ICM-ben szenvedő betegeknek azt tanácsoljuk, hogy rendszeresen ellenőrizzék állapotukat, és kövessék az összes orvosi vizsgálatot.
Az ICM kezelését egyénre kell szabni, és az egyes betegeknél a betegség konkrét körülményeitől és súlyosságától függ. [ 3 ]
Klinikai irányelvek
Az ischaemiás kardiomiopátia (ICM) kezelésére vonatkozó klinikai ajánlások a betegség súlyosságától, az egyéni tényezőktől és a beteg kórtörténetétől függően változhatnak. Az alábbiakban az ICM kezelésében gyakran alkalmazott általános ajánlásokat ismertetjük:
Gyógyszeres kezelés:
- Statinok: Koleszterinszint-csökkentő gyógyszerek, például atorvasztatin vagy szimvasztatin írhatók fel az ateroszklerózis kockázatának csökkentésére és az új plakkok kialakulásának megelőzésére az artériákban.
- Vérnyomáscsökkentő gyógyszerek: Ha a betegnek magas a vérnyomása, felírhatnak gyógyszereket a vérnyomás szabályozására.
- Cukorbetegség kezelésére szolgáló gyógyszerek: Ha a betegnek cukorbetegsége van, a kezelést a vércukorszint szabályozására kell szabni.
- Antitrombotikus terápia: Aszpirin és/vagy más gyógyszerek írhatók fel a vérrögök megelőzésére.
Szívritmuszavarok kezelése: Ha a betegnél az ICM-et aritmiák kísérik, kezelésre lehet szükség azok korrigálásához vagy kontrollálásához.
Sebészeti kezelés:
- Koszorúér-bypass műtét: Ha szűkült koszorúerek vannak jelen, koszorúér-bypass műtétet javasolhatnak a szív normális véráramlásának helyreállítására.
- Angioplasztika és stent beültetés: Eljárások a szűkült artériák kiszélesítésére és nyitva tartására.
Életmódbeli változások:
- Egészséges táplálkozás: A zsír- és sószegény étrend segíthet a kockázati tényezők szabályozásában.
- Fizikai aktivitás: A rendszeres, orvos által felügyelt testmozgás erősítheti a szívet és az ereket.
- Dohányzásról való leszokás: A dohányzás komoly kockázati tényező az ICM esetében.
- Stresszkezelés: A relaxáció, a meditáció gyakorlása és a pszichológiai jólét fenntartása csökkentheti a stresszt és pozitív hatással lehet a szív egészségére.
Rendszeres orvosi ellenőrzés: Az ICM-ben szenvedő betegeknek azt tanácsoljuk, hogy rendszeresen ellenőrizzék állapotukat, és kövessék az orvos összes utasítását.
Orvosa ajánlásainak betartása: Fontos, hogy együttműködjön orvosával, és kövesse ajánlásait a szívbetegség legjobb kezelési és menedzsment eredményeinek elérése érdekében.
Az ICM kezelését egyénre kell szabni, és a betegeknek meg kell beszélniük kezelési tervüket orvosukkal, hogy meghatározzák a betegség kezelésének legjobb módját.
Előrejelzés
Az ischaemiás kardiomiopátia (ICM) prognózisa számos tényezőtől függ, beleértve a betegség súlyosságát, a kezelés hatékonyságát és a beteg életmódbeli ajánlásainak betartását. Az ICM prognózisát befolyásoló fontos tényezők a következők:
- A szívizomkárosodás mértéke: Minél jobban sérült és degenerálódott a szívizom, annál kedvezőtlenebb a prognózis. A csökkent szívműködés szívelégtelenséghez és az életminőség romlásához vezethet.
- A kezelés megkezdésének ideje: A korai felismerés és a hatékony kezelés megkezdése jelentősen javíthatja a prognózist. A kezelés magában foglalja a gyógyszeres terápiát, angioplasztikát, koszorúér-bypass műtétet vagy akár szívátültetést súlyos dekompenzáció esetén.
- Kockázati tényezők kontrollálása: A magas vérnyomás kontrollálása, a koleszterinszint csökkentése, a dohányzásról való leszokás, a cukorbetegség kontrollálása és az egészséges életmód fenntartása javíthatja a prognózist és lassíthatja az ICM progresszióját.
- Életmód: A fizikai aktivitás, az egészséges táplálkozás és a stresszkezelés csökkentheti a szív terhelését és javíthatja a prognózist.
- A kezelés betartása: Fontos, hogy kövesse az orvos ajánlásait és szedje az előírt gyógyszereket. A betegség nem megfelelő kezelése ronthatja a prognózist.
- Társbetegségek: Más betegségek, például krónikus vesebetegség vagy cukorbetegség jelenléte ronthatja a prognózist és bonyolíthatja a kezelést.
Az ICM prognózisa esetenként változhat. Bizonyos esetekben a kockázati tényezők megfelelő kontrollja és hatékony kezelés mellett a betegek aktív és minőségi életet élhetnek. Más esetekben, különösen súlyos szívelégtelenség és hatékony kezelés hiánya esetén, a prognózis kevésbé kedvező lehet.
A halál okai
Az iszkémiás kardiomiopátia egy súlyos szívbetegség, amely különféle szövődményekhez vezethet, és végül a beteg halálát okozhatja. Az ICM vezető haláloka általában egy olyan szövődmény, mint:
- Miokardiális infarktus (szívroham): Az ICM egyik legveszélyesebb szövődménye. Ez az állapot akkor fordul elő, amikor a szív koszorúereiben a véráramlás teljesen vagy részben elzáródik, ami a szívizom egy részének elhalásához vezet. Ha a miokardiális infarktust nem kezelik gyorsan orvosi intézkedésekkel, az halálhoz vezethet.
- Szívelégtelenség: Az ICM krónikus szívelégtelenséget okozhat, amelyben a szív nem képes hatékonyan pumpálni a vért a szervezetben. Ez az állapot rossz egészségi állapothoz és végül halálhoz vezethet.
- Szívritmuszavarok: Az ICM szívritmuszavarokat, például pitvarfibrillációt vagy kamrafibrillációt okozhat. Ezek az aritmiák veszélyesek és halálosak lehetnek.
- Angina: Az ICM anginát (mellkasi fájdalmat) okozhat, ami kezeletlenül miokardiális infarktushoz vagy aritmiához vezethet.
- Szív aneurizma és aorta disszekció: Ezek a szövődmények az ICM következtében is előfordulhatnak, és életveszélyesek.
Az ICM halálozási kockázata jelentősen megnő, ha a beteg nem kap időben és megfelelő kezelést, nem kontrollálja a kockázati tényezőket (pl. vérnyomás, koleszterin), nem figyeli az életmódját és nem követi az orvos ajánlásait.
Felhasznált irodalom
- Shlyakhto, EV Cardiology: nemzeti útmutató / szerk. Írta: EV Shlyakhto. - 2. kiadás, átdolgozás és kiegészítés - Moszkva: GEOTAR-Media, 2021
- Kardiológia Hurst szerint. 1., 2., 3. kötet. 2023
- Ischaemiás kardiomiopátia. Paukov Vjacseszlav Szemjonovics, Gavrish Alekszandr Szemjonovics. 2015

