A cikk orvosi szakértője
Új kiadványok
Nem tuberkulózus mikobaktériumok
Utolsó ellenőrzés: 04.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
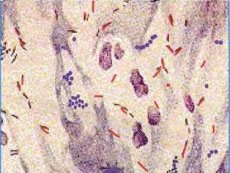
A nem tuberkulózisos mikobaktériumok önálló fajok, szaprofiták formájában széles körben elterjedtek a környezetben, és egyes esetekben súlyos betegségeket - mikobakteriózist - okozhatnak. Környezeti mikobaktériumoknak, a mikobakteriózis kórokozóinak, opportunista és atípusos mikobaktériumoknak is nevezik őket. A nem tuberkulózisos mikobaktériumok és a mycobacterium tuberculosis komplex közötti jelentős különbség, hogy gyakorlatilag nem terjednek emberről emberre.
A nem tuberkulózisos mikobaktériumokat 4 csoportra osztják néhány jellemző alapján: növekedési sebesség, pigmentképződés, telepmorfológia és biokémiai tulajdonságok.
1. csoport - lassan növő fotokromogén (M. kansasii stb.). E csoport képviselőinek fő jellemzője a pigment megjelenése fényben. S-től RS-formáig terjedő telepeket alkotnak, karotinkristályokat tartalmaznak, amelyek sárgára színeződnek. A növekedési sebesség 7-20 nap 25, 37 és 40 °C-on, katadaáz-pozitív.
Az M. kansasii sárga baktériumok, amelyek vízben és talajban élnek, és leggyakrabban a tüdőt támadják meg. Ezek a baktériumok nagy méretükről és kereszt alakú elrendeződésükről azonosíthatók. Az M. kansasii által okozott fertőzések egyik fontos megnyilvánulása a disszeminált betegség kialakulása. Bőr- és lágyrész-elváltozások, tenoszinovitisz, osteomyelitis, nyirokcsomó-gyulladás, szívburok-gyulladás és húgyúti fertőzések is előfordulhatnak.
2. csoport - lassan növő skotokromogén (M. scrofulaceum, M. matmoense, M. gordonae stb.). A mikroorganizmusok sötétben sárga, világosban pedig narancssárga vagy vöröses telepeket képeznek, általában S alakú telepek, 37 °C-on nőnek. Ez a nem tuberkulózisos mikobaktériumok legnépesebb csoportja. Szennyezett víztestekből és talajból izolálhatók, és alacsony patogenitásúak emberekre és állatokra nézve.
Az M. scrofulaceum (angol scrofula - scrofula) az 5 év alatti gyermekek nyaki nyirokcsomó-gyulladásának egyik fő oka. Súlyos társbetegségek esetén károsíthatják a tüdőt, a csontokat és a lágy szöveteket. A víz és a talaj mellett a mikrobákat nyerstejből és más tejtermékekből is izolálták.
Az M. maimoense mikroaerofil baktériumok, szürkésfehér, sima, fényes, átlátszatlan, kupola alakú, kerek telepeket alkotnak.
Az elsődleges izolátumok 22-37°C között nagyon lassan nőnek. A fénynek való kitettség nem okoz pigmenttermelést. Szükség esetén a fénynek való kitettség akár 12 hétig is folytatható. Embernél krónikus tüdőbetegséget okoznak.
Az M. gordonae a leggyakrabban ismert szaprofita, a csapvíz szkotokromogénje, és rendkívül ritkán okoz mikobakteriózist. A víz mellett (M. aquae néven ismert) gyakran talajból, gyomormosásból, hörgőváladékból vagy betegektől származó egyéb anyagokból izolálják őket, de a legtöbb esetben nem patogén az emberre. Ugyanakkor beszámolnak agyhártyagyulladás, hashártyagyulladás és bőrelváltozások eseteiről, amelyeket ez a típusú mikobaktérium okoz.
3. csoport - lassan növekvő, nem kromogén mikobaktériumok (M. avium komplex, M. gaslri M. terrae komplex stb.). Színtelen S- vagy SR- és R-formájú telepeket alkotnak, amelyek világos sárga és krémszínűek lehetnek. Beteg állatokból, vízből és talajból izolálják őket.
Az M. avium - M. inlracellulare egyetlen M. avium komplexumba egyesül, mivel fajok közötti differenciálódásuk bizonyos nehézségeket okoz. A mikroorganizmusok 25-45 °C-on szaporodnak, patogének madarakra, kevésbé patogének szarvasmarhákra, sertésekre, juhokra, kutyákra, és nem patogének tengerimalacokra. Leggyakrabban ezek a mikroorganizmusok okoznak tüdőkárosodásokat emberekben. Leírtak bőr-, izom- és csontrendszeri károsodásokat, valamint disszeminált betegségeket. Ezek a mikroorganizmusok a szerzett immunhiányos szindrómát (AIDS) szövődményként okozó opportunista fertőzések kórokozói közé tartoznak. Az M. avium alfaj paratuberkulózisa a Jones-kór kórokozója szarvasmarhákban, és esetleg a Crohn-betegség (a gyomor-bél traktus krónikus gyulladásos betegsége) kórokozója emberekben. A mikróba jelen van a fertőzött tehenek húsában, tejében és székletében, valamint a vízben és a talajban is megtalálható. A standard víztisztítási módszerek nem inaktiválják ezt a mikróbát.
Az M. xenopi tüdőkárosodást okoz emberekben, és az AIDS-szel összefüggő disszeminált betegségeket. A Xenopus nemzetségbe tartozó békákból izolálják őket. A baktériumok kicsi, sima, fényes, nem pigmentált telepeket képeznek, amelyek később élénksárgára változnak. A termofilek 22 °C-on nem szaporodnak, és 37 és 45 °C-on jól növekednek. Bakterioszkópiával vizsgálva nagyon vékony rudaknak tűnnek, amelyek egyik végükön elkeskenyednek, és egymással párhuzamosan helyezkednek el (mint egy léces kerítés). Gyakran izolálják őket hideg és meleg csapvízből, beleértve a kórházi víztározókban tárolt ivóvizet is (kórházi járványok). Más opportunista mikobaktériumokkal ellentétben érzékenyek a legtöbb tuberkulózis elleni gyógyszerre.
Az M. ukerans a mikobakteriális bőrfertőzés (Buruli fekély) kórokozója, csak 30-33 °C-on növekszik, a telepek növekedése csak 7 hét után figyelhető meg. A kórokozó akkor is felszabadul, amikor egerek mancsának pulpájában fertőződnek meg. Ez a betegség gyakori Ausztráliában és Afrikában. A fertőzés forrása a trópusi környezet és a BCG oltás e mikobakteriózis ellen.
4. csoport - gyorsan növekvő mikobaktériumok (M. fortuitum complex, M. phlei, M. xmegmatis stb.). Növekedésük R- vagy S-formájú telepek formájában figyelhető meg 1-2-7 napig. Vízben, talajban, szennyvízben találhatók, és az emberi szervezet normál mikroflórájának képviselői. Az ebbe a csoportba tartozó baktériumokat ritkán izolálják betegek kóros anyagából, de néhányuknak klinikai jelentősége van.
Az M. fortuitum komplexumba tartozik az M. fortuitum és az M. chcionae, amelyek alfajokból állnak. Ezek disszeminált folyamatokat, bőr- és posztoperatív fertőzéseket, valamint tüdőbetegségeket okoznak. E komplex mikrobái rendkívül rezisztensek a tuberkulózis elleni gyógyszerekkel szemben.
Az M. smegmatis a normál mikroflóra képviselője, amelyet férfiakban a smegmából izoláltak. 45 °C-on jól növekszik. Az emberi betegségek kórokozójaként a második helyen áll a gyorsan növekvő mikobaktériumok között az M. fortuitum komplex után. A bőrt és a lágy szöveteket érinti. A tuberkulózis kórokozóit a vizeletvizsgálat során meg kell különböztetni az M. smegmatistól.
A mikobakteriózist leggyakrabban a 3. és 1. csoport képviselői okozzák.
A mycobacteriosis epidemiológiája
A mikobakteriózis kórokozói széles körben elterjedtek a természetben. Megtalálhatók talajban, porban, tőzegben, sárban, folyóvízben, tavakban és úszómedencékben. Kullancsokban és halakban találhatók, madarakban, vadon élő és háziállatokban okoznak betegségeket, és az emberek felső légúti és húgyúti nyálkahártyáinak normál mikroflóráját képviselik. A nem tuberkulózisos mikobaktériumokkal való fertőzés a környezetből levegőben, bőrsérüléssel való érintkezés útján, valamint élelmiszerrel és vízzel történik. A mikroorganizmusok emberről emberre történő átvitele ritka. Ezek opportunista baktériumok, ezért a makroorganizmus rezisztenciájának csökkenése és genetikai hajlama nagy jelentőséggel bír a betegség kialakulásában. Az érintett területeken granulómák képződnek. Súlyos esetekben a fagocitózis hiányos, a bakterémia kifejezett, és a szervekben nem tuberkulózisos mikobaktériumokkal teli és leprasejtekre emlékeztető makrofágok észlelhetők.
A mikobakteriózis tünetei
A mycobacteriosis tünetei változatosak. Leggyakrabban a légzőrendszer érintett. A tüdőpatológia tünetei hasonlóak a tuberkulózis tüneteihez. Azonban gyakran előfordul, hogy a folyamat extrapulmonális lokalizációja a bőrt és a bőr alatti szövetet, a sebfelületeket, a nyirokcsomókat, az urogenitális szerveket, a csontokat és az ízületeket, valamint az agyhártyát is érinti. A szervkárosodások mind akut, mind látens módon kezdődhetnek, de szinte mindig súlyosan lezajlanak.
Vegyes fertőzés kialakulása is lehetséges; bizonyos esetekben másodlagos endogén fertőzés kialakulásának oka lehet.
A mikobakteriózis mikrobiológiai diagnosztikája
A mikobakteriózis diagnosztizálásának fő módszere bakteriológiai. A vizsgálathoz szükséges anyagot a betegség patogenezise és klinikai tünetei alapján veszik. Kezdetben azt a kérdést döntik el, hogy az izolált tiszta kultúra a tuberkulózis vagy a nem tuberkulózisos mikobaktériumok kórokozói közé tartozik-e. Ezután egy sor vizsgálattal megállapítják a mikobaktériumok típusát, a virulencia mértékét és a Runyon csoportot. Az elsődleges azonosítás olyan jellemzőkön alapul, mint a növekedési sebesség, a pigmentképződési képesség, a telep morfológiája és a különböző hőmérsékleteken való növekedési képesség. Ezen jellemzők azonosításához nincs szükség további berendezésekre vagy reagensekre, így azok a tuberkulózis-rendelések alaplaboratóriumaiban is használhatók. A végső azonosítást (referencia-azonosítást) komplex biokémiai vizsgálatokkal tudományos intézmények speciális moratóriumaiban végzik. A legtöbb esetben előnyben részesítik a biokémiai tények alapján történő azonosítást, mivel a modern molekuláris genetikai módszerek munkaigényesek, számos előkészítő szakaszból állnak, speciális felszerelést igényelnek és drágák. Az antibiotikumokkal szembeni érzékenység meghatározása nagy jelentőséggel bír a kezelés szempontjából. A klinikai, radiológiai, laboratóriumi adatok egyidejű megjelenésének kritériuma, valamint a nem tuberkulózisos mikobaktériumok tiszta kultúrájának izolálása, többszörös dinamikai vizsgálatok elvégzése döntő fontosságú a mikobakteriózis diagnózisában.
A diagnosztikában kiegészítő fontosságú az antitézisek meghatározása RNGA, RP, immunelektroforézis, RNIF és ELISA segítségével, valamint a szenzitinekkel végzett bőrallergia-tesztek elvégzése.
Mycobacteriosis kezelése és specifikus megelőzése
Az M. xenopi kivételével minden nem tuberkulózisos mikobaktérium rezisztens az izoniaziddal, a sztreptomicinnel és a tioszemikarbazonokkal szemben. A mikobakteriózis tuberkulózisellenes és antibakteriális gyógyszerekkel történő kezelésének hosszú távúnak (12-13 hónap) és kombináltnak kell lennie. Általában hatástalan MAC-fertőzések és gyorsan növekvő mikobaktériumok okozta betegségek esetén. Bizonyos esetekben sebészeti kezelést alkalmaznak. A mikobakteriózis specifikus megelőzésére szolgáló gyógyszereket még nem fejlesztettek ki.


 [
[