A cikk orvosi szakértője
Új kiadványok
Bélsorvadás
Utolsó ellenőrzés: 29.06.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
A bélsorvadás egy másodlagos kóros állapot, amely a bélszövetekben jelentkező gyulladásos reakciók hátterében jelentkezik - különösen elhúzódó vastagbélgyulladás vagy enteritisz esetén. A betegséget időszakos akut fájdalomrohamok, székletürítési zavarok, testsúlycsökkenés, általános gyengeség és kellemetlen érzés jellemzi. Időbeni orvosi ellátás hiányában veszélyes szövődmények alakulhatnak ki, mint például perforáció, bélelzáródás, vérzés, rosszindulatú daganatok stb. Az orvosok határozottan azt javasolják, hogy bélsorvadás gyanúja esetén feltétlenül forduljon a megfelelő szakemberhez, és vegyen részt átfogó terápiában. [ 1 ]
Járványtan
A bélsorvadás meglehetősen gyakori patológia, amely felnőtteknél és gyermekeknél egyaránt előfordul. A betegség a gyulladásos folyamat, a nyálkahártya-szövet disztrófiája, a simaizomzat hipotrófiája/atrófiája és a bél funkcionális zavarának elemeit ötvözi. Ez a kóros állapot (különböző adatok szerint) az emésztőszervek összes krónikus betegségének körülbelül 10%-át teheti ki, prevalenciája legalább 5-12 eset ezer lakosra vetítve.
Az endoszkópos, szerológiai, genetikai és morfológiai diagnosztikai lehetőségek az elmúlt évtizedekben jelentősen kibővültek. A tudósok számos tanulmányt végeztek az emésztőrendszer rendellenességeinek vizsgálatával. Számos tudományos munkának köszönhetően elképzelések születtek erről a patológiáról, amely nem mindig tünetekkel nyilvánul meg és laboratóriumilag nem igazolódik meg, ami rendkívül megnehezíti a statisztikák készítését.
A bélsorvadást, akárcsak a vastag- és vékonybelet érintő egyéb krónikus problémákat, már évek óta aktívan kutatják. Ennek ellenére számos kérdés még mindig nem teljesen ismert. A modern orvostudomány szempontjából a bélsorvadást klinikai és morfológiai jelenségnek tekintik, amelyet diszpepszia és fájdalom szindróma jellemez, morfológiailag nyilvánvaló szöveti disztrófia/atrófia, a bélmirigyek elzáródása és változó intenzitású limfoplazmocitás infiltráció kialakulása formájában. Vannak bizonyos szöveti elváltozások, amelyek a bélsorvadásra jellemzőek, de ezt a kifejezést viszonylag ritkán használják a klinikai gyakorlatban. Sokkal gyakrabban hallani krónikus enterokolitisz, irritábilis bél szindróma, Crohn-betegség, nem specifikus fekélyes vastagbélgyulladás diagnózisáról.
Az ICD-10 listában a patológia K52.9 - Nem fertőző gyomor-bélgyulladás és vastagbélgyulladás kategóriába sorolható.
A vékonybél mikrobolyhainak veleszületett sorvadása, vagy mikrobolyhok inklúziós szindrómája, egy nagyon ritka genetikai rendellenesség, amely autoszomális recesszív módon öröklődik. A rendellenességet az apikális mikrobolyhok veleszületett sorvadása okozza, amely az apikális enzimek intracelluláris felhalmozódásával jár a vékonybél hámszerkezeteiben.
A morbiditás gyakorisága nagymértékben változhat, mind az alkalmazott diagnosztikai intézkedésektől, mind a beteg orvosi ellátás iránti hajlandóságától függően. Sajnos sok esetben a felnőtt betegek nem fordulnak orvoshoz, vagy nem időben, hanem csak a szövődmények szakaszában.
A bélsorvadás egy speciális változata – a lisztérzékenység – a világon minden száz embernél előfordul, bár sokan nem fordulnak orvoshoz, és a betegségben szenvedők aránya jóval magasabb is lehet. Átlagosan a diagnózist a rendellenesség első jeleinek megjelenése után körülbelül 5-10 évvel állítják fel.
Okoz bélsorvadás
A bélsorvadás egy multifaktoriális patológia. Több mint tíz ismert ok létezik, amelyek a nyálkahártya szöveteinek sorvadásához, és ennek következtében a bél funkcionális elégtelenségéhez vezethetnek. Az atrófiás rendellenességek lehetnek patológia vagy életkori inkluzivitás következményei. Az emésztőrendszer nyálkahártyájának genetikailag meghatározott alulfejlettsége vagy sorvadása nem ritka.
A bél atrófiájának leggyakoribb okai közé tartoznak:
- Krónikus gyulladásos folyamatok (kolitisz, enteritisz, enterokolitisz);
- A helyi és funkcionális körülmények változásai (ez magában foglalja a rossz táplálkozást, az ülő életmódot stb.);
- Mérgezés, mérgezés;
- Hormonális zavarok a szervezetben.
Ezenkívül a pszicho-emocionális stressz, a dohányzás és az alkoholfogyasztás hosszú története, a gyógyszerek (különösen az antibiotikumok, nem szteroid gyulladáscsökkentők és kortikoszteroid hormonok) hosszú távú vagy gyakori használata befolyásolja a bél állapotát. A valószínűsíthető provokáló tényezők közé tartozik a genetikai hajlam, a foglalkozási ártalmak, az egyidejű szomatikus patológiák.
Megkülönböztethetjük a bél különböző részeinek szöveteiben bekövetkező atrófiás változások leggyakoribb okait:
- Örökletes hajlam. Ha a legközelebbi rokonoknál bélsorvadás jeleit találták, akkor ennek a patológiának a kockázata hirtelen megnő.
- Helytelen étkezési szokások. A hosszan tartó böjtölés, valamint a gyakori túlevés az emésztőrendszer nem megfelelő működéséhez vezet.
- Alacsony minőségű és egészségtelen ételek fogyasztása. Néhány "egészségtelen" étel irritálja a beleket, hozzájárulva a krónikus gyulladásos folyamat kialakulásához.
- Az orvos által előírt étrend elhanyagolása a gyomor-bél traktus bármely patológiájának terápiája részeként.
- Hosszan tartó vagy súlyos stressz, depresszió, neurózis.
- Hosszan tartó antibiotikum-terápia, a mikroflóra egyensúlyhiánya a bélben, diszbakteriózis.
- Mérgezés, beleértve az alkoholos mérgezést is. Bármilyen mérgezés negatívan befolyásolja az emésztőszervek nyálkahártyáját.
- Hipodinamia. A szükséges fizikai aktivitás hiánya gyengíti az izomrendszert. A belek simaizmai is érintettek.
- Hashajtó gyógyszerek gyakori használata.
- Az emésztőrendszer működését és állapotát befolyásoló gyógyszerek független és kaotikus használata. Ez magában foglalhatja a helytelenül kiszámított adagokat is, a mellékhatások figyelmen kívül hagyásával.
Kockázati tényezők
A bélsorvadás lehetséges okainak felmérésekor figyelembe kell venni, hogy a legtöbb esetben nem egyetlen, hanem számos tényező együttes hatásáról van szó. Ebben az esetben a vezető oknak sok szakértő az emésztési zavarokat nevezi, azaz a helytelen táplálkozási jelleget és rendszert. Ezt a tényt megerősíti az a tény, hogy az atrófia folyamatai mindig másodlagosak, és más patológiák hátterében alakulnak ki. Nem titok, hogy jelenleg a legoptimistább számítások szerint is az emberek legfeljebb 30%-a tart be racionális étrendet. A lakosság nagy része mindenhol megsérti az étkezési rendet - rendetlenül étkezik, gyakran "szárazan" és "rohanva" esznek, túl sokat esznek, valamint irracionálisan választják ki az étrendjüket, sok édes, zsíros és fűszeres ételt fogyasztanak, visszaélnek a gyorséttermi ételekkel, üdítőitalokkal és más káros termékekkel. És a legtöbb esetben a helytelen táplálkozási mód és jelleg egymással kombinálva van jelen.
A bélsorvadás kialakulásában fontos szerepet játszanak a féregfertőzések és a bélfertőző elváltozások - különösen a szalmonellózis, a fertőtlenítés, a giardiázis stb. - a bélsorvadás kialakulásában. A mikrobiális flóra minőségének érintettségét a diagnosztizált diszbakteriózis bizonyítja, amely a bélsorvadásban szenvedő betegek túlnyomó többségénél megtalálható.
Ezek a tényezők a vezető tényezők az atrófiás folyamatok okai között. Leggyakrabban a patológia ezen főbb láncszemeiről beszélünk:
- Táplálkozási kapcsolat, ami a bélmozgás zavaraihoz vezet, a gyulladásos reakció további fejlődésével;
- Fertőző-parazita kapcsolat, amely közvetlenül a bélszöveteket érinti, ezt követően diszbiózist, gyulladást és további motoros rendellenességeket okoz.
A helytelen étrend, az elfogyasztott ételek gyakorisága és mennyisége, a fertőzések és a diszbakteriózis, amelyek gyakran kombinálódnak egymással, a hasi trauma és az örökletes hajlam - ez az atrófiás folyamatok kezdetének legvalószínűbb okainak fő listája.
Bizonyos szerepet játszanak az úgynevezett pszichogén tényezők is, amelyek elősegítik a gyulladásos reakció kialakulását és további lefolyását. Az anamnézis gyűjtése és az interjúk során vegetatív-vaszkuláris dystonia, depresszióra való hajlam és hipochondria jelei derülnek ki. A szakembereknek elegendő okuk van feltételezni a súlyosbodó öröklődés szerepét. Ami a pszichogén tényezők szerepét illeti, a bélsorvadásban szenvedő betegeknél gyakran fokozott szorongás és bizonytalanság, érzelmi labilitás és befolyásolhatóság tapasztalható. A hangulatingadozások és a neurózis hátterében a bélmozgási zavarok és a gyulladásos reakciók súlyosbodnak.
Az atrófia megjelenését elősegítő tényezők csoportjához hozzáadhatjuk a hipodinámiát, a fizikai aktivitás kerülését, a főként finomított ételek fogyasztását, valamint számos rossz szokást - elsősorban a dohányzást és az alkoholfogyasztást.
Ami az olyan atrófiás folyamatokat illeti, mint a lisztérzékenység, számos tényező játszik szerepet a kialakulásában, beleértve a géneket és az étkezési szokásokat. Ez egy autoimmun betegség, amelyben a vékonybél szövetei károsodnak a gluténfogyasztás miatt. Amikor bizonyos genetikai kockázatokkal rendelkező emberek glutént tartalmazó ételeket fogyasztanak, immunválasz alakul ki a gluténfehérjékre (gliadinok és gluteninek) adott válasz formájában, amelyek megtámadják a vékonybél struktúráit. Ezen támadások során a tápanyagok felszívódását elősegítő bélbolyhok károsodnak. A sérült bélbolyhok rövidebbek és laposabbak lesznek, ami jelentősen rontja a tápanyagok felszívódását.
A lisztérzékenységben szenvedőknél olyan allélvariánsok fordulnak elő, mint a HLA-DQ2 vagy a HLA-DQ8. Ezen allélok öröklése azonban nem mindig vezet lisztérzékenység és bélsorvadás kialakulásához. Ezenkívül más tényezőknek is jelen kell lenniük, például gluténtartalmú élelmiszerek (búza, árpa, rozs stb.) fogyasztásának. [ 2 ]
Pathogenezis
A bélsorvadás patogenetikai mechanizmusa gyakran összefügg a bél biocönózisának rendellenességeivel. A kóros gyulladáskeltő szerepet a mikrobiális aminosavak - a szkatol és az indol anyagcsere-termékek - játszanak. Az opportunista flóra fokozott aktivitása miatt megnő a hisztaminszint, ami általános szenzibilizációhoz, a humorális és sejtes védelem gyengüléséhez vezet. Mivel ez a flóra tökéletesen alkalmazkodik a környezeti feltételekhez, fokozatosan elnyomja az egészséges bélflórát. A bifidobaktériumok hiánya miatt az emésztés, a tápanyagok felszívódása és asszimilációja zavart szenved.
A bélsorvadás kialakulásának patogenetikai mechanizmusában jelentős szerepet játszanak a szerv neuroregulációs zavarai, amelyek az agykéreg alsó részeire gyakorolt gátló hatásának gyengeségén alapulnak, az autonóm idegrendszer szimpatikus részének reaktivitásának erős csökkenésével, valamint a bioaktív anyagok - hisztamin és szerotonin - szintjének növekedésével.
Az atrófiás folyamatok kialakulásához jelentős mértékben hozzájárul az immunológiai reaktivitás elégtelensége. Az immunglobulinok szintjének emelkedését a bélrendszeri autoantitestek megjelenése kíséri a vérben, ami a szöveti antigénekkel szembeni szenzibilizációra utal. A mikroorganizmus biológiai és immunológiai tulajdonságainak megváltozásával a szervezet és a bélflóra közötti szimbiotikus kapcsolatok felborulnak, ami kedvező feltételeket teremt az immunológiai rendellenességek kialakulásához. [ 3 ]
A vérkeringés erős változásokon megy keresztül. Az érpermeabilitás megváltozik, disszeminált intravaszkuláris koagulációs szindróma tünetei jelentkeznek.
A bélsorvadás kialakulhat mérgezés és toxikus anyagcsere-folyamatok, endokrin patológiák, központi idegrendszeri betegségek miatt. A probléma természetesen akkor jelentkezik, ha mozgásszervi zavarok vagy a bélszövetekre gyakorolt toxikus hatások jelentkeznek.
A gliadin vezető szerepet játszik a lisztérzékenység patogenezisében. Frakciói toxikusak a lisztérzékenységben szenvedők számára. Ugyanakkor a 33-mer peptiddel rendelkező alfa-gliadin az immunreakció aktivátoraként működik, ami az emésztőproteinázok hatásaival szembeni rezisztenciájának köszönhető.
A lisztérzékenység (lisztérzékenység) kialakulásában a glutént tartalmazó élelmiszerek fogyasztása fontos, de nem az egyetlen tényező. A fő hisztokompatibilitási komplex antigénjei is fontosak. Általánosságban elmondható, hogy a lisztérzékenységben a bélsorvadás multifaktoriális eredetű. A genetikai hajlam és a glutén toxikus hatása mellett a belső környezeti tényezők is szerepet játszanak a rendellenesség kialakulásában. [ 4 ]
Tünetek bélsorvadás
A bélsorvadás kialakulásának változatos patogenetikai mechanizmusai határozzák meg a patológia tüneteinek sokféleségét és nem specifikus jellegét. A rendellenességnek nincsenek olyan tünetei, amelyek alapján egyértelműen megállapítható lenne az atrófia jelenléte. Ráadásul gyakran (különösen a fejlődés korai szakaszában) a klinikai kép rendkívül szűkös. A betegség lefolyása elhúzódó, relapszusok és remissziók periodikus váltakozásával járhat, a probléma fokozatos súlyosbodásával.
A súlyosbodás időszakaiban a betegek állapota rosszabbodik, megjelennek vagy fokozódnak a mérgezés jelei: fáradtság, romlik az étvágy, enyhén megemelkedik a hőmérséklet, zavar a fejfájás. Ugyanakkor hasi fájdalom is jelentkezik - sajgó, hajlamos fokozódni a székletürítés előtt vagy alatt.
Sok beteg a fájdalom szindróma kialakulását vagy súlyosbodását az étkezéshez köti: gyakrabban étkezés után körülbelül 1,5 órával fordul elő. Ha a fájdalom közvetlenül étkezés után jelentkezik, az a fokozott gázképződés és a hasi puffadás miatt van. A gázképződés vagy a székletürítés a fájdalom enyhüléséhez vagy megszűnéséhez vezet. Általánosságban elmondható, hogy a fájdalom szindróma sajgónak írható le, amelyet gyakran étkezés okoz.
A fájdalmas érzések mellett a székelési ritmus is zavart szenved, a széklet jellege megváltozik. A betegek gyakrabban számolnak be székrekedésről, mint hasmenésről. A széklet 1-3 napig is hiányozhat, ami néha beöntés adását vagy hashajtók szedését teszi szükségessé. A székletben nyálka vagy vér is előfordulhat. A széklet jellege: az úgynevezett "juh" vagy tömörödött széklet. Néha előfordulhat széklet instabilitása, a székrekedés hasmenéssel váltakozik.
Sok betegnél autonóm diszfunkció és neurológiai rendellenességek jelei jelentkeznek: álmatlanság vagy álmosság, ingerlékenység, általános fáradtság, fejfájás, pulzus instabilitása.
Külső vizsgálat során krónikus mérgezés tünetei észlelhetők. A nyelven lepedék található. A has puffadt, néha tapintásra fájdalmas. Hiperkinézia esetén a spasztikus vastagbélgyulladás jelei dominálnak, hipokinézia esetén pedig atóniás vagy hipotóniás vastagbélgyulladás.
Általánosságban elmondható, hogy a bélsorvadás lefolyása elhúzódó, hullámos. Az emésztőrendszer egyéb meglévő betegségei is kifejezett hatással vannak a tünetekre, amelyekre a diagnózis felállításakor figyelmet kell fordítani.
Ha az atrófiás változások a belekre és a gyomorra terjednek, akkor olyan tünetek jelentkeznek, mint az étvágytalanság, a kellemetlen böfögés és a hányinger. Sok beteg számol be nehézségről és teltségérzetről a hasi régióban, fokozott nyálfolyásról, gyomorégésről és kellemetlen utóízről a szájüregben.
Fokozatosan bővül a klinikai kép, kiegészítve a hasi korgással, a tejtermékek intoleranciájával, a széklet instabilitásával. Egyes betegek veszítenek testsúlyukból, vérszegénység, hipovitaminózis alakul ki, ami súlyos gyengeséget és fáradtságot, légzési nehézséget eredményez még kis fizikai aktivitás esetén is.
Az emésztési problémák befolyásolják a bőr állapotát. A bőr kiszárad, hámlik és korpásodik. Ugyanakkor az immunitás romlik és a látás gyengül.
Első jelek
Minden típusú bélsorvadás vezető tünete a tompa vagy rohamszerű fájdalom a hasi régióban. A fájdalom pontos lokalizációja attól függ, hogy melyik bélszakaszt érinti. Így a fájdalom jelentkezhet a köldök környékén, a jobb csípőcsont régiójában, a bal borda alatti területen, vagy „átterjedhet” az egész hasi területre.
Gyakran átmeneti enyhülés tapasztalható gázképződés vagy sikeres székelés után. Egy idő után a fájdalom visszatér vagy rosszabbodik. Görcsoldók szedése vagy hőforrás alkalmazása is segíthet a fájdalom enyhítésében.
A fizikai aktivitás vagy nyomás hatására jelentkező fájdalom mélyebb bélsorvadásra utalhat.
Egyéb első jelek gyakran a következők:
- Székelés zavarai, székrekedés váltakozva hasmenéssel, "juh" széklet;
- A hasban "morgás" hangjai, puffadás, amelyek étkezés után hajlamosak fokozódni;
- Rendellenes szennyeződések a székletben (gyakrabban - nyálka vagy vér, csíkos);
- Nyomásérzet, nehézség a bélrendszerben;
- Fájdalmas tenezmus (hamis székelési késztetés);
- Étvágytalanság és a kapcsolódó soványság;
- Subfebrilis láz, fejfájás, súlyos fáradtság;
- Böfögő levegő;
- Hányinger és hányás (ritka).
Az ilyen kóros állapot, mint a lisztérzékenység klinikai képe hasonló tüneteket mutat:
- Barátságtalanság;
- Székrekedés és hasmenés váltakozása;
- Tompa, húzó hasi fájdalom;
- Ízületi fájdalom;
- Hólyagos kiütések a bőrön és a nyálkahártyákon;
- Állandó és súlyos fáradtság.
A bélsorvadás tünetei egybeeshetnek a krónikus gyomor-bélhurut tüneteivel. A betegség lefolyása - szakaszos, váltakozó exacerbációk és remissziók időszakaival. Az ilyen változásokat általában táplálkozási zavarok vagy külső stresszorok provokálják. Sajnos, amikor az első jeleket észlelik, a betegek rendkívül kis százaléka fordul orvoshoz. A legtöbb beteg figyelmen kívül hagyja a problémát, vagy öngyógyításba kezd, ami idővel a patológia súlyosbodásához és szövődmények kialakulásához vezet.
Gyomor- és bélsorvadás
A gyomorban az atrófiás folyamatok kialakulását általában különböző agresszív tényezők provokálják - különösen a Helicobacter pylori baktérium, sósav, duodenogastrikus reflux, pepszin, valamint a nyálkahártya elégtelen védelme (például hámregeneráció hiánya, a szerv nem megfelelő vérellátása stb.).
A sorvadás körülbelül 2-3 évvel a gyulladásos folyamat kezdete után kezdődik. Például a krónikus gastroenterocolitisben szenvedő betegek 43%-ánál már 10 évvel a patológia megnyilvánulása után is megfigyelhetők sorvadási tünetek. A szakemberek gyakran a gyulladásos betegség utolsó stádiumaként beszélnek a sorvadásról.
A nyálkahártya-szövetsorvadás kialakulásának két fő mechanizmusa ismert:
- Közvetlen expozíció (különösen bakteriális) okozta károsodás;
- Autoimmun reakció.
A Helicobacter pylori fertőzés rendkívül elterjedt. Károsítja és szerkezeti változásokat okoz a sejtekben, negatívan befolyásolja a nyálkahártya védőfunkcióját, elősegíti és támogatja a gyulladásos folyamat állandó lefolyását a szövetekben, ami sorvadáshoz vezet. [ 5 ]
Az autoimmun folyamatot viszont a szervezet immunreaktivitásának örökletes zavarai okozzák. Az „antigén-antitest” reakció során idő előtti elhalás és az új sejtszerkezetek nem megfelelő érése következik be. Ez a gyomorsav fokozatos gyengülésével, a nyálkahártya szerkezetének megváltozásával, a sósavtermelés csökkenésével jár. Az emésztőrendszerben a vitaminok és a vas felszívódása károsodik, és vérszegénység alakul ki.
A Helicobacter pylori fertőzéssel összefüggő gasztritisz autoimmun agresszió kialakulását válthatja ki a gyomor hámszövete ellen, ami továbbfejleszti az atrófiás és metaplasztikus folyamatokat. A Helicobacter pylori fertőzött betegeknél gyakrabban fordul elő mirigysorvadás, ami különösen magas autoantitest titerek esetén kifejezett.
Fejlődése során a gyomor és a belek atrófiája több szakaszon megy keresztül:
- Felszínes gyulladásos folyamat alakul ki, a sósavtermelés jelentéktelenül szenved, nincsenek patológiai jelek;
- Vannak atrófia gócok;
- Diffúz változások jelentkeznek a szekréciós funkció kifejezett zavaraival (a nyálkahártya elvékonyodik, a vékonybél metapláziájának gócai képződnek).
A gyomor és a belek sorvadását a rosszindulatú daganatok kialakulásának egyik alapvető kockázati tényezőjének tekintik. A probléma fő tünetei: étvágytalanság, hányinger, kellemetlen böfögés. A legtöbb betegnél nehézség és teltségérzet jelentkezik a gyomorban, nyálfolyás, gyomorégés, kellemetlen szájíz jelentkezik. Fokozatosan további tünetek is jelentkeznek, mint például puffadás, instabil széklet (a székrekedést hasmenés váltja fel). Gyakori hasmenés esetén soványság, ásványianyag- és vitaminhiány tünetei, vérszegénység jelentkezhet. A károsodott táplálékkiürülés következtében hasi fájdalom (tompa, nyomó, étkezés után fokozott intenzitással) jelentkezhet. Kezeletlenül az atrófiás folyamatok vitaminhiányt és vérszegénységet, achlorhidriát, fekélyes elváltozásokat és rákot okozhatnak.
Komplikációk és következmények
Kezelés hiányában és az orvosi tanácsadás elhanyagolása esetén jelentősen megnő a bélsorvadás súlyos szövődményeinek kialakulásának kockázata:
- Vastagbélrák; [ 6 ]
- Az érintett bélfal perforációja;
- Teljes vagy részleges bélelzáródás;
- Cachexia;
- Masszív vérzés;
- Szeptikus szövődmények.
A bélsorvadás annyira bonyolulttá válhat, hogy a beteg sürgősségi műtétet igényel.
Különösen súlyos szövődmények a következők:
- Mérgező megacolon - a vastagbél lumenének túlzott tágulása, ami a beteg jólétének jelentős romlását, lázas lázat, székrekedést, puffadást és egyéb mérgezési tüneteket okoz.
- Masszív bélvérzés – akkor fordul elő, amikor a bélfalat vérrel ellátó nagy erek szabaddá válnak. A vérveszteség mennyisége akár napi 500 ml is lehet.
- A vastagbél falának perforációja - az üreges szerv falának túlzott nyújtása és atrófiás elvékonyodása hátterében alakul ki. Ennek eredményeként a bélrendszeri tartalom bejut a hasüregbe, peritonitis alakul ki.
- Vastagbélrák - képes kialakulni egy elhúzódó, meglévő sorvadási folyamattal. A vastagbél és a végbél sorvadása különösen gyakori a rosszindulatú daganatok kialakulásában.
A rosszindulatú transzformációt a következő esetekben diagnosztizálják:
- Tízéves atrófia esetén - az esetek 2%-ában;
- 20 éves kurzussal az esetek 8%-ában;
- Ha a bélsorvadás több mint 30 éve fennáll - az esetek 18%-ában.
Diagnostics bélsorvadás
A betegség legteljesebb képének megszerzése és a megfelelő kezelési taktika kiválasztása érdekében az orvos átfogó diagnózist ír elő, beleértve mind a laboratóriumi, mind a műszeres vizsgálatokat.
Először vérvizsgálatot végeznek. Ez szükséges a gyulladásos vagy allergiás folyamat azonosításához, az esetleges vérszegénység (vérveszteség következtében) megállapításához, az anyagcsere-folyamatok (fehérje, víz-elektrolit) minőségének, valamint a máj vagy más belső szervek érintettségének valószínűségének felméréséhez. Laboratóriumi diagnosztikát is végeznek a felírt kezelés hatékonyságának felmérésére és a dinamika monitorozására.
Az általános és biokémiai vérvizsgálatok mellett az orvos előírhatja a perinukleáris citoplazmatikus antineutrofil antitestek (pANCA), a szacharomyces antitestek (ASCA) stb. indikátorainak vizsgálatát is.
A széklet elemzése magában foglalja a koprogramot, a Gregersen-reakciót (meghatározza a rejtett vér jelenlétét). Ugyanakkor kimutatják a székletben lévő nyálka, genny, vér esetleges szennyeződéseit.
Fertőző folyamat jelenlétében és antibakteriális gyógyszerek kiválasztásának szükségességében bakteriológiai tenyészetet és PCR-t írnak elő.
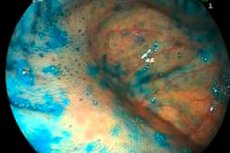
Az endoszkópia az egyik fő instrumentális beavatkozás a bélsorvadás esetén. A módszer mind ambuláns, mind fekvőbeteg-ellátásban alkalmazható. Az endoszkópos vizsgálat első szakaszában az orvos elmagyarázza a betegnek, hogyan kell megfelelően felkészülni a beavatkozásra. Szinte minden esetben a felkészülés a bélüreg tisztítását igényli speciális hashajtók, tisztító beöntés vagy mindkettő kombinációjának segítségével. A tervezett endoszkópos vizsgálat napján tilos enni (reggeli), vizet inni szabad. Általánosságban elmondható, hogy a technika egy endoszkópos cső bevezetését jelenti a végbélnyíláson keresztül, amely megvilágító eszközzel és videokamerával van felszerelve. Így a szakorvos vizuálisan megvizsgálhatja a nyálkahártya állapotát, és meghatározhatja a bélsorvadás jellegzetes jeleit. Szükség esetén egyidejűleg biopsziát - bélszövet-részletet - vesznek, majd szövettani vizsgálatra küldik.
Az endoszkópos instrumentális diagnózist az alábbi eljárásokkal lehet lefolytatni:
- Rektoromanoszkópia merev rektoromanoszkóp segítségével a végbél és a szigmabél területén;
- Fibroileokolonoszkópia flexibilis endoszkóppal a vastagbélben és az ileumban;
- Fibrosigmoidoszkópia flexibilis endoszkóppal a végbélben és a szigmabélben;
- Fibrokolonoszkópia flexibilis endoszkóppal a vastagbélben.
Ezeknek az eljárásoknak az időtartama 20-30 perctől másfél óráig változhat (pl. felületi érzéstelenítés esetén).
A röntgenvizsgálatot csak akkor végzik, ha valamilyen okból nem lehet endoszkópos vizsgálatot végezni.
Egy másik gyakori módszer az irrigoszkópia, amelynek során bárium-szuszpenziót - egy röntgen kontrasztanyagot - adnak be a betegnek, majd röntgenfelvételeket készítenek a bélrendszerről. Továbbá, a kiürülés után levegőt juttatnak a bélüregbe, és ismét felvételeket készítenek. Ennek eredményeként a szakorvos képet kap a bél szűkületéről és tágulatáról, a gyulladásos területekről vagy a nyálkahártya felületi elváltozásairól.
A felülvizsgáló röntgenvizsgálatot a szövődmények - például a bél perforációja vagy toxikus megnagyobbodása - kialakulásának kizárására írják elő.
Az ultrahangot bélsorvadás esetén gyakorlatilag nem alkalmazzák az alacsony informatív jellege miatt. [ 7 ]
Megkülönböztető diagnózis
A teljes körű diagnózis felállítása előtt az orvosnak ki kell zárnia számos olyan betegség jelenlétét a betegben, amelyek hasonló klinikai és endoszkópos képpel járnak. Ilyen kóros állapotok közé tartoznak:
- Fertőző enterokolitisz (parazita, bakteriális, vírusos etiológia);
- Crohn-betegség;
- Az enterokolitisz ischaemiás formája (a bélfal vérellátásának hiánya okozza);
- Divertikulitisz;
- Bizonyos gyógyszerek szedése által okozott enterokolitisz;
- Sugárzási enterokolitisz;
- A vastagbél rosszindulatú daganata;
- Rektális magányos fekély;
- Endometriózis nőknél stb.
Ezek a betegségek hasonló tüneteket mutathatnak, mint a bélsorvadás. A kezelésük azonban alapvetően eltérő. Ezért a rendellenesség első jeleinek megjelenésekor a betegnek orvoshoz kell fordulnia, és nem szabad megpróbálnia önállóan diagnosztizálni és kezelni a betegséget.
Gyakran nehéz megkülönböztetni a bélsorvadást a Crohn-betegségtől. Kétség esetén az orvos további diagnosztikai vizsgálatokat ír elő:
- Immunológiai;
- Radiológiai;
- Endoszkópos.
A helyes diagnózis felállítása rendkívül fontos, annak ellenére, hogy a bemutatott betegségek közül sok hasonló fejlődési mechanizmussal rendelkezik. Még ezekben a helyzetekben is a kezelés mindig eltérő. Ritka esetekben osztályozatlan (differenciálatlan) enterokolitisz diagnózisát állítják fel: amikor valamilyen okból nem lehet pontos diagnózist felállítani.
A lisztérzékenység (lisztérzékenység) diagnosztizálása külön probléma. Az ételallergiákkal (beleértve a gluténallergiát is) összefüggő betegségekkel ellentétben a lisztérzékenység nem köthető közvetlenül a gluténtartalmú élelmiszerek fogyasztásához. A glutén szerepe a bélszövet károsodásában csak a nyálkahártya-biopszia morfológiai elemzése során mutatható ki. A vékonybél bélbolyhainak sorvadása nemcsak a lisztérzékenységre, hanem az akut bélfertőzésekre vagy az immunglobulin-hiányra is jellemző.
Ami a divertikulitist illeti, ez a bélizmok sorvadása, amely mélyebben fekvő területeken terjed. Ez egy krónikus patológia, amelyben a vastagbél falai zsákszerű dudorokat képeznek az izomzat rétegén keresztül. A divertikulitisz diagnózisát csak akkor állítják fel, amikor az orvos teljesen ki tudja zárni a rák jelenlétét. Fontos megjegyezni, hogy a betegeknél gyakran egyszerre diagnosztizálnak divertikulumokat és vastagbélrákot is. Előfordul, hogy a rák és a divertikulózis együtt létezik a vastagbél ugyanazon szakaszában.
Ki kapcsolódni?
Kezelés bélsorvadás
Közvetlenül a diagnózis felállítása után a bélsorvadásos betegnek speciális diétát írnak fel, amelyet fontos szigorúan betartani. A szakemberek személyre szabott étrendet készítenek, amely leírja az összes ajánlást az étel összetételére és a főzés szabályaira, az étrendre vonatkozóan.
A gyógyszereket a javallatoktól és a diagnosztikai eredményektől függően alkalmazzák. Fertőző folyamat kimutatása esetén antibiotikum-terápia írható fel. A fájdalom szindróma csökkentése érdekében görcsoldókat alkalmaznak. A legtöbb esetben olyan gyógyszerek alkalmazása helyénvaló, amelyek helyreállíthatják a normális bélflórát. Ha szükséges, hashajtókra vagy összehúzó szerekre lehet szükség.
A gyulladásos időszakokban kizárhatók a fűszerek, a sült és zsíros ételek, a tűzálló zsírok, a füstölt húsok és kolbászok, a szószok, a tartósítószerek és a pácok. Tilos a gomba és a diófélék, a friss péksütemények és palacsinták, a kávé és a kakaó (beleértve a csokoládét is), az üdítők és a fagylalt, a gyorséttermi ételek és snackek, a nyers gyümölcsök és zöldségek, a tej és az aszalt gyümölcsök.
Az ajánlott ételek közé tartozik a tejmentes rizsalapú zabkása, zabpehely, hajdina és búzadara. Engedélyezett tojás, gabonapehely- és zöldséglevesek (passziválás nélkül), fehér sovány hús és párolt tengeri hal, száraz világos kenyér, galette, kétszersült, zöldséges burgonyapüré (beleértve a burgonyát is), héj nélküli sült gyümölcsök (alma vagy körte), nem sűrített kompótok és savanyúságok, nem savas természetes zselé. Az ételt pároljuk, főzzük, pürésítjük vagy pürésítjük, sütjük, melegen tálaljuk.
Remisszió idején az ételt nem szabad őrölni vagy pürésíteni. Adjon hozzá természetes, 50/50 arányban vízzel hígított gyümölcsleveket, nem savas bogyós gyümölcsöket, lekvárt, narancslekvárt, pillecukrot és friss uborkát.
Stabil remisszió esetén tejtermékeket vezetnek be. Előnyben részesítik a közepes zsírtartalmú, nem savas túrót (lehet rakott étel vagy párolt sajttorta formájában), a natúr joghurtot és a kefirt. A kemény, nem csípős sajt csak akkor fogyasztható, ha a székletürítés normális.
Ha egy betegnél lisztérzékenységet diagnosztizálnak, a fő terápiás módszer a gluténmentes diéta szigorú, élethosszig tartó betartása. Az étrend teljesen mentes a búzától, rozstól, árpától és zabtól minden megnyilvánulásukban. Tehát a tilalom alá esik a kenyér, a tészta, a zabpehely, a búza vagy a dara. Az étrend megváltoztatásának pozitív hatása az első néhány hétben észrevehetővé válik.
A konzervatív és sebészeti kezelés típusainak megválasztását az atrófiás folyamat súlyossága és kiterjedése, a korábban elvégzett terápia hatékonysága, valamint a szövődmények kockázatának mértéke határozza meg. [ 8 ]
A sebészeti beavatkozás indikációi a következők:
- A konzervatív kezelés szükséges hatásának hiánya vagy folytatásának lehetetlensége;
- A bélrendszeri szövődmények kialakulása;
- A folyamat rosszindulatú daganata, vagy annak megnövekedett kockázata.
Megelőzés
Sajnos a legtöbb ember túl későn gondol a saját egészségére, amikor a betegség már kialakulóban van, és kifejezett tünetek jelentkeznek. Sokan, még a probléma jelenlétének tudatában is, továbbra is elhanyagolják az orvos tanácsát, figyelmen kívül hagyják az egészséges táplálkozásra és az aktív életmódra vonatkozó ajánlásokat, nehéznek és hatástalannak tartva azokat. Eközben a bélsorvadás kialakulásának leghatékonyabb megelőzése egyszerűen és hatékonyan történik. Ez a következő ajánlásokból áll:
- Rendszeresen, nagyjából ugyanabban az időben étkezzen;
- Fogyasszon elegendő mennyiségű szobahőmérsékletű folyadékot (a folyadék optimális térfogatának kiszámítása - 30-40 ml / testtömeg kg);
- Kerülje az édességeket, a tartósítószereket tartalmazó ételeket, a füstölt húsokat, a fűszeres fűszereket, az állati zsírokat;
- A napi étrendben erjesztett tejtermékeket, rostot, növényi olajokat kell tartalmaznia.
Kötelező lemondani a jól ismert káros szokásokról. Bizonyított, hogy az alkohol és a nikotin hozzájárul a gyomor-bél traktus gyulladásos folyamatainak, az onkológiai betegségeknek, a máj és a hasnyálmirigy patológiáinak kialakulásához, ami az alkoholok, toxinok és kémiai vegyületek negatív hatásának köszönhető. Fontos: az emésztési problémákat, beleértve a bélsorvadást is, közvetve nemcsak a hagyományos cigaretták, hanem a vízipipák, az IQOS stb. is kiválthatják.
Egy másik fontos megelőző intézkedés a saját egészségünk tudatos kezelése. Az öngyógyítást nem szabad gyakorolni: gyanús tünetek jelentkezésekor feltétlenül fel kell keresni a háziorvost és diagnosztikát kell végezni. A gyógyszerek indokolatlan és nem megfelelő használata nagyon kellemetlen következményekkel járhat. Például a bélsorvadást kiválthatja a nem szteroid gyulladáscsökkentők hosszan tartó szedése, a hosszan tartó antibiotikum-terápia, a kortikoszteroid gyógyszerek szakszerűtlen használata. Nem kevésbé veszélyesek a nem bizonyított hatékonyságú népi eljárások sem: ebbe a kategóriába tartoznak az úgynevezett emésztőrendszeri "tisztítások", a tyubazhi, a hosszan tartó böjtölés stb. Ezen eljárások bármelyikét előzetesen orvossal kell egyeztetni, és csak az ő engedélyével és felügyelete mellett végezni.
A gyomor- és bélbetegségek megelőzése érdekében ajánlott normalizálni a pszicho-emocionális állapotot, kerülni a túlhajszoltságot, a stresszt, a lehetséges nehéz élethelyzetekre (elbocsátás, válás stb.) adott túlzott reakciókat. Ezekben a helyzetekben segíthetnek a meditációs foglalkozások, a pszichológusi tanácsadás, a sportképzés, az autoedzés. Bizonyos esetekben speciális nyugtatókat lehet bevenni az orvos utasítására.
A megelőzés magában foglalja az elhízás elleni küzdelmet is: megfelelő táplálkozásból és testmozgásból áll. Köztudott, hogy a túlzott testsúly hasnyálmirigy- és májproblémákat okoz, hozzájárul a bélmozgás csökkenéséhez. A plusz kilóktól való megszabaduláshoz gondosan át kell gondolni és össze kell állítani egy étrendet, amelynek alapját zöldségek és gyümölcsök, gabonafélék, sovány fehér hús és tenger gyümölcsei kell, hogy képezzék. Az egészséges táplálkozást szükségszerűen kiegészíti a hozzáértő és adagolt fizikai aktivitás.
Ezek az intézkedések fokozatosan stabilizálják az anyagcserét, erősítik az immunrendszert, telítik a vért oxigénnel, javítják a pszicho-emocionális állapotot. Ennek eredményeként a személy elkerülheti az emésztőrendszer különböző betegségeinek kialakulását, beleértve a bélsorvadást is, és hosszú ideig megőrzi saját egészségét.
Előrejelzés
A bélsorvadás a bélrendszer szerkezetének súlyos kóros elváltozása. Ha a kezelést elhanyagolják, vagy az idő előtti terápiás intézkedéseket nem hozzák meg, súlyos szövődmények, belső vérzés és az emésztőrendszer visszafordíthatatlan változásai alakulhatnak ki.
A betegség prognózisának javítása, a további morfológiai változások és a vastagbélrák kialakulásának elkerülése érdekében ajánlott:
- Legalább évente kétszer forduljon orvoshoz;
- Rendszeresen végezzen rutinszerű endoszkópiát (a gyakoriságot az orvos határozza meg a bél morfológiai rendellenességeinek intenzitásától függően);
- Rendszeresen vérvizsgálatot kell végezni a vérszegénység időben történő felismerése és a kezelés dinamikájának értékelése érdekében;
- Tartsa be a kezelőorvos által előírt diétát;
- Kövesse az orvos által felírt összes gyógyszert;
- Egyeztessen az orvosokkal minden olyan gyógyszer szedéséről, amely hátrányosan befolyásolhatja a bélszövetek állapotát.
A bélsorvadás egy olyan betegség, amelyet a bélnyálkahártya elvékonyodása jellemez, ami negatív tényezők hatására alakul ki. Kezdetben a gyulladásos folyamat fokozatosan előrehalad, a nyálkahártya elpusztul egészen a gyomor-bél traktus érintett részének szalag-izom mechanizmusáig. Az elhúzódó kóros folyamat miatt az üreges szerv lumenje szűkül, funkciója fokozatosan elvész.
A bélsorvadást számos nem specifikus tünet kíséri, amelyek jelentősen rontják a beteg életminőségét. Egyes szövődmények nemcsak az egészségre, hanem a beteg életére is veszélyt jelenthetnek. Sajnos gyakran nehézségekbe ütközik a helyes diagnózis időben történő felállítása, mivel a bélsorvadás tünetei hasonlóak a szerv más betegségeihez. Mindazonáltal, ha a diagnózist időben és helyesen állítják fel, és az előírt kezelés helyes, akkor a prognózis feltételesen kedvezőnek tekinthető. A betegséget teljesen gyógyítani lehetetlen, de gyakran lehetséges megállítani a további fejlődését.

