A cikk orvosi szakértője
Új kiadványok
Fibrinózus perikarditis
Last reviewed: 04.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
A szív- és érrendszer különféle patológiáit bonyolíthatja egy olyan rendellenesség, mint a fibrinózus perikarditisz. Egy ilyen szövődmény azonnali kivizsgálást és kezelést igényel, amely szükséges a további súlyos következmények kialakulásának megelőzése érdekében. Ha az ilyen kezelés időszerű és szakszerű, akkor a legtöbb beteg a betegség kedvező kimenetelét tapasztalja. [ 1 ]
A pericarditis a szívburkot érintő gyulladásos reakció. A gyulladást leggyakrabban primer szisztémás patológia vagy a szívburok strukturális elváltozásai okozzák: károsodás, fertőző és nem fertőző elváltozások.
A fibrines pericarditis olyan pericarditis, amelyben gyulladásos reakció következtében fibrines filamentumok rakódnak le a pericardiális nyáktömlőben. Az állapotot mellkasi fájdalom jellemzi, amely mély légzéssel vagy köhögéssel fokozódik, valamint súlyos gyengeség, láz és hallgatózásos szívburok-súrlódás. [ 2 ]
Járványtan
A klinikai gyakorlatban a rostos pericarditist viszonylag ritkán diagnosztizálják – a betegek körülbelül 0,1%-ánál. A boncolás utáni gyakorisági adatok 3 és 6% között mozognak. Férfiaknál a patológia másfélszer gyakrabban alakul ki, mint a 20 és 50 év közötti nőknél. [ 3 ]
A rostos pericarditis leggyakoribb okai a következők:
- vírusok (az esetek akár 50%-ában is);
- baktériumok (az esetek akár 10%-ában is);
- akut miokardiális infarktus (az esetek akár 20%-ában is);
- anyagcserezavarok (veseelégtelenség, urémia, myxedema – az esetek akár 30%-ában), valamint autoimmun patológiák.
A rostos pericarditis okát az esetek 3-50%-ában lehetetlen megállapítani. A patológiát ritkán diagnosztizálják a betegek életében, és főként boncolás során fedezik fel.
Okoz fibrinózus perikarditis
A fibrinózus pericarditis leggyakoribb okaként vírusos betegségeket tartanak számon: ilyen összefüggés szinte minden második betegnél jelen van. Leggyakrabban enterovírusokról, citomegalovírusokról, Coxsackie vírusról, valamint a mumpsz és a HIV kórokozójáról beszélünk.
A fibrinózus pericarditis okai lehetnek:
- akut miokardiális infarktus;
- traumás sérülések (beleértve a műtétet is);
- fertőző betegség;
- önmérgezés (urémia);
- szisztémás patológiák;
- neoplasztikus folyamatok.
Ha a fibrines pericarditis onkológiai okait vesszük figyelembe, akkor leggyakrabban rosszindulatú tüdődaganatokról és emlőmirigy-daganatokról beszélünk. Ritkábban fordul elő leukémia és limfóma, valamint a szívburok infiltratív károsodása nem limfocitás leukémia esetén.
Bizonyos esetekben a betegség pontos eredete nem határozható meg: sem a tumorstruktúrákat, sem a bakteriális mikroorganizmusokat, sem a vírusokat nem lehet szövettanilag meghatározni. Az ilyen eseteket idiopátiás fibrinózus pericarditisnek nevezik.
Kockázati tényezők
Az etiológiai kockázati tényezők a következők lehetnek:
- autoimmun folyamatok – különösen szisztémás lupus erythematosus, reumatoid artritisz stb.;
- a kötőszövet szisztémás fertőző-allergiás gyulladása (reuma);
- tuberkulózis;
- bakteriális fertőző és gyulladásos folyamatok;
- krónikus veseelégtelenség (végstádium);
- tüdőgyulladás;
- miokardiális infarktus;
- rosszindulatú daganatok;
- szeptikus állapotok;
- traumás mellkasi sérülések, sebészeti beavatkozások a szív területén.
A kockázati csoportok közé tartoznak:
- idős emberek (55 év után);
- emelkedett vérzsírszintű betegek (trigliceridek és koleszterin);
- magas vérnyomásban szenvedő betegek;
- erős dohányosok;
- korlátozott vagy semmilyen fizikai aktivitással nem rendelkező emberek;
- elhízásban és/vagy cukorbetegségben szenvedők.
Bizonyos étkezési szokások (sós, zsíros ételek, feldolgozott élelmiszerek és gyorséttermi ételek túlzott fogyasztása), az alkoholfogyasztás és a gyakori stressz szintén kedvezőtlen tényezőknek számítanak.
Pathogenezis
Fibrines pericarditis esetén nem figyelhetők meg hemodinamikai zavarok, mivel a folyadéktérfogat fokozatos növekedését a külső pericardiális vitorla lassú nyúlása kíséri. Ha a váladékozás gyors, akkor a pericardium tartóképessége aktiválódik, ami a szívkamrák diasztolés tágulási határainak korlátozásából áll. [ 4 ]
A perikardiális szövetet jó rugalmasság jellemzi, de ez a tulajdonság viszonylag gyorsan elvész a perikardium erős nyújtásával.
A hemodinamikai zavarok, mint például a csökkent artériás nyomás és a venostasis, akkor jelentkeznek, amikor a nyáktömlő belsejében a nyomás eléri az 50-60 Hgmm-t. A vénás nyomásmutatók megemelkednek, és 20-30 Hgmm-rel meghaladják az intraperikardiális mutatókat. Amikor eléri a kritikus exudatív térfogatot, ami a szív súlyos összenyomódását okozza, szívtamponád alakul ki. Kialakulásának sebessége a folyadékgyülem intenzitásától függ. [ 5 ]
Az etiológia gyakran fertőző, allergiás vagy autoimmun, ami a patológia kialakulásának kiváltó mechanizmusának köszönhető. Nem kizárt a szívmembránok közvetlen károsodása vírusos és egyéb ágensek által.
A betegség kialakulásának patogenetikai mintázata a következőképpen írható le: a szívburok begyullad → megnő az érpermeabilitás → a vér folyékony frakciói és a fibrinogén, amelyek fibrinként rakódnak le, beszivárognak a szívburokba → hurutos szívburokgyulladás alakul ki → fibrines szívburokgyulladás alakul ki. [ 6 ]
Patológiai anatómia
A rostos perikarditisz megjelenése a vérkomponensek fokozott exudációjával jár a perikardiális zsákba. A folyadékgyülem felhalmozódását a nem gyulladt perikardiális zónák felszívják. Ha az érpermeabilitás károsodott, durván eloszlatott plazmafehérjék izzadnak, fibrinogén kicsapódik, gyulladásos infiltrátum alakul ki, és korlátozott vagy kiterjedt rostos perikarditisz alakul ki.
A zsákban felhalmozódó bőséges folyadék abnormális felszívódási folyamatra és a gyulladásos reakció terjedésére utal a szívburokban. Kompressziós jellegű szívburokgyulladás esetén a rostos hegesedés és a szórólapok összetapadása sűrű szívburok membrán kialakulásához vezet. A betegség elhúzódó lefolyása során a szívburok elmeszesedik, szilárd tokot képezve, amelyet „páncélozott” szívnek neveznek. Előrehaladott esetekben a kamrák izomrétege károsodik, a miokardiális fibrózis hátterében helyi kóros elváltozások figyelhetők meg. A szívizom elvékonyodik, zsírszövetté degenerálódik és a kamrák funkcionális terhelésének csökkenése miatt sorvad. [ 7 ]
Tünetek fibrinózus perikarditis
Tünetileg a rostos pericarditis a következő jelekkel jelentkezhet:
- Szívfájdalom: [ 8 ]
- több órán keresztül növekszik;
- különböző intenzitású (enyhétől a súlyosig);
- fájó, égő, szúró, karcoló vagy szorító, szorító érzés;
- a szívprojekciós zónában, az epigastriumban lokalizálódva (általában nem a végtagba vagy a vállba sugárzik, mint az ischaemiás szívbetegségben, de a nyak és a máj területére történő besugárzással is lehetséges);
- fokozódik nyelés, mély légzés, köhögési rohamok, hajlás és fordulás során, anélkül, hogy bármilyen nyilvánvaló kapcsolat lenne a fizikai aktivitással;
- eltűnik, ahogy a váladék felhalmozódik;
- megkönnyebbülten jobb oldalon fekvő helyzetben, a térdeket a mellkashoz húzva;
- fájdalomcsillapítók, nem szteroid gyulladáscsökkentők bevétele után eltűnik, de nitroglicerin szedésére nem reagál.
- Általános gyengeség, fokozott izzadás, magas láz, fejfájás, valamint az általános mérgezési szindróma jelei.
- Tartós csuklás, hányinger (néha hányással, későbbi enyhülés nélkül), tachypnea, megnövekedett pulzusszám, arrhythmia.
Első jelek
A rostos pericarditis kezdeti tünetei általában fertőző folyamatként jelentkeznek, ami bonyolítja a betegség diagnózisát. A betegek általános gyengeséget, fokozott izzadást, étvágytalanságot és szubfebrilis hőmérsékletet tapasztalnak.
A tünetek fokozódnak és súlyosbodnak, és egy jellegzetes perikardiális fájdalom szindróma jelentkezik:
- fájdalom érezhető az epigastriumban vagy a szegycsont mögött;
- változó intenzitású – az enyhe kellemetlenségtől az éles „szívroham” jellegű fájdalomig;
- A betegek leírása szerint a fájdalom égő, bizsergő, kaparó, vágó vagy húzó jellegű;
- köhögési mozgásokkal fokozódik, bal oldalon helyezkedik el;
- jobb oldali helyzetben, előrehajlással, térd-könyök helyzetben gyengül;
- nitroglicerin szedésével nem távolítható el.
A fájdalom mellett előfordulhatnak fájdalmas, enyhülést nem hozó köhögési rohamok, valamint hányinger és nyelési nehézség. A légzés felületes, a beteg légszomjra panaszkodik. [ 9 ]
Szakaszai
A perikarditisz következő szakaszai különböztethetők meg:
- Akut stádium – ha a betegség a patológia kezdetétől számított 1-2 hónapig tart. Az akut lefolyás jellemző az exudatív és fibrines pericarditisre.
- Szubakut stádium – ha a betegség a patológia kezdetétől számított két-hat hónapig tart. Jellemző az exudatív, adhéziós és konstriktív pericarditisre.
- Krónikus stádium – ha a betegség a patológia kezdetétől számított hat hónapnál tovább tart. Jellemző az exudatív, adhéziós, konstriktív pericarditisre, valamint a meszesedésre (páncélos szív).
Forms
Az akut fibrinózus perikarditisz az etiológiai tényező szerint fertőző és fertőző-allergiás csoportra oszlik. A betegség altípusai a következők:
- tuberkulózisos;
- specifikus bakteriális (szifilitikus, gonorrhoeás, dizentériás stb.);
- nem specifikus bakteriális (streptococcus, pneumococcus, meningococcus, staphylococcus stb.);
- vírusos (adenovírus, influenza, Coxsackie stb.);
- rickettsialis (Q-lázban, tífuszban szenvedő betegeknél);
- klamidiális (urogenitális fertőzések, ornitózis);
- mikoplazma (tüdőgyulladás, akut légúti betegség);
- gombás (kandidózis, aktinomikózis, hisztoplazmózis stb.);
- protozoák okozta (amőbás, maláriás);
- allergiás;
- reumás;
- rosszindulatú;
- traumatikus stb.
A száraz fibrinózus pericarditis lehet idiopátiás, azaz nincs specifikus oka a patológiának.
Az akut pericarditis lehet száraz (fibrinózus), exudatív (szerofibrinózus, fibrinózus-gennyes), szívtamponáddal vagy anélkül.
A fibrines pericarditis előrehaladtával exudatív pericarditis alakulhat ki. Például serózus-fibrines pericarditist diagnosztizálnak, ha jelentős mennyiségű serózus-fibrines folyadékgyülem halmozódik fel a szívburok üregében. Ha gennyes folyadékgyülem képződik a szívburokzsákban, akkor a diagnózis fibrines-gennyes pericarditis.
Komplikációk és következmények
A fibrinózus pericarditis kezeletlenül gyakran a pericardiális vitorlák összenövésével, valamint a szívizom ingerületvezetési zavaraival jár. Előrehaladott kóros folyamatokban a tünetek hosszú idő alatt jelentkeznek és súlyosbodnak. A pericardiális zaj sok betegnél a kezelés után is fennáll.
Szívtamponád akkor következik be, amikor a szívburokban lévő nyomás elég magas ahhoz, hogy megakadályozza a szív jobb oldalának megtelését.[ 10 ]
A betegek mellkasi fájdalomra és légzési nehézségre panaszkodhatnak fizikai aktivitás után, amit a szívizom térfogatának növekedése és a sűrű szívburok érintkezése okoz. Leggyakrabban ezt az állapotot nem kezelik, hanem dinamikusan figyelik meg.
Még a rostos pericarditis kedvező kimenetele után is előfordulhatnak aritmiás rohamok a betegeknél. A gyulladásos reakció megváltoztatja a szívizom impulzusérzékenységét, ami rohamokban jelentkező tachycardiát, pitvar- és kamrafibrillációt, valamint blokádokat okozhat. Rendszeres szívritmuszavarok esetén szívelégtelenség alakulhat ki.
Diagnostics fibrinózus perikarditis
Az akut fibrinózus pericarditis diagnózisa akkor állítható fel, ha a beteg a tipikus triászt mutatja: [ 11 ], [ 12 ]
- szívfájdalom;
- szívburok súrlódásos dörzsölése;
- jellegzetes EKG kép.
Az instrumentális diagnosztika általában EKG-t, echokardiográfiát és mellkasröntgent tartalmaz a váladék jelenlétének kizárására.
Az EKG-n egy konkordáns, legfeljebb 7 mm-rel lefelé konvex ST-hullám látható, átmenettel magas T-be anélkül, hogy a többi elvezetésben reciprok ST-depresszió társulna. Az 1-2 napig tartó fibrinózus pericarditis a szegmens emelkedésével jár, amely az összes standard elvezetést lefedi, a második standard elvezetésben pedig csak korlátozott mértékben. [ 13 ]
A fibrines száraz pericarditis fő hallgatózási jele a pericardiális szórólapok súrlódási zaja. A szegycsont bal alsó szélének területén, az abszolút szívtompaság területén érezhető. A zaj a szívösszehúzódásokkal szinkronban hallható, nincs kapcsolatban a légzőmozgásokkal, de változó, és fonendoszkóppal történő megnyomásra hajlamos fokozódni. A váladék megjelenésével megszűnik. A zaj jellege néha halk, gyakrabban érdes, kaparó, tapintáskor érezhető.
A fibrines pericarditisben a perikardiális súrlódásos dörzsölés lehet folyamatos (szisztolés-diasztolés), kétkomponensű (kamrai szisztolé és a bal kamra gyors feltöltődése) vagy háromkomponensű (az úgynevezett „mozdonyritmus”).
A fibrines pericarditis diagnózisa során mikro- és makropreparátumok beszerzése szükséges, ami csak a perikardiális biopszia során eltávolított bioanyag egy részének szövettani vizsgálatával lehetséges.
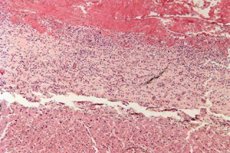
Fibrines pericarditis mikrolemeze:
- alacsony mikroszkópos nagyítás alatt az epikardiális felületen kifejezett fibrinlerakódások láthatók, jellegzetes lila-rózsaszínes színnel;
- leukocitákat figyelnek meg a fibrinrostok között;
- Az epikardiális erek kitágultak és véresek.
Fibrines pericarditis makrodrogja:
- az epicardium (zsigeri perikardiális réteg) megvastagodása;
- fehéres-szürkés színű, durva rostos film;
- "szőrös" szív;
- a betegség kimenetelétől függően: fibrinlebomlás és a gyulladásos folyamat megszűnése, vagy összenövések kialakulása („páncélos” szív).
A fibrines pericarditis kifejezést gyakran a "szőrös szív" fogalmával hozzák összefüggésbe, amelyet nagyszámú fehérje és fibrines szál lerakódása okoz a perikardiális rétegeken, ami a szívnek sajátos "szőrösséget" kölcsönöz.
A laboratóriumi vizsgálatok (különösen a teljes vérkép) általános jellegűek, és segíthetnek meghatározni a betegség eredetét, valamint felmérni a gyulladás intenzitását.
Megkülönböztető diagnózis
A fibrinózus pericarditis differenciáldiagnózisát a következőképpen végezzük:
- miokardiális infarktus esetén;
- boncolódó aorta aneurizmával;
- tüdőembólia esetén;
- spontán pneumothorax esetén;
- angina pectorisban;
- myopericarditis esetén;
- mellhártyagyulladással;
- herpes zosterrel;
- nyelőcsőgyulladással, nyelőcsőgörcs;
- akut gasztritisz, gyomorfekély esetén.
Differenciál EKG jelek:
Fibrines pericarditis esetén |
Akut miokardiális infarktus esetén |
|
ST-szakasz |
A változások diffúzak, pozitív T-hullámmal kombinálva. Az izolinhoz való visszatérés több napon belül megfigyelhető. |
A változások lokálisak, disszonánsak, negatív T-hullámmal kombinálva. Szövődménymentes lefolyású betegeknél az ST-szakasz néhány órán belül visszatér az izolinra. |
PQ vagy PR intervallum |
Az intervallum depressziója megfigyelhető. |
Nincsenek változások. |
Q-hullám, QS-komplex |
Atípusos patológiás Q-hullám. |
A patológiás Q-hullám gyorsan fejlődik. |
Pitvari és kamrai aritmiák |
Nem tipikus. |
Tipikus. |
A fibrinózus pericarditis és az akut koronária szindróma közötti különbség:
- A fibrines pericarditis kialakulásával a fájdalmak gyakran hirtelen jelentkeznek, retrosternális vagy epigasztrikus lokalizációval. A fájdalmak jellege akut, tartós, tompa, fájó, néha szorító, állandó (növekvő-csökkenő). A nitroglicerin hatástalan.
- Akut koronária szindróma esetén a fájdalom fokozódik, kisugárzik a vállba, az alkarba, a felső végtagba és a hátra. A fájdalom rohamokban jelentkező: a rohamok körülbelül fél órán át tartanak. A beteg testhelyzete nem befolyásolja a fájdalom szindróma súlyosságát. Nitroglicerin bevétele után a tünetek enyhülnek.
Ki kapcsolódni?
Kezelés fibrinózus perikarditis
A beteget szigorú ágynyugalomra írják fel legfeljebb 7-14 napig (majd - a betegség lefolyásától függően), a 10. számú diétás táblázat (10A) szerint.
Ha lehetséges meghatározni a fibrinózus pericarditis kialakulásának okát, akkor a jelzések szerint antibiotikumokat, parazitaellenes, gombaellenes és egyéb gyógyszereket írnak fel.
Az antibiotikumokat akkor alkalmazzák, ha nyilvánvaló fertőző tényező van - például szepszis, tüdőgyulladás, tuberkulózis, gennyes gócok stb.
Vírusellenes szereket írnak fel, ha a betegség vírusos eredete bizonyított:
- A citomegalovírus a séma szerint napi egyszeri 2-4 ml/kg immunglobulin alkalmazását igényli;
- A Coxsackie vírus interferon-A beadását igényli;
- Adenovírus és parvovírus B19 esetén 10 g immunglobulint intravénásan adnak be.
A patológia kezelése a következő gyógyszerek alkalmazását foglalja magában:
- Nem szteroid gyulladáscsökkentők – fájdalomcsillapító, gyulladáscsökkentő és enyhe immunszuppresszív hatásúak. Helyénvaló az acetilszalicilsav, a Voltaren (napi háromszor 0,05 g), az Ibuprofen (napi háromszor 0,4 g) és a Meloxicam (napi kétszer 0,015 g) alkalmazása. [ 14 ]
- Glükokortikoszteroidok – erős gyulladáscsökkentő, antisokk és immunszuppresszív hatásúak. Akkor írják fel őket, ha a nem szteroid gyulladáscsökkentők hatástalanok.
Az idiopátiás fibrines pericarditis és az aktív gyulladásos gócok hiánya esetén az antibiotikumok nem a választott gyógyszerek. A kezelési rend nem szteroid gyulladáscsökkentőket (Diclofenac 150 mg/nap, Meloxicam 15 mg/nap, Ibuprofen naponta háromszor 200 mg), valamint kolhicint (1 mg/nap) és kortikoszteroidokat (1 mg/kg) tartalmaz. [ 15 ], [ 16 ]
Sebészeti beavatkozásra van szükség, ha a betegnél konstriktív pericarditis alakul ki, ha serózus-fibrinózus pericarditis kiújul, vagy ha a gyógyszeres terápia hatástalan. A szívtamponád esetén a pericardiocentézis a választott kezelés. Ha ez kiújul, pericardiális ablakműtét végezhető. Konstriktív pericarditis esetén a pericardiectomia a választott kezelés. [ 17 ]
Megelőzés
A fibrinózus pericarditis kialakulásának nincs specifikus megelőzése. Az orvosok a következő ajánlások betartását javasolják az ilyen szövődmények kockázatának csökkentése érdekében:
- Hagyja abba a dohányzást, kerülje a dohányzóhelyek látogatását (passzív füstbelégzés). Bizonyított, hogy már napi öt cigaretta elszívása is közel 50%-kal növeli a szív- és érrendszeri betegségek kialakulásának kockázatát.
- Tartsa be az alacsony koleszterintartalmú étrendet, csökkentse a telített zsírok fogyasztását (a zsíros húst és a szalonnát fehér hússal és tenger gyümölcseivel kell helyettesíteni), vezesse be az étrendbe a gabonaféléket, zöldségeket, zöldeket, gyümölcsöket és növényi olajokat.
- Csökkentse a sóbevitelt napi 3-5 grammra, ami 25%-kal csökkenti a szív- és érrendszeri betegségek kialakulásának kockázatát.
- Vonjon be magnéziumban és káliumban gazdag ételeket az étrendjébe (tengeri moszat, aszalt gyümölcsök, sárgabarack, tök, hajdina, banán).
- Figyelje a testsúlyát, és fogyasszon kiegyensúlyozott étrendet.
- Biztosítson elegendő testmozgást (séta, úszás, kerékpározás – legalább napi fél óra, vagy hetente ötször).
- Rendszeresen ellenőrizze a zsíranyagcsere mutatóit, látogasson el orvoshoz megelőző diagnosztikához.
- Korlátozza vagy szüntesse meg az alkoholfogyasztást.
- Kerülje a mély és hosszan tartó stresszt.
Már az életmód apró változtatásai is jelentősen lelassíthatják a szív- és érrendszeri patológiák kialakulását. Fontos megérteni, hogy soha nem késő elkezdeni egészséges életmódot élni. Ha bármilyen szívbetegség jele jelentkezik, haladéktalanul orvoshoz kell fordulni, megakadályozva a betegség előrehaladását és a tünetek súlyosbodását.
Előrejelzés
Nehéz felmérni a betegség prognózisát, mivel a beteg élete során viszonylag ritkán észlelhető. Általánosságban elmondható, hogy a kedvezőtlen prognózis kritériumainak a következőket tekintik:
- jelentős hőmérséklet-emelkedés (38 fok felett);
- szubakut tünetek megjelenése;
- intenzív váladékozás a szívburok zsákjába;
- szívtamponád kialakulása;
- legalább 7 napos kezelés után nincs pozitív válasz acetilszalicilsavra vagy más nem szteroid gyulladáscsökkentő gyógyszerekre.
Ha a fibrines pericarditist nem kezelik, a halálozás kockázata jelentősen megnő, elsősorban a szövődmények és a mérgezés kialakulása miatt. [ 18 ] Azokat a betegeket, akiknél ez a betegség előfordult, rendszeres kardiológus-felügyelet alatt kell tartani.

