A cikk orvosszakértője
Új kiadványok
Malassezia furfur: Kapcsolat a seborrheával és a bőrproblémákkal
Utolsó frissítés: 04.07.2025

Szigorú forráskód-irányelveink vannak, és csak megbízható orvosi oldalakra, tudományos kutatóintézetekre és – amikor csak lehetséges – orvosilag lektorált tanulmányokra mutató hivatkozásokat helyezünk el. Felhívjuk figyelmét, hogy a zárójelben lévő számok ([1], [2] stb.) kattintható linkek ezekhez a tanulmányokhoz.
Ha úgy érzi, hogy bármelyik tartalom pontatlan, elavult vagy más módon megkérdőjelezhető, kérjük, jelölje ki, és nyomja meg a Ctrl + Enter billentyűkombinációt.
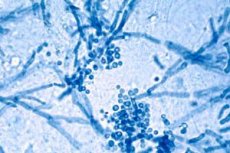
A Malassezia furfur egy élesztőszerű lipofil gomba, amely az emberi bőrflóra normális alkotóeleme, és jelentős szerepet játszik a korpásodás, a szeborreás dermatitis és a pityriasis versicolor kialakulásában. A Malassezia nemzetség több mint 18 faját írták le, de történelmileg a Malassezia furfurt gyakran emlegették a szeborreás dermatitis elsődleges kórokozójaként. A legújabb kutatások szerint a Malassezia globosa és a Malassezia restricta gyakoribb a szeborreás dermatitisben, de a Malassezia furfur továbbra is fontos modellfaj és jelentős kórokozó a pityriasis versicolorban és számos más bőrbetegségben. [1]
A Malassezia furfur általában szinte minden felnőtt bőrén megtelepszik, különösen a magas faggyútartalmú területeken: a fejbőrön, az arcon, a fülek mögött, a mellkason és a lapockák között. A gomba a faggyúlipideket használja elsődleges energiaforrásként, és ritkán növekszik hozzáadott lipidek nélküli standard táptalajon, így sokáig kevéssé kutatott maradt. [2]
A Malassezia furfur klinikai jelentősége kettős. Egyrészt egy opportunista kórokozó, amely a legtöbb esetben békés „szomszédként” viselkedik, és nem okoz tüneteket. Másrészt a bőr tulajdonságainak megváltozásával, hormonális egyensúlyhiánnyal, fokozott faggyútermeléssel, csökkent immunitással vagy a mikrobiom változásaival a Malassezia furfur kórokozóvá válhat, és gyulladást, hámlást és viszketést válthat ki. [3]
A Malassezia furfurhoz társuló leggyakoribb állapotok közé tartozik a fejbőr és az arc korpásodása és seborrhoeás dermatitisje, a pityriasis versicolor, a Malassezia folliculitis, valamint bizonyos gyulladásos dermatózisok, például egyes betegeknél az atópiás dermatitis súlyosbodása. Bár a Malassezia okozta állapotok nem életveszélyesek, a viszketés, a kozmetikai kellemetlenségek és a krónikus, visszaeső lefolyás miatt jelentősen rontják az életminőséget. [4]
A Malassezia furfur biológiájának és a kapcsolódó betegségeknek a modern megértése fontos a hatékony terápia kiválasztásához, az új helyi szerek fejlesztéséhez és a megelőző stratégiákhoz. Kutatások folynak a gombák bőrrel való kölcsönhatásainak immunmechanizmusaival, a Malassezia faggyúlipid-oxidációra gyakorolt hatásával, valamint új gombaellenes és gyulladáscsökkentő gyógyszerekkel, beleértve a nem hormonális gyógyszereket is. [5]
1. táblázat. A Malassezia furfurhoz kapcsolódó főbb betegségek
| Betegség | A Malassezia furfur fő szerepe |
|---|---|
| Seborrheás dermatitis és korpásodás | Fokozott gyulladás és hámlás a faggyútermeléssel járó területeken |
| Versicolor zuzmó | A felszíni fertőzések egyik vezető kórokozója |
| Malassezia folliculitis | A szőrtüszők gyulladása, viszkető papulák |
| Az atópiás dermatitisz súlyosbodása | Lehetséges kiváltó ok egyes betegeknél |
| Egyéb ritka fertőzések | Opportunista fertőzések súlyos immunhiányos állapotban |
Járványtan
A Malassezia nemzetségbe tartozó mikroszkopikus élesztőszerű gombák az egészséges felnőttek túlnyomó többségének bőrén megtalálhatók minden éghajlati övezetben. A kolonizáció gyakorisága az életkorral növekszik, ahogy a faggyúmirigyek aktívabbá válnak, és a legmagasabb a fiatal és középkorúaknál. A bőrfelszíni vizsgálatok a Malassezia furfur és más fajok kimutatásának magas gyakoriságát mutatják a legnagyobb faggyúmirigy-sűrűségű területeken, azaz a fejbőrön, az arcon és a felsőtesten. [6]
A hagyományosan a Malassezia furfurral összefüggő szeborreás dermatitisz a lakosság jelentős részét érinti. Különböző szerzők szerint a szeborreás dermatitisz prevalenciája felnőtteknél körülbelül 3% és 10% között mozog, míg a korpásodás, a legenyhébb forma, az emberek 30%-át vagy még többet is érinthet életük során. A betegség leggyakrabban serdülőkorban és fiatal felnőttkorban kezdődik, fokozott faggyútermeléssel egybeesve. [7]
A szintén Malassezia fajok által okozott pityriasis versicolor a meleg, párás éghajlaton leggyakoribb. Trópusi régiókban élő fiatal felnőttekkel végzett egyes vizsgálatokban a Malassezia okozta bőrelváltozásokat az alanyok 20–30%-ánál találták, különösen azoknál, akik túlzottan izzadtak és szűk ruházatot viseltek. [8]
A klinikailag manifeszt seborrhea és seborrhoeás dermatitis kockázata magasabb férfiaknál, neurológiai betegségekben (Parkinson-kór, stroke következményei), HIV-fertőzötteknél és más immunhiányos állapotokban szenvedőknél. Ilyen betegeknél a Malassezia furfur és rokon fajai a dermatózis súlyosabb és rezisztensebb formáit okozhatják. [9]
Különös figyelmet fordítanak a Malassezia szerepére újszülötteknél és csecsemőknél. Gyakran alakul ki náluk az úgynevezett „bölcsőfej” vagy „bölcsőfejes sapka” – a szeborreás dermatitisz egy formája, amelyet vastag, zsíros pikkelyek jellemeznek a fejbőrön. Ez az állapot a Malassezia kolonizációjával is összefüggésben áll, amelyet az anyai hormonok hormonális hatása és az aktív faggyúmirigyek okoznak a korai életben. [10]
2. táblázat. A Malassezia-asszociált betegségek prevalenciáját befolyásoló tényezők
| Tényező | A betegség kockázatára gyakorolt hatás |
|---|---|
| Meleg és párás éghajlat | Növeli a pityriasis versicolor előfordulását |
| Fokozott faggyútermelés | Növeli a szeborreás dermatitisz és a korpásodás kockázatát |
| Férfi nem | A klinikailag kifejezett seborrhea gyakoribb. |
| Neurológiai betegségek | Súlyos, kezelésre rezisztens seborrhoeás dermatitis |
| HIV-fertőzés és egyéb immunhiányos állapotok | Gyakori, visszatérő bőrelváltozások |
A kórokozó szerkezete
A Malassezia furfur egy élesztőszerű gomba. Sejtjei kerekek vagy oválisak, és rügyezéssel szaporodnak, jellemzően egypólusú rügyeket képezve. A sejtfal vastag, kitinből, glükánokból és lipidekből áll, ami segíti a gomba túlélését a bőr felszínén és a külső tényezőkkel szembeni ellenállást. A mikroszkópos vizsgálat lekerekített sejteket és rövid, csavart elemeket mutat, különösen a micélium formába való átmenet során. [11]
A Malassezia furfurra jellemző a kifejezett lipofilitás. Ezek a gombák gyakorlatilag nem szaporodnak standard táptalajon, kivéve, ha zsírsavakat vagy lipideket adnak hozzá, és általában a faggyút használják elsődleges tápanyagforrásként. Sejtfalaik és membránjaik jelentős mennyiségű lipidet tartalmaznak, enzimrendszereik pedig aktívan lebontják a faggyú trigliceridjeit. [12]
Genetikai vizsgálatok kimutatták, hogy a Malassezia fajok, beleértve a Malassezia furfurt is, hiányoznak bizonyos, a független zsírsavszintézishez szükséges gének. Ez magyarázza a gazdaszervezet lipidjeitől való függőségüket és a faggyúösszetétel változásaira való fokozott érzékenységüket. Ugyanakkor kimutatták, hogy a Malassezia jól fejlett lipáz- és foszfolipázkészlettel rendelkezik, amely lehetővé teszi számukra a lipidek hatékony lebontását és a faggyúoxidációs folyamatokban való részvételt. [13]
A Malassezia sejtfelszíne különféle fehérjéket és glikoproteineket tartalmaz, amelyeket a bőrben található veleszületett immunreceptorok, köztük a Toll-szerű receptorok és a lektin receptorok ismernek fel. Ez gyulladáskeltő citokinek termelődését váltja ki, és gyulladásos válasz kialakulásához vezethet az epidermiszben és a dermiszben. Egyes felszíni antigéneket potenciális célpontoknak tekintenek a jövőbeli vakcinák és immunmoduláló szerek számára. [14]
Bizonyos körülmények között a Malassezia furfur álhifákat és rövid micélium elemeket képez, ami különösen jellemző a tinea versicolorra. A kálium-hidroxid oldattal kezelt bőrpreparátumok lekerekített sejtek és fonalas szerkezetek kombinációját mutatják, amelyet a klasszikus „spagetti és húsgombóc” kifejezéssel írnak le. Ez a morfológia segít megkülönböztetni a Malassezia-val összefüggő fertőzést más felületes gombás fertőzésektől. [15]
3. táblázat. A Malassezia furfur szerkezeti jellemzői és jelentőségük
| Sajátosság | Leírás | Klinikai jelentőség |
|---|---|---|
| Élesztőszerű forma | Kerek sejtek, bimbózó | Mikroszkóppal könnyen felismerhető |
| Vastag lipidtartalmú fal | Magas lipidtartalom | Ellenállás a külső hatásokkal szemben |
| Lipofilitás | Zsírsavfüggőség | Növekedés aktív faggyúmirigyekkel rendelkező területeken |
| Lipázok és foszfolipázok | A faggyú aktív lebontása | Irritáló bomlástermékek képződése |
| Pszeudohifák és micéliális elemek | Rövid fonalas szerkezetek | A fertőzés jellegzetes mikroszkopikus jele |
Életciklus
A Malassezia furfur életciklusa jelentősen egyszerűbb, mint sok más gombáé és baktériumé, és nem jár gazdaszervezet-váltással. A gomba állandóan jelen van az emberi bőrön kommenzálisként, azaz viszonylag ártalmatlan lakosként, és elsődleges szaporodási módja az élesztőszerű sejtek sarjazása. A sejtek azonban micélium formává alakulhatnak, amikor a környezeti feltételek megváltoznak, például megnövekedett páratartalom, hőmérséklet vagy a faggyúösszetétel megváltozása. [16]
Születés után a baba bőrét fokozatosan benépesíti a különféle mikrobák. A Malassezia az élet első hónapjaiban jelenik meg a bőrön, különösen az aktív faggyúmirigyekkel rendelkező területeken. Ahogy az ember öregszik és a faggyútermelés fokozódik, a Malassezia aránya a bőr mikrobiomjában növekszik, és dominálhat más gombákkal szemben. Ebben az időszakban kialakulnak a szeborreás dermatitisz és a korpásodás lehetséges kialakulásának feltételei. [17]
Normális körülmények között a Malassezia furfur életciklusa az epidermisz felszíni rétegeire és a faggyúmirigyek faggyúcsatornáira korlátozódik. A gomba stabil mikrokolóniákat alkot, aktívan hasznosítja a lipideket, és időszakosan megújul a szaruréteggel együtt. Amikor a gomba, más mikrobák és a bőr immunrendszere közötti egyensúly fennmarad, az egyén nem tapasztal tüneteket. [18]
Amikor provokáló tényezőknek vagyunk kitéve, mint például a hormonális változások, a stressz, a fokozott faggyútermelés, a bőr pH-értékének változása, a kalap hosszan tartó viselése vagy a nehéz kozmetikumok használata, olyan feltételek jönnek létre a Malassezia furfur gyors növekedéséhez. A gomba aktívabban elkezd osztódni, fokozódik a lipázok és a micéliális formák képződése, amit a lipidoxidációs termékek és az irritáló szabad zsírsavak felhalmozódása kísér. [19]
Immunhiányos betegeknél a gomba életciklusa az agresszívabb növekedés és a mély tüszőszerkezetekbe való behatolás felé tolódik el, ami néha Malassezia folliculitis kialakulásához és kiterjedt bőrelváltozásokhoz vezet. Nagyon ritkán, súlyos szisztémás immunhiány és invazív beavatkozások esetén a Malassezia szisztémás fertőzést okozhat, de ezek elszigetelt esetek. [20]
4. táblázat. A Malassezia furfur életciklusának főbb szakaszai emberi bőrön
| Színpad | Jellegzetes |
|---|---|
| Kolonizáció újszülöttben | A bőr fokozatos kolonizációja a faggyúmirigyek területén |
| Stabil kommenzális | Tartós mikrokolóniák tünetek nélkül |
| Aktív növekedés | Fokozott rügyezés és lipidhasznosítás |
| Átmenet micélium formába | Filamentáris struktúrák kialakulása a környezet változása során |
| Kórokozó állapot | Gyulladás, hámlás, viszketés, klinikai tünetek |
Patogenezis
A Malassezia furfurhoz társuló betegségek patogenezise három fő összetevőből áll: a bőr lipidanyagcseréjének változásaiból, a faggyú lebomlási termékeinek közvetlen irritáló hatásából és az immunválasz megzavarásából. A gomba lipázokat és foszfolipázokat választ ki, amelyek a faggyú trigliceridjeit szabad zsírsavakká és más termékekké bontják le. Ezen anyagok némelyike irritáló és gyulladáskeltő tulajdonságokkal rendelkezik, megzavarja a felhám barrierfunkcióját, és fokozza a hámlást. [21]
A kutatások azt mutatják, hogy egyes Malassezia fajok, különösen a Malassezia restricta, képesek a faggyú lipidperoxidációját kiváltani, olyan aktív termékeket termelve, mint a szkvalén-hidroperoxid és a malondialdehid. Ezek az anyagok fokozzák az oxidatív stresszt, károsítják a bőrsejteket és gyulladást váltanak ki. Hasonló mechanizmusokat írtak le a Malassezia furfur esetében is, bár ezeket kevésbé részletesen vizsgálták. [22]
A második fontos összetevő a Malassezia kölcsönhatása a bőr immunrendszerével. A gomba sejtfalait és kiválasztott anyagait a keratinociták, dendritikus sejtek és makrofágok veleszületett immunreceptorai ismerik fel, ami citokinek termelését, inflammaszómák, köztük az NLRP3 komplex aktiválódását és gyulladásos sejtek irritációját indítja el a bőrben. Ezenkívül az azonos mennyiségű Malasseziára adott válasz egyénenként nagymértékben változhat, ami megmagyarázza, hogy a gomba miért okoz egyes betegeknél súlyos gyulladást, míg másoknál tünetmentes marad. [23]
A harmadik komponens a bőr mikrobiomjának változásai. Seborrhoeás dermatitis és korpásodás esetén nemcsak a Malassezia megnövekedett arányát, hanem a fajok arányának eltolódását is leírták, konkrétan a Malassezia restricta arányának növekedését a Malassezia globosa-hoz képest, valamint bizonyos Cutibacterium és más baktériumfajok mennyiségének csökkenését. Ez egy „diszbiotikus” környezetet teremt, amelyben a gyulladás könnyebben fenntartható, és az immunrendszer kevésbé hatékonyan szabályozza. [24]
További patogenezisfaktorok közé tartoznak a hormonális hatások (androgének, amelyek stimulálják a faggyúmirigyeket), a stressz és más dermatózisokkal való kölcsönhatások. Ismert, hogy a szeborreás dermatitis gyakrabban és súlyosabban fordul elő neurológiai betegségekben és HIV-fertőzésben szenvedő betegeknél, ami a bőr autonóm beidegzésének és a mikrobiom feletti immunkontroll változásaival jár. [25]
5. táblázat. A Malassezia-hoz kapcsolódó betegségek patogenezisének főbb összefüggései
| Link | A folyamat lényege | Eredmény |
|---|---|---|
| A faggyú felosztása | Lipázok és foszfolipázok hatása | Irritáló zsírsavak képződése |
| Lipoperoxidáció | Szkvalén és más lipidek oxidációja | Oxidatív stressz, bőrkárosodás |
| A veleszületett immunitás aktiválása | Keratinocita és dendritikus sejt receptorok | Citokin termelés, gyulladás |
| Mikrobiom zavara | A gombák és baktériumok arányának megváltoztatása | A gyulladás krónikus fenntartása |
| Hormonális és neurológiai tényezők | A faggyúmirigyek működésének és az immunitásnak a változásai | A bőr túlérzékenysége Malasseziával szemben |
Tünetek
A Malassezia-asszociált dermatitisz klasszikus megnyilvánulása a fejbőr és az arc szeborreás dermatitiszje. A fejbőrön apró vagy nagy pelyhekkel teli, hámló foltok jelennek meg, néha enyhe bőrpírral és viszketéssel. Enyhe esetekben ez a közönséges korpára hasonlít; súlyosabb esetekben összefolyó foltokként jelenik meg sárgás, zsíros pelyhekkel és súlyos kellemetlenséggel. [26]
Az arc tipikus érintett területei közé tartozik a szemöldök, az orr-ajak közötti redők, az orr körüli terület, a szakáll és a szempillák. Itt a szeborreás dermatitisz bőrpírként, finoman hámló vagy hámló hámlásként, égő érzésként és viszketésként jelentkezik. A betegek ezt gyakran „allergiának” vagy a kozmetikumok „egyszerű irritációjának” érzékelik, bár a kiváltó ok valójában a zsíros bőrön található Malassezia gombára adott reakció. [27]
Csecsemőknél a szeborreás dermatitisz vastag, zsíros hegek és pikkelyek formájában jelentkezik a fejbőrön, amelyek néha a homlokra, a fülek mögé és a bőrredőkbe is kiterjednek. A viszketés általában minimális, és a gyermek nyugodt maradhat, de a bőr megjelenése riasztó lehet a szülők számára. Ez az állapot szinte mindig jóindulatú, és megfelelő ellátással és gyengéd terápiával fokozatosan elmúlik. [28]
A pityriasis versicolor esetében, amely szintén a Malassezia furfurhoz és más fajokhoz társul, elszíneződött bőrfoltok – a környező bőrnél világosabb vagy sötétebb – jelennek meg a törzs és a vállak bőrén, finom hámlással kísérve. A viszketés általában mérsékelt vagy hiányzik, de az esztétikai kellemetlenség jelentős. Melegebb hónapokban és fokozott izzadás esetén a foltok száma növekedhet. [29]
A Malassezia folliculitisre jellemző a szőrtüszők körüli apró, viszkető papulák és pustulák megjelenése, leggyakrabban a háton, a mellkason és a vállakon. Könnyen összetéveszthető a bakteriális aknéval, de a hagyományos antibakteriális gyógyszerek hatástalanok, míg a gombaellenes szerek jó eredményeket hoznak. Ezt fontos figyelembe venni a kezelés kiválasztásakor. [30]
6. táblázat. A Malassezia-asszociált elváltozások tipikus klinikai tünetei
| Lokalizáció | Fő tünetek |
|---|---|
| A fejbőr | Korpásodás, olajos pelyhek, viszketés, bőrpír |
| Arc | Vörösség és hámlás az orr, a szemöldök és a szakáll körül |
| Gyermekkor | Vastag pörkösödés a fejbőrön, minimális viszketés |
| Törzs és vállak | Pigmentváltozásokkal járó foltok, finom hámlás |
| Felső hát | Viszkető papulák és pustulák folliculitisszel |
Szakaszok
A szeborreás dermatitis és más, Malassezia fertőzéshez társuló állapotok gyakran krónikus lefolyásúak, súlyosbodási és remissziós időszakokkal. Nagyjából több stádiumot lehet megkülönböztetni. A kezdeti stádiumot a fejbőrön vagy az arcon megjelenő elszigetelt hámló foltok jellemzik, amelyeket a betegek gyakran a „száraz bőrnek” vagy a „nem megfelelő samponhasználatnak” tulajdonítanak. A tünetek enyhék, a viszketés enyhe. [31]
Az előrehaladott stádium a nyilvánvalóbb seborrhoeás dermatitisnek felel meg. Számos elváltozás jelenik meg, a bőrpír fokozódik, a hámlás mások számára is észrevehetővé válik, és égő érzés, viszketés jelentkezhet. Amikor az arcon és a fejbőrön lokalizálódik, jelentősen befolyásolja az életminőséget; a betegek elkezdik kerülni a társas kapcsolatokat, és sötétebb ruházatot választanak a pikkelyek elrejtésére. [32]
Kezelés nélkül, vagy egyidejű tényezők (immunhiány, neurológiai betegségek) jelenlétében súlyos stádiumok alakulhatnak ki. Ilyenkor az elváltozások összeolvadnak, a gyulladás súlyos, fájdalom, repedések, nedvedzés és másodlagos bakteriális fertőzés jelentkezik. Hasonló helyzet figyelhető meg a Malassezia folliculitis esetében is, amikor a gyulladásos elváltozások sokasodnak és összeolvadnak. [33]
Egy terápiás kúra után jellemzően remissziós szakasz következik be, amely során a súlyos gyulladás és hámlás alábbhagy, de a bőr hajlamos marad a kiújulásra. Még a legkisebb kiváltó okok – stressz, a bőrápolási rutin megváltozása, hormonális ingadozások, szezonális változások – is kiválthatnak egy új fellángolást. Ezért a modern ajánlások nagy hangsúlyt fektetnek a fenntartó és megelőző kezelésre. [34]
A szeborreás dermatitisben szenvedő gyermekeknél a kezdeti és előrehaladott stádium gyakran enyhébb, és fokozatosan stabil remisszióba megy át több hónap alatt, ahogy a bőr érik és a faggyúmirigyek működése normalizálódik. Felnőtteknél ezzel szemben a hosszú relapszusok jellemzőek, különösen azoknál, akiknél örökletes hajlam van a zsíros bőrre és más gyulladásos dermatózisokra. [35]
7. táblázat. A seborrhea és a seborrhoeás dermatitis feltételes stádiumai
| Színpad | Fő jellemzők |
|---|---|
| Kezdeti | Hámló, enyhe viszketés egyes területeken |
| Kiterjesztett | Többszörös elváltozások, bőrpír, észrevehető hámlás |
| Nehéz | Sérülések, repedések összeolvadása, esetleges nedvedzés |
| Remisszió | Minimális tünetek, kiújulásra való hajlam |
| Gyermek egyenruha | Enyhe lefolyás, spontán visszaesésre való hajlammal |
Űrlapok
A klinikai kép alapján a Malassezia okozta bőrelváltozásoknak számos fő formáját különböztetjük meg. A klasszikus fejbőr seborrhea és korpásodás a leggyakoribb forma, amelyben a tünetek a fejbőrre korlátozódnak, az arc és a törzs jelentős gyulladása nélkül. Ez a forma jól reagál a gombaellenes samponokkal történő kezelésre, és gyakran a seborrhoeás dermatitisz enyhe formájának tekintik. [36]
Az arc és a redők szeborreás dermatitiszje súlyosabb forma, amely a szemöldököt, az orr-ajak és a fül mögötti redőket, a mellkast és a hátat érinti. Erythemás (vörös) foltok jelennek meg hámlással, viszketéssel és szubjektív égő érzéssel. Hosszabb ideig fennállva a léziók beszűrődhetnek, a bőr megvastagodásával és fokozott érhálózattal járva. [37]
Egy különálló forma a csecsemőkori seborrhoeás dermatitis, amely az élet első hónapjaiban jelentkezik, és általában a fejbőrre és a bőrredőkre korlátozódik. Bár hasonló a felnőttkori formához, kedvezőbb a prognózisa, és megfelelő, gyengéd ellátás mellett gyakran magától visszafejlődik. [38]
A Malassezia okozta tinea versicolor a felületes gombás fertőzések egy különálló formája. A törzsön és a nyakon megjelenő pigmentációs változásokkal és finom hámlással járó foltok a Malassezia aktív szarurétegben való növekedésével járnak. A gyulladás minimális, és a kozmetikai hiba elsősorban a bőr elszíneződésének tudható be. [39]
A Malassezia folliculitis-t néha a gyulladás egy specifikus formájának tekintik, amelyben a Malassezia baktériumok megfertőzik a szőrtüszőket. Klinikailag többszörös viszkető papulák és pustulák formájában jelentkezik, amelyek aknéra hasonlítanak, főként a hát felső részén, a mellkason és a vállakon. Fontos megkülönböztetni ezt a formát a bakteriális folliculitistől és az aknétól, mivel a kezelési megközelítések eltérőek. [40]
8. táblázat. A Malassezia-asszociált elváltozások főbb klinikai formái
| Forma | Főbb jellemzők |
|---|---|
| A fejbőr korpásodása és seborrheája | Hámló fejbőr, minimális bőrpír |
| Seborrheás dermatitis az arcán | Vörösség és hámlás a seborrheás területeken |
| Gyermekkori seborrheás dermatitis | Sűrű pörkösödés csecsemőknél, enyhe lefolyás |
| Versicolor zuzmó | Elszíneződött foltok a testen |
| Malassezia folliculitis | Viszkető papulopusztulák a tüszőterületen |
Komplikációk és következmények
A Malassezia fertőzéssel összefüggő betegségek többsége nem életveszélyes, de jelentős pszichológiai és szociális stresszt okoz. A tartós hámlás, az arcon és a fejbőrön látható bőrpír, a viszketés, valamint a speciális ápolási termékek rendszeres használatának szükségessége csökkentheti az önbecsülést, és szorongást, valamint depressziót okozhat. A kutatások azt mutatják, hogy a krónikus dermatózisok, beleértve a seborrhoeás dermatitiszt is, jelentősen rontják az életminőséget, hasonlóan a mérsékelt szisztémás szomatikus betegségekhez. [41]
A fizikai szövődmények közé tartozik a vakarás okozta másodlagos bakteriális fertőzés, különösen a szeborreás dermatitisz és a folliculitis súlyos formáiban. A bőrbarrier gyulladása és károsodása lehetővé teszi, hogy a baktériumok könnyebben behatoljanak a bőr felszíni rétegeibe, ami fokozott fájdalmat, gennyes váladékozással járó pörkösödést és kellemetlen szagot eredményez. Ilyen esetekben antiszeptikumokat és szükség esetén szisztémás antibakteriális szereket kell hozzáadni a kezeléshez. [42]
Hosszú távú és súlyos esetekben a fejbőr szeborreás dermatitise fokozott hajhullással járhat. Ez jellemzően visszafordítható, és gyulladással és nem megfelelő hajápolással jár, nem pedig a Malassezia szőrtüszők közvetlen pusztulásával. Sikeres kezelés és a normalizált hajápolás után a hajnövekedés általában visszatér. Az elhúzódó gyulladás azonban átmenetileg súlyosbíthatja a diffúz hajhullást. [43]
HIV-fertőzésben és más súlyos immunhiányos állapotban szenvedő betegeknél a seborrhoeás dermatitis kiterjedtté és rezisztenssé válhat, a törzs és a végtagok jelentős részét lefedve. Bár az élet közvetlen veszélye alacsony marad, ez a lefolyás a súlyos immunhiány markere, és az antiretrovirális terápia, valamint az általános immunológiai állapot felülvizsgálatát igényli. [44]
A rendkívül ritka, de jelentett szövődmények közé tartoznak a súlyos immunhiányos betegeknél előforduló szisztémás Malassezia fertőzések, a központi katéterek és a parenterális táplálás, ahol a lipofil élesztőgombák kolonizálják a katétert és bejuthatnak a véráramba. Ezek az állapotok speciális terápiát igényelnek, és nem jellemzőek a szeborreás dermatitiszre immunkompetens egyéneknél. [45]
9. táblázat. A Malassezia-val összefüggő betegségek lehetséges szövődményei
| Komplikáció | Mikor keletkezik? |
|---|---|
| Másodlagos bakteriális fertőzés | Karcolásokra és sérült bőrre |
| Fokozott hajhullás | Súlyos fejbőrgyulladás esetén |
| Pszichológiai kellemetlenség | Hosszan tartó lefolyás és súlyos tünetek esetén |
| Gyakori bőrelváltozások | Súlyos immunhiányos betegeknél |
| Ritka szisztémás fertőzések | Katéterekkel és parenterális táplálással |
Diagnosztika
A legtöbb esetben a seborrhoeás dermatitisz és más, Malassezia fertőzéshez társuló állapotok diagnózisát klinikailag, bőrgyógyász vizsgálata alapján állítják fel. Az orvos felméri a kiütés helyét, típusát és jellegét, a hámlás, a bőrpír és a viszketés jelenlétét, és kórtörténetet gyűjt a tünetek időtartamáról, az egyidejűleg fennálló betegségekről, valamint a kozmetikumok és gyógyszerek használatáról. Ez a megközelítés különösen fontos a fejbőr és az arc elváltozásai esetén. [46]
A folyamat gombás jellegének megerősítésére kálium-hidroxid oldattal kezelt bőrpikkelyek vagy tüszőtartalom mikroszkópos vizsgálata végezhető. Malassezia-asszociált fertőzések esetén számos kerek, élesztőszerű sejt és rövid, fonalszerű képződmény látható. Ez a módszer különösen hasznos tinea versicolor és Malassezia folliculitis esetén. [47]
A Malassezia tenyészet összetettebb, mint sok más gombafajta, speciális lipidtartalmú táptalajokat és szigorú inkubációs körülményeket igényel. Ezért a tenyészeteket ritkán alkalmazzák a rutin klinikai gyakorlatban, elsősorban összetett vagy atipikus esetekben, valamint kutatásokban a gombafaj és a gombaellenes szerekkel szembeni érzékenységének meghatározására. [48]
További módszerek közé tartozik a dermatoszkópia, amely segít jobban felmérni a hámlás jellegét, az érhálózat mintázatát és az elváltozások határait, valamint a Wood-lámpa alatt végzett fluoreszcens vizsgálat, ha pityriasis versicolor gyanúja merül fel, mivel egyes elváltozások jellegzetes lumineszcens fényt mutathatnak. Súlyos és rezisztens esetekben bőrbiopszia szövettani és hisztokémiai vizsgálattal válhat szükségessé. [49]
Egyidejű szisztémás betegségek vagy feltételezett immunhiány esetén az orvos további vérvizsgálatokat, immunsejtszint-meghatározást, vírusterhelés-meghatározást (HIV-fertőzés esetén) és hormonális vizsgálatot rendelhet el. Ezek a vizsgálatok nem közvetlenül a Malassezia kimutatására irányulnak, de azonosíthatják azokat a tényezőket, amelyek hozzájárulnak a dermatózis súlyos lefolyásához. [50]
10. táblázat. A Malassezia-asszociált elváltozások fő diagnosztikai módszerei
| Módszer | Mit tár fel? | Használat közben |
|---|---|---|
| Klinikai vizsgálat | A kiütés típusa, helye és jellege | A diagnosztika alapjai |
| Kálium-hidroxid mikroszkópia | Élesztőszerű sejtek és fonalas szerkezetek | Ha pityriasis versicolor és folliculitis gyanúja merül fel |
| Kulturális vetés | Malassezia fajok, gyógyszerérzékenység | Komplex és atipikus esetek |
| Dermatoszkópia | A hámlás jellege és az érrendszeri minta | Diagnózis tisztázása, differenciálvizsgálat |
| Biopszia és szövettan | Gyulladásos elváltozások, gombák jelenléte | Súlyos, ellenálló, vitatott esetek |
Differenciáldiagnózis
A fejbőr szeborreás dermatitisét meg kell különböztetni a pikkelysömörtől, a kontakt dermatitistől, az atópiás dermatitistől, a fejbőr gombás fertőzésétől és az egyszerű száraz bőrtől. A pikkelysömör jellemzően tisztábban körülhatárolható elváltozásokat, ezüstös pikkelyeket okoz, és a könyökön, térdeken és körmökön jelentkező elváltozásokkal társulhat. A kontakt dermatitis egy specifikus irritáló anyagnak való kitettséghez kapcsolódik, és az érintkezési területre lokalizálódik. A fejbőr gombás fertőzését a haj töredezettsége és foltos hajhullás kíséri. [51]
A szeborreás dermatitisszel összefüggő arckárosodásokat megkülönböztetik a rosaceától, a periorális dermatitistől, az atópiás dermatitistől és a lupustól. A rosaceát érrendszeri változások, tartós bőrpír és az arc közepén megjelenő papulopusztulák jellemzik. A periorális dermatitis gyakrabban a száj körül lokalizálódik apró papulákkal, és gyakran kortikoszteroid krémek használatával jár. Az atópiás dermatitis jellemzően kifejezettebb viszketéssel és hosszú kórtörténettel jár, amely gyermekkorban kezdődik. [52]
A pityriasis versicolor különbözik a vitiligótól, a gyulladás utáni hipo- és hiperpigmentációtól, valamint a pityriasis albától. A vitiligót teljesen elszíneződött bőr jellemzi, éles határokkal és hámlás nélkül. A Malassezia-asszociált pityriasis versicolor esetén a foltok finoman hámlanak, gyakran enyhén sárgás vagy barnás színűek, és Wood-lámpa alatt jellegzetes fényt mutathatnak. [53]
A Malassezia folliculitist meg kell különböztetni a serdülőkori aknétól, a bakteriális folliculitistől és a follikuláris rosaceától. A Malassezia folliculitist a felső háton és a mellkason megjelenő viszkető, egyenletes papulopusztulák dominanciája, a komedonok hiánya, valamint a standard antibakteriális terápiával szembeni rezisztencia és a gombaellenes szerekre adott jó válasz alapján diagnosztizálják. [54]
Gyermekeknél, különösen csecsemőknél, a szeborreás dermatitiszt meg kell különböztetni az atópiás dermatitistől és a rühösségtől. A csecsemőknél az atópiás dermatitis leggyakrabban az arcot és a végtagok feszítőizmait érinti, és súlyos viszketéssel és száraz bőrrel jár. A rühösséget súlyos viszketés, vakarózás és tipikus atkaüregek jellemzik a lábujjak között és a test más területein. [55]
11. táblázat. A differenciáldiagnosztika fő irányai
| A differenciálás feltétele | Megkülönböztető jellemzők |
|---|---|
| Fejbőr pikkelysömör | Élesebb élek és ezüstös pikkelyek |
| Kontakt dermatitis | Kapcsolat egy adott ingerrel |
| Vitiligo | Nincs hámlás és tiszta fehér foltok |
| Bakteriális folliculitis | Az antibakteriális terápiára adott válasz |
| Atópiás dermatitis gyermekeknél | Gyermekkori kórtörténet, súlyos viszketés és száraz bőr |
Kezelés
A szeborreás dermatitisz és más, Malassezia fertőzéshez társuló elváltozások kezelésének fő elemei a helyi gombaellenes szerek. Az első vonalbeli kezelések közé tartoznak a ketokonazolt, ciklopiroxot, klotrimazolt és mikonazolt, valamint cink-piritiont és szelén-szulfidot tartalmazó samponok és krémek. Ezek a gyógyszerek csökkentik a Malassezia számát a bőrön, csökkentik a lipáztermelést, és ezáltal csökkentik a gyulladást és a hámlást. A kezelést jellemzően több hetes kúrákban alkalmazzák, majd hetente egyszer vagy ritkábban fenntartó kezelés követi. [56]
Súlyos gyulladás és viszketés esetén rövid ideig szedhető enyhe helyi glükokortikoszteroidok (például alacsony hatékonyságú hidrokortizon) vagy nem hormonális immunmodulátorok – kalcineurin-gátlók (pimekrolimusz, takrolimusz) – is felírhatók. Ezek csökkentik a gyulladást és a viszketést, különösen az arcon és a redőkben, ahol a hosszú távú szteroidhasználat nem kívánatos. A jelenlegi irányelvek azt javasolják, hogy ezeket a gyógyszereket rövid ideig és orvosi felügyelet mellett alkalmazzák, majd ezt követően át kell térni a fenntartó kezelésre gombaellenes és bőrápoló termékekkel. [57]
Szisztémás terápiát (szájon át szedhető gombaellenes szerek, például itrakonazol vagy flukonazol) alkalmaznak súlyos, kiterjedt és kiújuló formák esetén, különösen akkor, ha a seborrhoeás dermatitis pityriasis versicolorral és Malassezia folliculitisszel kombinálódik. A kezelési kúrák egyénre szabottak a májfunkció, az egyidejűleg szedett gyógyszerek és a lehetséges kölcsönhatások alapján. A szisztémás kezelést általában helyi terápiával és az azt követő támogató ellátással kombinálják. [58]
Új trend a nem hormonális gyulladáscsökkentő szerek és a kombinált gyógyszerek. Megjelentek olyan krémek és habok, amelyek a gombaellenes hatást gyulladáscsökkentő és keratolitikus hatásokkal kombinálják, valamint új, helyileg alkalmazható foszfodiészteráz-4 inhibitorok, mint például a fejbőrre és az arcra szánt roflumilaszt hab. Klinikai vizsgálatok arra utalnak, hogy az ilyen szerek első vonalbeli kezelési lehetőséget jelenthetnek a mérsékelt szeborreás dermatitisz esetén, különösen azoknál a betegeknél, akik el akarják kerülni a szteroidokat. [59]
A kezelés fontos eleme a bőrápolás. Javasolt gyengéd, felületaktív anyagok nélküli samponok és tisztítószerek használata, a túlzottan forró víz és az erős mechanikai behatások kerülése, valamint nem komedogén és nem túl zsíros kozmetikumok kiválasztása. Súlyos fejbőrhámlás esetén enyhe, szalicilsavat vagy karbamidot tartalmazó keratolitikus szerek használhatók alacsony koncentrációban. [60]
További megközelítéseket is megvitatnak, mint például a teafaolaj, a nikotinamid és az enyhe savak alkalmazása, valamint a fototerápia súlyos, rezisztens esetekben. Ezekről a megközelítésekről még mindig korlátozott mennyiségű adat áll rendelkezésre, ezért a standard terápia kiegészítő intézkedéseinek tekintik őket. A bőr mikrobiomját gyengéden moduláló és a Malassezia aktivitását csökkentő probiotikus és posztbiotikus helyi készítményeket is vizsgálják. [61]
12. táblázat. A Malassezia-val összefüggő betegségek terápiájának fő irányai
| Helyzet | Ajánlott megközelítések |
|---|---|
| Enyhe korpásodás | Gombaellenes samponok tanfolyamokon és fenntartásban |
| Seborrheás dermatitis az arcán | Azolkészítményeket, kalcineurin inhibitorokat tartalmazó krémek |
| Súlyos és széles körben elterjedt formák | Szisztémás gombaellenes gyógyszerek plusz helyi terápia |
| Gyermekkori seborrheás dermatitis | Gyengéd ápolás, gyengéd samponozás és rövid gyógyszeres kezelések az indikációknak megfelelően |
| Rezisztens esetek | Kombinált gyógyszerek, új nem hormonális szerek, fototerápia |
Megelőzés
A Malassezia gombához társuló betegségek megelőzése két elven alapul: az aktív gombanövekedést elősegítő tényezők szabályozásán és az egészséges bőrbarrier fenntartásán. A haj és a fejbőr rendszeres, de nem túlzott mosása enyhe samponokkal segít eltávolítani a felesleges faggyút és a hámlást anélkül, hogy a bőrt túlzottan kiszárítaná. A szeborreás dermatitiszre hajlamosak számára a remisszió fenntartása érdekében gyakran ajánlott a gyógyszeres samponok rendszeres, heti egyszeri vagy annál ritkább használata. [62]
Kerülje az agresszív kozmetikai eljárásokat, beleértve a gyakori hajfestést, az erős hajformázó termékeket és az alkoholtartalmú testápolókat, amelyek megzavarják a bőr védőfunkcióját és fellángolásokat válthatnak ki. A szűk kalapok és a vastag szintetikus ruházat viselése, különösen meleg éghajlaton, növeli a bőr nedvességtartalmát és hőmérsékletét, kedvező feltételeket teremtve a Malassezia gyors növekedéséhez. [63]
Az életmód kulcsszerepet játszik: a stresszkezelés, az alvás normalizálása, a hormonális egyensúlyhiány korrigálása és az esetleges alapbetegségek megfelelő kezelése. HIV-fertőzés és más immunhiányos állapotok esetén az alapbetegség sikeres kezelése gyakran a szeborreás dermatitisz súlyosságának csökkenéséhez vezet. [64]
Javasolt körültekintően választani az arc és a fejbőr ápolására szolgáló kozmetikumokat. Előnyben részesítjük a nem komedogén, túlzott mennyiségű olaj és illatanyag nélküli termékeket. A remisszió időszakaiban a könnyű hidratálókrémek használata segít fenntartani a bőr védőfunkcióját és csökkenti a fellángolások kockázatát, különösen a hidegebb hónapokban, amikor a levegő szárazabb. [65]
Az ismétlődő fellángolásokban szenvedő betegek esetében fontos, hogy egyértelmű, hosszú távú kezelési tervvel rendelkezzenek: milyen kezeléseket alkalmazzanak a fellángolás első jeleinél, milyen gyakran kell gyógyszeres samponokat és krémeket használni, és hogyan kell áttérni a fenntartó terápiára. Ez a személyre szabott terv bőrgyógyászsal konzultálva kerül kidolgozásra, és jelentősen csökkentheti a fellángolások gyakoriságát és súlyosságát. [66]
13. táblázat. Alapvető megelőző ajánlások a seborrheára hajlamosak számára
| Irány | Gyakorlati intézkedések |
|---|---|
| Fejbőrápolás | Enyhe samponozás, rendszeres, de nem túlzott mosás |
| Kozmetikumok kiválasztása | Nem komedogén termékek agresszív összetevők nélkül |
| Ruházat és fejfedők | Kerülje a szűk és nagyon szigetelő ruházatot |
| Életmód | Stresszkezelés, alvás normalizálása |
| Egyidejű betegségek kezelése | Immunhiányos és hormonális rendellenességek kezelése |
Előrejelzés
A Malassezia furfurhoz társuló betegségek prognózisa az esetek túlnyomó többségében kedvező. A szeborreás dermatitis és a korpásodás nem életveszélyes, és nem okoz visszafordíthatatlan károsodást a bőrben és a hajban, de krónikus állapotok, amelyek hajlamosak a kiújulásra. Megfelelő ellátással és a gombaellenes és gyulladáscsökkentő szerek időben történő alkalmazásával hosszú távú remisszió érhető el. [67]
Csecsemőknél a gyermekkori szeborreás dermatitisz általában az élet első néhány hónapján vagy évén belül teljesen elmúlik, ahogy a bőr érik és a faggyúmirigyek működése normalizálódik. Ezt követően a bőr normálissá válhat, vagy hajlamos lehet más dermatózisokra, de a szeborreás dermatitisz gyermekkori formája ritkán tart fenn felnőttkorban. [68]
Felnőtteknél a betegség lefolyását nagymértékben meghatározza a genetikai hajlam, a bőrtípus, a stressz-szint és a társbetegségek jelenléte. Neurológiai patológiák és immunhiányos állapotok esetén a seborrhoeás dermatitis súlyosabb lehet, és rendszeres kezelést igényelhet; azonban még ezekben az esetekben is egy átfogó megközelítéssel kontrollálni lehet a tüneteket. [69]
A pityriasis versicolor prognózisa is kedvező. A gombaellenes terápia megszüntetheti az aktív fertőzést, de a pigmentváltozások a kezelés után több hónapig is fennállhatnak. Kiújulás lehetséges, különösen forró éghajlaton, ezért a meleg évszakban néha helyi gombaellenes szerek profilaktikus kúráját javasolják. [70]
Így a Malassezia furfur és a rokon fajok jellemzően jóindulatú, de krónikus dermatózisokat okoznak. A sikeres kezelés és a beteg életminősége a bőrgyógyásszal való korai konzultációtól, a helyes diagnózistól, a megfelelő kezeléstől, valamint az egyénre szabott ellátási és megelőzési terv iránti elkötelezettségtől függ. [71]
14. táblázat. A Malassezia-asszociált betegségek prognózisát befolyásoló tényezők
| Tényező | A prognózisra gyakorolt hatás |
|---|---|
| Kor | A csecsemőknél nagyobb valószínűséggel kedvező a kimenetel |
| Egyidejű betegségek | Az immunhiányos állapotok és a neurológiai betegségek súlyosbítják a betegség lefolyását. |
| A terápia betartása | A jó együttműködés javítja a tünetek kontrollját |
| Bőrápolás | A megfelelő ellátás csökkenti a visszaesések gyakoriságát |
| Klíma és életmód | A forró éghajlat és a stressz növeli a súlyosbodások kockázatát |
GYIK
1. kérdés: A Malassezia furfur egy „fertőző gomba”, amely más személyről terjedhet?
A Malassezia furfur elsősorban az emberi bőr normális lakója, a legtöbb emberben jelen van. Nem közvetlen „fertőzésről” van szó, hanem inkább arról, hogy egy normál kommenzális baktérium kedvező körülmények között – fokozott bőrzsírosodás, megváltozott mikrobiom és csökkent immunitás – kórokozóvá válik. Ezért fontosabb a kockázati tényezők kontrollálása és a bőr megfelelő ápolása, mint a háztartási érintkezéstől való félelem. [72]
2. kérdés. Lehetséges-e végleg gyógyítani a seborrheás dermatitiszt?
A szeborreás dermatitisz egy krónikus, visszatérő állapot, amely az egyén Malassezia gombára adott bőrreakciójához és a termelt faggyú mennyiségéhez kapcsolódik. A hajlam teljes megszüntetése általában lehetetlen, de megfelelő ápolással és modern termékek használatával hosszú távú remisszió és minimális tünetek érhetők el. Fontos megérteni, hogy a terápia célja a betegség kontrollálása, nem pedig egy egyszeri „kúra”, amelyet a betegség feledésbe merülése követ. [73]
3. kérdés: A seborrhoeás dermatitis okozhat-e tartós hajhullást?
A szeborreás dermatitisszel összefüggő hajhullás a legtöbb esetben átmeneti, és a fejbőr gyulladásával és mechanikai sérülésével jár. Sikeres kezelés és normalizált ellátás után a hajnövekedés általában visszatér. Tartós hajhullás csak más okok, például androgén alopecia, hegesedés és szisztémás betegségek esetén lehetséges. [74]
4. kérdés. Elegendő önmagában a gyógyhatású sampon, vagy további termékekre is szükség van?
Enyhe korpásodás és minimális tünetek esetén gyakran elegendő egyetlen gombaellenes komponenst tartalmazó gyógyszeres sampon. Súlyos, viszketéssel vagy gyulladással járó seborrhoeás dermatitisz esetén az arc és a hajlatok súlyos szeborreás dermatitisz esetén általában kombinációra van szükség: fejbőr samponra, valamint gombaellenes és szükség esetén gyulladáscsökkentő krémre az arc és más területek számára. A kezelési mód kiválasztását érdemes bőrgyógyásszal megbeszélni. [75]
5. kérdés. Van-e értelme az étrend megváltoztatásának a seborrhoeás dermatitisz kezelésekor?
Klasszikus klinikai vizsgálatok nem erősítik meg a szeborreás dermatitisz és bizonyos ételek közötti szoros összefüggést, mint például az ételallergia esetében. Azonban az egészséges, elegendő zöldséget, omega-3 zsírsavforrásokat és mérsékelt egyszerű cukrok fogyasztását tartalmazó étrend segít fenntartani a normál bőrállapotot és csökkenteni a gyulladást. Fontosabb a vitamin- és ásványianyag-hiány elkerülése, mint bármelyik étel teljes kiiktatása. [76]
Ki kapcsolódni?

