A cikk orvosi szakértője
Új kiadványok
Osteoblastoclastoma
Utolsó ellenőrzés: 29.06.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
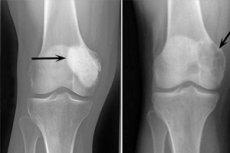
Az oszteoblasztoklasztóma egy jóindulatú vagy rosszindulatú daganatos folyamat, amely különböző csontvázakat károsít. A patológiát eleinte gigantocelluláris tumornak nevezték (1912 óta), 10 évvel később Dr. Stewart javasolta az oszteoklasztóma elnevezést. És csak 1924-ben vezette be Rusakov professzor a finomított „oszteoblasztoklasztóma” kifejezést, amely jobban megfelelt a daganat sejtes összetételének.
Manapság az oszteoblasztoklasztomát valódi daganatnak, kiterjedt érhálózattal rendelkező lágyrészdaganatnak tekintik. Az egyetlen helyes kezelési lehetőség a daganat egészséges szöveteken belüli eltávolítása, néha csontátültetéssel egyidejűleg. [ 1 ]
Járványtan
A csontdaganatok előfordulása világszerte 0,5 és 2% között mozog. Az Egyesült Államok statisztikái szerint az oszteoszarkóma (az esetek körülbelül 34%-a), a kondroszarkóma (27%) és az Ewing-tumor (18-19%) a leggyakoribb. A chordómák, fibrosarcomák, fibrosarcomák, hisztiocitómák, óriássejtes tumorok és angioszarkómák ritkábban fordulnak elő.
Az előfordulási arány szorosan összefügg az életkorral. Így a tumor növekedésének első hullámát serdülőkorban (kb. 16 éves korban), a második hullámot pedig középkorban észlelik.
Az oszteoblasztoklasztóma viszonylag gyakori daganat. Az összes csontdaganat körülbelül 2-30%-ában fordul elő. A nők gyakrabban érintettek, de férfiak is érintettek lehetnek, főként 18 és 40 év közötti korban. A 12 év alatti gyermekek ritkán érintettek, de még ebben a korban sem kizárt az előfordulása. Leírnak családi és örökletes oszteoblasztoklasztóma eseteket.
Leggyakrabban (kb. 75%) a daganat hosszú csőszerű csontokban található, sokkal ritkábban a lapos és kis csontok érintettek.
Hosszú csöves csontokban elsősorban az epimetaphysis, gyermekkorban pedig a metaphysis érintett. A daganat nem sarjad az epiphysis és az ízületi porc területére. Nagyon ritkán fordul elő a probléma a diaphysisben (az esetek kevesebb, mint 0,5%-ában).
Megjegyzendő, hogy az orvostudomány fejlődésével az oszteoblasztoklasztóma előfordulása stabil maradt, de a halálozási arány jelentősen csökkent. A patológia fő és legvalószínűbb okának az ionizáló sugárzás hatását tekintik. Így a kockázatok megnőnek azoknál, akik nagy dózisú sugárterápiát kaptak, valamint azoknál a betegeknél, akik radioizotópokat kaptak injekció formájában (diagnózis vagy terápiás célból). Egyéb gyakori etiológiai tényezők közé tartozik a kedvezőtlen ökológia és az öröklődés. [ 2 ]
Okoz osteoblastoclastomák
Az oszteoblasztoklasztóma egy kórosan megváltozott sejtekből álló góc, amely a csontváz szinte bármely részén megjelenhet. A szerkezeti rendellenességek ellenére a kóros sejtek továbbra is osztódnak, akárcsak az egészséges szövetekben. Szerkezetük nagymértékben eltér a normától, ami a közvetlenül érintett csont tulajdonságainak és tipikus funkciójának helyettesítését vonja maga után. A kórosan megváltozott rosszindulatú sejtek hajlamosak az ellenőrizetlen, gyakran gyors szaporodásra, aminek következtében a daganat térfogata megnő. A korábban normális csontszövetet a daganat struktúrái kiszoríthatják, az egyes kóros sejtek pedig leválhatnak, és vérrel vagy nyirokkal más, távoli anatómiai zónákba szállíthatók. Ily módon áttétek alakulnak ki.
Ismert, hogy a rosszindulatú oszteoblasztoklasztóma forrása bármilyen, a test bármely részén elhelyezkedő rosszindulatú daganat lehet (beleértve a belső szervek daganatait is). A folyamat terjedési módja az áttétképződés. De a legtöbb oszteoblasztoklasztóma (mind a jóindulatú, mind a rosszindulatú) elsődleges daganat, amely először és ugyanazon a helyen jelenik meg és fejlődik ki.
Általánosságban elmondható, hogy az oszteoblasztoklasztómák multifaktoriális daganatok, amelyek pontos okait jelenleg nem állapították meg. A daganat kialakulásának feltételei többek között:
- Immunhiányos állapot;
- Veleszületett szöveti elváltozások;
- Mutagén környezeti hatások;
- Hormonal changes;
- Egyidejű patológiák és sérülések (a trauma gyakran jelen van az anamnézisben).
Kockázati tényezők
Hiányoznak a pontos adatok az oszteoblasztoklasztóma kialakulásának okairól. A szakértők azonban számos tényező szerepét sugallják, amelyek a csontok onkopatológiák fokozott kockázatával járnak:
- Öröklődés. Sok esetben a daganatos folyamatokra való hajlam genetikailag meghatározott. Ez különösen a Leigh Fraumeni-szindróma esetében fordulhat elő, amely különféle daganatok, köztük rákos daganatok és szarkómák kialakulására hajlamosít.
- Paget-kór. A betegség egy vagy több csontot is érinthet, és a daganat előtti állapotok közé tartozik. Ebben a rendellenességben szenvedő betegeknél a csontok egyszerre vastagodnak és válnak törékennyé, ami gyakori patológiás törésekhez vezet. Az oszteoszarkómák a súlyos Paget-kór eseteinek körülbelül 8%-ában fordulnak elő.
- Többszörös csontos túlnövekedések, exostózisok.
- Többszörös oszteokondrómák (beleértve az örökleteseket is).
- Többszörös enchondromák (a kockázat kicsi, de továbbra is jelen van).
- Sugárterhelés (beleértve az egyéb tumoros folyamatok kezelésére használt intenzív sugárzást, valamint a radioaktív rádium és stroncium hatásait).
Különleges kockázati kategóriába tartozik a gyermekkori és fiatal kori sugárkezelés, amely 60 Gray-nél nagyobb dózist kap.
A szakértők felhívják a figyelmet arra, hogy a nem ionizáló sugarak – különösen a mikrohullámú és elektromágneses sugárzás, amelyek elektromos vezetékekből, mobiltelefonokból és háztartási készülékekből származnak – nem hordozzák az oszteoblasztoklasztóma kockázatát.
Pathogenezis
Az oszteoblasztoklasztóma megjelenésének és fejlődésének patogenetikai jellemzői nem teljesen ismertek, ami a patológia összetettségének köszönhető. A daganatképződés alapvető oka a sejtek differenciálódásának zavara az immunrendszer nem megfelelő működése miatt. Ez egy „rossz”, differenciálatlan sejtekből álló daganat növekedéséhez vezet, amelyek meghatározzák a daganat tulajdonságait, és szerkezetileg az éretlen sejtekre hasonlítanak. Ha a sejtszerkezet közel normális, de nem az, akkor jóindulatú oszteoblasztoklasztómáról beszélünk. A sejtek szerkezetében bekövetkező kifejezett változások esetén a daganatot rosszindulatú folyamatoknak tulajdonítják. Az ilyen daganatra jellemző az antigén sejtredő megváltozása, a kontrollálatlan növekedés és a sejtosztódás. A sejtszerkezet specificitásának elvesztésével együtt a funkcionalitás is romlik. A rosszindulatú oszteoblasztoklasztóma többek között abban különbözik a jóindulatú oszteoblasztoklasztómától, hogy behatol a közeli egészséges szövetekbe. A jóindulatú csontdaganatban nincs hajlam az egészséges struktúrákba való sarjazásra, nincs hajlam a gyors növekedésre és a szervezetben való terjedésre, nincs hajlam az önkényes önpusztításra és a daganat bomlástermékei általi mérgeződésre.
A csontszerkezet minden esetben elpusztul, függetlenül a patológia jóindulatától. Ennek eredményeként az érintett csontszegmens törékennyé, rideggé válik. Gyakran az orvoshoz fordulás oka egy kóros törés, amely már minimális terhelés alatt is bekövetkezik.
Fontos megjegyezni: a folyamat jóindulatúsága mindig feltételes állapot, mivel fennáll a rosszindulatúvá válás kockázata, és a jóindulatú fókusz átalakul, rosszindulatú osteoblastoclastoma alakul ki.
Tünetek osteoblastoclastomák
Az oszteoblasztoklasztóma klinikai képe főként a kóros folyamat lokalizációjától és stádiumától függ. A daganatot általában a következő jellemzők jellemzik:
- A daganat magányos;
- Főként az alsó vagy felső végtagok csőcsontjait érinti;
- Ritkábban fordul elő lapos csontokban;
- Az érintett szegmensben kínzó fájdalom jelentkezik;
- A kóros góc feletti bőr- és érrendszeri mintázat megnő;
- A beteg végtag deformálódik (lokalizált térfogatnövekedés);
- Az oszteoblasztoklasztomához legközelebb eső ízület vagy a végtag egészének munkája zavart szenved;
- Palpatoriálisan meghatározott tömörödött fókusz, jellegzetes "pergamenropogással".
Általánosságban elmondható, hogy a tünetek helyi és általános tünetekre oszthatók. A helyi tünetek vizuálisan észlelhetők - különösen a csontfragmentum görbülete vagy kidudorodása látható. Figyelmet érdemel a kóros góc feletti bőr változása is: egyértelműen megfigyelhető az érhálózat, a szövetek duzzadtak vagy ellaposodtak. A daganat tapintható - gyakran fájdalommentes, de jellegzetes szerkezetű. A rosszindulatú daganatok jellemzően csomósak és szabálytalan alakúak.
A szomszédos ízület mozgáskorlátozott lehet, tartósan fájdalmas. Az erek és idegtörzsek összenyomódása miatt gyakran károsodik az érzékenység, és tartós duzzanat jelentkezik. A nyirokrendszer is reagál: a közeli nyirokcsomók megnagyobbodnak.
Az általános tünetek jellemzőbbek a rosszindulatú oszteoblasztoklasztomákra, és a szervezet mérgezési folyamatainak köszönhetők. A betegeknél előfordulhat:
- Láz, lázas állapotok;
- Barátságtalanság;
- Állandó gyengeség;
- Álmosság vagy álmatlanság, étvágytalanság;
- Éjszakai túlzott izzadás;
- Összeomlás.
Kis százalékban előfordulnak oszteoblasztoklasztómák is, amelyek általában kicsik és klinikailag nem láthatók. Más okokból véletlenszerűen jelennek meg radiológiai vagy képalkotó vizsgálatok során.
Az oszteoblasztoklasztóma csontosodásának első jelei
- A neoplazma növekedésének felgyorsítása.
- Fokozott fájdalom szindróma.
- A destruktív fókusz átmérőjének kiterjesztése, vagy a sejtes-trabekuláris forma litikus formává alakulása.
- A kéregréteg szétesése viszonylag hosszú területen.
- A destruktív fókusz konfigurációinak tisztázatlansága.
- A velőcsatornát elzáró zárólemez szétesése.
- Perioszteális reakció.
Az osteoblastoclastoma malignitása klinikai és radiológiai indikátorokon alapul, és szükségszerűen a tumorszövetek morfológiai diagnózisa igazolja.
A kezdetben jóindulatú daganat osloplasztizációja mellett létezik egy primer malignus oszteoblasztoklasztóma is. Valójában egy ilyen daganat az oszteogén etiológiájú szarkóma egyik típusa.
A rosszindulatú oszteoblasztoklasztóma helye megegyezik a jóindulatú folyamatéval. A röntgenfelvételen a csontszövetben roncsoló góc látható, éles kontúrok nélkül. A kéregréteg károsodása kiterjedt, gyakran lágyrész struktúrákba is benő.
Jelek a rosszindulatú oszteoklasztóma és az oszteoklasztikus szarkóma oszteogén formájának megkülönböztetésére:
- A betegek túlnyomórészt idős kora;
- Kevésbé élénk tünetek;
- Kedvezőbb hosszú távú prognózis.
Osteoblastoclastoma gyermekeknél
A gyermekkori oszteoblasztoklasztóma ritka: egymillió gyermekre vetítve mindössze két-három eset fordul elő. Meg kell jegyezni, hogy az összes gyermekgyógyászati beteg közül a 10-15 évnél idősebbek vannak túlsúlyban.
A tudósok nem tudják megnevezni az oszteoblasztoklasztóma pontos okát gyermekeknél. Feltehetően a patológia a gyermek testének intenzív növekedésével, valamint genetikai tényezővel jár.
Vannak olyan lehetséges okokra is utaló jelek, mint a radioaktív expozíció (különösen a sugárterápia), kemoterápia (citosztatikumok szedése). Számos kemoterápiás gyógyszer elpusztíthatja a csontsejtek genetikai anyagát, ami tumorgenezishez vezet.
Ezenkívül az oszteoblasztoklasztóma kockázata magasabb bizonyos veleszületett állapotokban, például kétoldali retinoblasztómában vagy Li-Fraumeni-szindrómában szenvedő gyermekeknél. Ok-okozati összefüggés áll fenn a Paget-kórral is.
Az is ismert, hogy a gyermekek túlnyomó többségénél (körülbelül 90%-ánál) az orvosok nem tudják kimutatni a fent említett kockázati tényezők egyikét sem.
Nehéz megjósolni az oszteoblasztoklasztóma lefolyását gyermekkorban, mivel ez egy adott daganat jellemzőitől, lokalizációjától, a diagnózis idején bekövetkező terjedés mértékétől, a kezelés időszerűségétől és a daganat eltávolításának teljességétől függ.
Az oszteoblasztoklasztóma kezelésének minősége az elmúlt 2-3 évtizedben jelentősen fejlődött. A terápiás protokoll kombinálttá vált, és a gyógyulási arány több mint 70-80%-ra nőtt. Kedvező eredményről akkor beszélhetünk, ha a daganatos folyamatot radikálisan sebészeti úton eltávolítják, és a hatást megfelelő kemoterápiás kúrával konszolidálják. A jóindulatú oszteoblasztoklasztómában szenvedő gyermekeknek van a legnagyobb esélyük a gyógyulásra.
Amikor a gyógyult betegek konkrét adatait közlik, csak általános adatokat látunk: egyetlen statisztika sem képes pontosan megjósolni és meghatározni egy adott gyermek esélyeit. A „felépülés” kifejezés elsősorban a „daganatos folyamat hiányát a szervezetben” jelenti, mivel a modern terápiás megközelítések képesek biztosítani a kiújulás hosszú távú hiányát. Nem szabad azonban megfeledkezni a nemkívánatos mellékhatások és a késői szövődmények lehetőségéről sem. Ezért minden kezelésnek, összetettségétől függetlenül, magas színvonalú rehabilitációs intézkedésekbe kell illeszkednie. Ezenkívül a gyermekeknek még hosszú ideig ortopédiai ellátásra van szükségük.
Forms
A csontszövet-daganatok osztályozása meglehetősen tág. A figyelmet elsősorban a sejtszerkezet változásaira, a daganatos folyamat morfológiai jellemzőire fordítják. Így a daganatok két kategóriába sorolhatók:
- Osteogén (csontsejtek alapján képződik);
- Neoszteogén (más sejttípusok - például érrendszeri vagy kötőszöveti struktúrák - hatására képződik a csontokban).
A csont oszteoblasztoklasztóma túlnyomórészt jóindulatú daganat. Ennek ellenére gyakran agresszív növekedésű, hozzájárul a csontszövetek pusztulásához és elvékonyodásához, ami kötelezővé teszi a sebészeti beavatkozást. Ugyanakkor az óriássejtes oszteoblasztoklasztóma rosszindulatú is lehet.
A klinikai és radiológiai paraméterektől, valamint a morfológiai képtől függően az osteoblastoclastomák három fő formáját különböztetjük meg:
- A sejtes forma főként idős embereknél fordul elő, lassú fejlődés jellemzi. A diagnózis megvastagodott, csomós duzzanatot mutat, anélkül, hogy a daganat góca klinikailag elkülöníthető lenne az egészséges csontzónáktól.
- A cisztás forma elsősorban fájdalommal jelentkezik. Tapintással meghatározható a "pergamenropogás" tünete. Vizuálisan egy simán domború, kupola alakú csontos daganat figyelhető meg.
- A litikus formát a patológia ritka változatának tekintik, főként serdülőkorban észlelik. A tumoros folyamat elég gyorsan fejlődik, a beteg fájdalmat kezd érezni, beleértve a tapintást is.
Óriássejtes tumor szinte bármely csontvázon kialakulhat, bár a végtagok, bordák és gerinc csőcsontjai valamivel gyakrabban érintettek. Az alsó állkapocs oszteoblasztoklasztómája kétszer olyan gyakran fordul elő, mint a felső állkapocson. Tapintással sűrű, lágyult zónákkal rendelkező daganat figyelhető meg. A betegek leggyakoribb panaszai: egy dudor jelenléte, amely vérzik és kellemetlenséget okoz rágáskor. A probléma előrehaladtával a temporomandibuláris ízület működésének károsodása egészíti ki. A csőcsontok közül a daganat gyakrabban érinti a combcsontot és a sípcsontot. A combcsont oszteoblasztoklasztómája elsősorban középkorú embereknél fordul elő. A betegséget a megfelelő ízület működésének károsodása kíséri, sántaság lép fel, és a daganat feletti bőrt kifejezett érrendszeri mintázat borítja.
A fenti osztályozáson kívül vannak központi és perifériás patológiai formák, bár nincsenek morfológiai különbségek közöttük. A perifériás osteoblastoclastoma ínybeli lokalizációval rendelkezik, a központi forma pedig a csontban fejlődik ki, és több vérzés jelenléte jellemzi (ezért a központi osteoblastoclastoma második neve barna daganat). A barna szín megjelenése az eritrociták lerakódásának köszönhető, amelyek hemosziderin képződésével szétesnek.
A rosszindulatú csontdaganatok a következő fejlődési szakaszokon mennek keresztül:
- Egy 3-5 cm-es T1 góc található a csontban és egy musculofascialis szegmensben.
- A T2 gócok legfeljebb 10 cm-re terjednek ki a csont mentén, de nem terjednek túl egy fasciális eseten.
- A T3 gócok elhagyják az egyik musculofasciális eset határait, és egy közelibe terjednek.
- A T4 gócok a bőrből vagy a neurovaszkuláris törzsekből sarjadnak ki.
Hasonlóképpen kategorizálják a nyirokcsomók érintettségének mértékét és az áttétek terjedését.
Komplikációk és következmények
Az oszteoblasztoklasztóma szövődményei közé tartozik a daganat aktivitásának bármilyen fokozódása, ami különösen gyakran egy hosszú nyugalmi időszak hátterében fordul elő. Bizonyos esetekben a daganatos folyamat rosszindulatú degenerációjáról, vagy érzékeny közeli anatómiai struktúrákba való bejutásáról beszélünk:
- Az idegtörzsre terjedés neuropátiás fájdalom szindróma előfordulását váltja ki a nagy kaliberű idegre gyakorolt hatás miatt. Az ilyen fájdalom gyakorlatilag nem szűnik meg a hagyományos fájdalomcsillapítók bevétele után, így szó szerint kimeríti a beteget.
- A vérerekbe való terjedést hirtelen fellépő, hatalmas vérzés és vérömlenyképződés bonyolíthatja.
Nem kizártak a szövődmények, amelyeket a közeli ízületek működésének megsértése kísér: az osteoblastoclastoma növekedése ilyen helyzetben blokkolja a mozgásszervi mechanizmus megfelelő működését, ami korlátozott mozgástartományhoz és fájdalom szindróma megjelenéséhez vezet.
Az oszteoblasztoklasztóma leggyakoribb szövődményei az érintett területen fellépő kóros törések. A probléma már kisebb traumás behatás esetén is jelentkezik, mivel a csontszövet rendkívül törékennyé és instabillá válik.
Ezenkívül a szakemberek a rosszindulatú osteoblastoclastoma jellemző általános és helyi mellékhatásairól is beszélnek:
- Távoli és közeli áttétek kialakulása;
- A test mérgezése bomlástermékekkel.
Ha a kezdeti diagnosztikai intézkedések után egy idő után áttéteket észlelnek, az a folyamatban lévő kezelés hatástalanságát és a neoplazma progresszióját jelzi.
A szövődmények külön sorát képezi az új daganat vagy általános patológia megjelenése az oszteoblasztoklasztóma csontfókuszának kemoterápiája vagy besugárzása miatt.
Diagnostics osteoblastoclastomák
Az osteoblastoclastoma kimutatására használt diagnosztikai módszerek a következők:
- Klinikai, amely magában foglalja a kórosan megváltozott terület külső vizsgálatát és tapintását;
- Röntgen (anteroposterior és laterális röntgen, ha szükséges - célzott és ferde röntgen);
- Tomográfiai (számítógépes vagy mágneses rezonancia képalkotás segítségével);
- Radioizotóp;
- Morfológiai, amely magában foglalja a szúrás vagy trepanobiopszia során nyert bioanyag szövettani, hisztokémiai, citológiai elemzését;
- Laboratórium.
Az orvos gondosan tanulmányozza a betegség kórtörténetét, meghatározza az első jeleket, meghatározza a fájdalom szindróma helyét és típusát, jellemzőit, figyelembe veszi a korábbi vizsgálatok és kezelési eljárások eredményeit, felméri a beteg általános állapotának dinamikáját. Hosszú csöves csontok patológiájának gyanúja esetén a szakorvos figyelmet fordít a duzzanat jelenlétére, a szorosabb ízületi mozgáskorlátozottságra, valamint a neurológiai tünetek, az izomgyengeség és az alultápláltság jelenlétére. Fontos a belső szervek gondos vizsgálata az áttétek esetleges terjedése szempontjából.
Minden betegnél általános vér- és vizeletvizsgálatot végeznek, melynek során meghatározzák a fehérjét és fehérjefrakcióit, a foszfort és a kalciumot, valamint a szialinsavakat. Szükséges továbbá meghatározni a foszfatázok enzimaktivitását, definil tesztet végezni, és megvizsgálni a C-reaktív protein indexét. Ha szükséges az oszteoblasztoklasztóma és a mylóma megkülönböztetése, a betegnél vizeletvizsgálatot végeznek a patológiás Bence-Jones fehérje jelenlétére.
Az oszteoblasztoklasztóma diagnózisának alapvető fontosságú a radiológiai diagnózis. Kötelezően előírt felülvizsgálat és célzott röntgen, kiváló minőségű tomográfia, amely lehetővé teszi a kóros góc helyének, típusának, más szövetekbe és szervekbe való terjedésének tisztázását. A CT-nek köszönhetően tisztázható a lágy szövetek és a legvékonyabb csontszerkezetek állapota a kívánt síkban, azonosíthatók a kóros károsodás mély gócai, leírhatók azok paraméterei a csont határain belül, és meghatározható a környező szövetek károsodásának mértéke.
Ugyanakkor az MRI-t tekintik a leginformatívabb diagnosztikai eljárásnak, amelynek számos előnye van mind a radiográfiával, mind a CT-vel szemben. A módszer lehetővé teszi még a legvékonyabb szövetrétegek vizsgálatát is, a kóros elváltozás képének kialakítását térbeli háromdimenziós kép segítségével.
A kötelező instrumentális diagnosztikát morfológiai vizsgálatok jelentik. A bioanyagot értékelik, amelyet aspiráció és trepanobiopszia során, vagy csontszegmensek és a daganat reszekciója során nyernek. A punkciós biopsziát speciális tűkkel, radiológiai kontroll mellett végzik.
A következő röntgenjelek jellemzőek az osteoblastoclastoma kialakulására:
- Porozitás korlátozása;
- A csontlízis homogenitása vékony trabekulizáció típusában;
- Pszeudocisztikus lucenciák jelenléte, amelyek sajátos "szappanbuborékok" szerkezettel rendelkeznek.
Ezt a radiológiai képet az elsődleges vagy másodlagos reaktív osteoformatív periostosis hiánya kíséri. A kortikális réteg elvékonyodása és sorvadása észlelhető.
Az intenzív érrendszeri sarjadás következtében kialakuló rosszindulatú oszteoblasztoklasztóma a vénás pangás fokozódásával jár. Az érrendszeri elváltozások daganatszerűek, bőséges vaszkularizációval.
Megkülönböztető diagnózis
Az oszteoblasztoklasztóma azonosítása olykor nagyon nehéz. Problémák merülnek fel a betegség differenciáldiagnózisa során oszteogén szarkómával és csontcisztákkal különböző korú betegeknél. A statisztikák szerint az esetek több mint 3%-ában az oszteoblasztoklasztómát oszteogén szarkómának, és az esetek közel 14%-ában csontcisztának vélték.
A táblázat összefoglalja a patológiák főbb jeleit:
Indikátorok |
Osteoblastoclastoma |
Osteogén osteoplasztikus szarkóma |
Csontciszta |
A leggyakoribb előfordulási életkor |
20-30 éves |
20-26 éves |
14 év alatti gyermekek |
Elhelyezkedés |
Epimetaphyseális régió |
Epimetaphyseális régió |
Metadiaphysis terület |
Csontrekonfiguráció |
Súlyos aszimmetrikus dudor. |
Kis keresztirányú tágulás |
Orsó alakú dudor. |
A destruktív fókusz konfigurációja |
A kontúrok tiszták |
A kontúrok elmosódottak, nincs tisztaság |
A kontúrok tiszták |
A gerinccsatorna állapota |
Zárólemezzel borítva |
Nyitva a daganat határán |
Nincs változás. |
A kéregréteg állapota |
Vékony, rostos, szakaszos. |
Ritkulás, tönkrement |
Vékony, lapos |
Szklerózis jelenségek |
Atipikus |
Jelenlegi |
Atipikus |
Periosztális reakció |
Hiányzó |
"Perioszteális látómező" típusú módon jelenik meg |
Hiányzó |
Az epifízis állapota |
A lemez vékony, hullámos. |
A kezdeti szakaszban az epifízis egy része érintetlen marad. |
Nincs változás. |
Közeli csontszakasz |
Nincs változás. |
A csontritkulás jelei |
Nincs változás. |
A kötelező figyelem olyan mutatókat igényel, mint a beteg kora, a patológia időtartama, az érintett fókusz helye, a táblázatban feltüntetett egyéb anamnesztikus információk.
A következő diagnosztikai hibák a leggyakoribbak, amikor az osteoblastoclastomát ilyen kóros folyamatokkal keverik össze:
- Aneurizma ciszta (a hosszú csőcsontok diafízisében vagy metafízisében lokalizálódik);
- Monoaxiális típusú rostos osteodysplasia (főleg gyermekkorban jelentkezik, csontgörbülettel kísérve, csontballon nélkül);
- Hyperparathyreoid osteodystrophia (a fókusz nem határolható el egyértelműen az egészséges csontterülettől, nincs egyértelmű csontdudor);
- Magányos rákos csontáttét (amelyet roncsoló gócok jellemeznek, ívelt "evett" kontúrokkal).
Fontos szem előtt tartani, hogy a jóindulatú oszteoblasztoklasztóma mindig átalakulhat és rosszindulatúvá válhat. A rosszindulatú daganatok okait még nem határozták meg pontosan, de a tudósok úgy vélik, hogy a trauma és a hormonális változások (pl. terhesség alatt) hozzájárulnak hozzá. Egyes megfigyelések szerint a rosszindulatú daganatok ismételt, távoli sugárkezelések sorozatával is előfordultak.
A csontosodás tünetei:
- A daganat gyorsan növekedni kezd;
- A fájdalom egyre erősödik;
- A destruktív fókusz mérete megnő, és a sejtes-trabekuláris fázis átmegy a lítikus fázisba;
- A kéregréteg lebomlik;
- A destruktív fókusz kontúrjai elmosódnak;
- A rögzítőlemez összeomlik;
- Perioszteális reakció lép fel.
Az elsődleges rosszindulatú daganat (oszteogén oszteoklasztikus szarkóma) és a rosszindulatú oszteoblasztoklasztóma differenciálódási folyamatában különös figyelmet fordítanak a patológia időtartamára, a radiológiai kép dinamikájának értékelésére. Az elsődleges rosszindulatú daganat röntgenfelvételén nincs az oszteoblasztoklasztomára jellemző csontkinövés, nincsenek csonthidak, szklerotizált terület észlelhető elmosódott kontúrokkal. Malignizáció esetén azonban gyakran megfigyelhető a zárólemez egy kis területe, amely korábban gátként szolgált az egészséges csontszegmens számára.
Ki kapcsolódni?
Kezelés osteoblastoclastomák
Az oszteoblasztoklasztomában szenvedő betegek egyetlen helyes kezelési módja a műtét. A legkíméletesebb beavatkozás a daganatos folyamat fejlődésének kezdeti szakaszában történik, és az érintett szövetek kimetszését jelenti, majd az üreget grafttal töltik fel. A graftot a beteg egy másik egészséges csontjából veszik. Ez a beavatkozás a legkedvezőbb és kevésbé traumatikus, azonban bizonyos esetekben kevésbé radikális is. Az érintett csontfragmentum kimetszése a daganattal együtt megbízhatóbb módszernek tekinthető, amely minimálisra csökkenti a daganat újranövekedésének valószínűségét.
Ha elhanyagolt, nagyméretű, különösen rosszindulatúvá válásra hajlamos vagy már rosszindulatú osteoblastoclastomaról van szó, gyakran mérlegelik a végtag részleges vagy teljes amputációját.
Általánosságban elmondható, hogy az osteoblastoclastoma sebészeti kezelésének taktikáját a kóros fókusz helyétől, terjedésétől és agresszivitásától függően választják ki.
Ha a daganat a hosszú csőcsontokat érinti, akkor ajánlott figyelni az ilyen típusú sebészeti beavatkozásokra:
- Jóindulatú, késői folyamat, sejtes szerkezetű gócok és az epimetaphysis perifériáján lévő peremek esetén alloplasztikával vagy autoplasztikával történő szélső reszekció. Rögzítés fémcsavarokkal.
- Amikor a sejtes oszteoblasztoklasztóma a csontátmérő közepéig terjed, a condylus kétharmadát, a diafízis egy részét és az ízületi felszínt reszekálják. A hibát ízületi porc allografttal töltik ki, majd csavarokkal és kötőcsavarokkal rögzítik.
- Epimetaphysis teljes hosszában bekövetkező bomlás vagy patológiás törés esetén olyan taktikákat alkalmaznak, mint a szegmentális reszekció ízületi kimetszéssel és a hiba allografttal való feltöltése. A rögzítést cementezett rúd végzi.
- A proximális combcsont régiójában található oszteoblasztoklasztóma kóros törése és rosszindulatúvá válása esetén teljes csípőízületi protézis beültetését végzik.
- A térdízületi zónában lévő végek reszekciója esetén az allopoliszubsztancia transzplantáció rögzítéssel történő technikáját alkalmazzák. A későbbi sugárkezelés biztosítása érdekében gyakran előnyben részesítik a kiterjesztett titánszárral ellátott teljes endoprotézist.
- Ha a kóros góc a sípcsont disztális végén található, csont-plasztikai boka artrodézissel reszekciót végzünk. Ha a talus csont érintett, akkor extenziós artrodézissel eltávolítjuk.
- Nyakcsigolya-sérülések esetén a C1 és C2 csigolyák elülső hozzáférését végezzük. Az anterolaterális hozzáférést részesítjük előnyben. A Th1-Th2 szinten elülső hozzáférést alkalmazunk ferde sternotomiával a harmadik bordaközi térbe (az ereket óvatosan lefelé toljuk). Ha a daganat 3-5 háti csigolya testét érinti, anterolaterális hozzáférést végzünk a harmadik borda reszekciójával. A lapockát hátra toljuk az izomzat elvágása nélkül. Ha az osteoblastoclastoma a thoracolumbalis régióban, a Th11 és L2 között található, a választott műtét a jobb oldali thoracofrenolumbotomia. A keresztcsont felső 3 csigolyájának elülső részéhez való hozzáférés nehezebb. Javasolt egy anterolaterális retroperitoneális jobb oldali hozzáférés az érrendszeri törzsek és a húgyvezeték gondos drenázzával.
- Ha a csigolyatestek súlyosan elpusztulnak, vagy a patológia a háti és ágyéki gerinc ívterületére terjedt ki, akkor ebben az esetben a gerinc transzpedikuláris-transzlamináris rögzítését végzik, majd a megsemmisített csigolyákat további autoplasztikával eltávolítják.
- Amennyiben a homlok- és ülőcsonton jóindulatú oszteoblasztoklasztómát észlelnek, a kórosan megváltozott szegmenst az egészséges szöveteken belül, csontátültetés nélkül eltávolítják. Ha az acetabulum alja és teteje érintett, reszekciót végeznek, további csontátültetéssel a hiba pótlására, szivacsos kötőelemekkel történő rögzítéssel.
- Ha a csípőcsont, a mellcsont vagy az ülőcsont érintett, strukturális allografttal történő alloplasztikát, transzplantációs osteoszintézist, cement alapú műanyag behelyezést és a protézisfej mesterséges üregbe való áthelyezését végzik.
- Ha a keresztcsont és az L2 érintett, kétlépcsős beavatkozást hajtanak végre, beleértve a kórosan megváltozott alsó keresztcsonti fragmentum ( S2 -ig ) hátsó hozzáférésű reszekcióját, transzpedicularis rögzítést és a daganat elülső oldalról történő eltávolítását retroperitoneális módszerrel csontátültetéssel.
Minden egyes esetben az orvos határozza meg a sebészeti beavatkozás legmegfelelőbb módszerét, beleértve a legújabb technológia alkalmazásának lehetőségét is a kezelés eredményeinek javítása és a beteg normális életminőségének biztosítása érdekében.
Megelőzés
Az oszteoblasztoklasztóma kialakulásának nincs specifikus megelőzése. Először is, ez az ilyen daganatok kialakulásának okainak elégtelen tanulmányozásának köszönhető. Számos szakértő a csontrendszert ért traumák megelőzését hangsúlyozza a fő megelőzési pontok között. Azonban nincs bizonyíték a trauma közvetlen hatására a csontdaganatok kialakulására, és a trauma sok esetben csak felhívja a figyelmet a meglévő daganatos folyamatra, és nincs nyilvánvaló jelentősége a kóros góc eredetében, ugyanakkor hozzájárulhat annak növekedéséhez.
Nem szabad elfelejteni, hogy az oszteoblasztoklasztóma gyakran olyan csontokban alakul ki, amelyeket korábban ionizáló sugárzásnak tettek ki - például más daganatos folyamatok terápiája céljából. A sugárkezeléssel indukált daganatok általában legkorábban 3 évvel a sugárterhelés után jelentkeznek.
A nem specifikus megelőző intézkedések a következők:
- A rossz szokások megszüntetése;
- Egészséges életmód vezetése;
- Minőségi és fenntartható táplálkozás;
- Mérsékelt, rendszeres fizikai aktivitás;
- Sérülések megelőzése, a szervezetben zajló kóros folyamatok időben történő kezelése, az immunitás stabilizálása.
Előrejelzés
A csontszövet érintett területén gyakran előfordulnak patológiás törések. Ebben az esetben a jóindulatú daganatok, feltéve, hogy radikális kezelési módszert alkalmaznak, kedvező prognózissal rendelkeznek, bár a kiújulás és a patológiás góc rosszindulatúvá válásának lehetősége nem zárható ki. A jóindulatú oszteoblasztoklasztóma kedvezőtlen kimenetele nem zárható ki, ha a gócot aktív növekedés és kifejezett csontkárosodás jellemzi. Egy ilyen daganat gyorsan elpusztíthat egy egész csontszegmenst, ami patológiás törés kialakulásához és a csontfunkció jelentős károsodásához vezet. Az ilyen betegeknél gyakran problémák merülnek fel a csontszövet-defektus sebészeti pótlásával, és a törés nem gyógyulásával járó szövődmények alakulnak ki.
A malignus oszteoblasztoklasztómák minden változatának átlagos ötéves túlélési aránya mind gyermekeknél, mind felnőtteknél 70%, ami meglehetősen jónak tekinthető. Ezért arra a következtetésre juthatunk, hogy sok esetben az ilyen daganatok meglehetősen sikeresen gyógyíthatók. Természetesen olyan tényezők is nagy jelentőséggel bírnak, mint a daganatos folyamat típusa, stádiuma, a lézió mértéke és a rosszindulatúság.
Nyilvánvaló, hogy a malignus oszteoblasztoklasztóma jelenti a legnagyobb veszélyt. Ebben a helyzetben csak korai felismerés, hozzáférhető sebészeti lokalizáció, a góc kemopreventív szerekkel és sugárterápiával szembeni érzékenysége esetén beszélhetünk kedvező prognózisról.

