A cikk orvosi szakértője
Új kiadványok
Polymyositis és dermatomyositis: okok, tünetek, diagnózis, kezelés
Utolsó ellenőrzés: 05.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
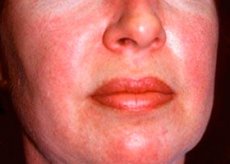
A polimiozitisz és a dermatomiozitisz ritka szisztémás reumás betegségek, melyeket az izmok (polimiozitisz) vagy az izmok és a bőr (dermatomiozitisz) gyulladásos és degeneratív elváltozásai jellemeznek. A legspecifikusabb bőrtünet a heliotrop kiütés.
Az izomérintettség szimmetrikus, és gyengeséget, némi érzékenységet és a proximális medenceövi izmok későbbi sorvadását foglalja magában. Szövődmények lehetnek a zsigeri érintettség és a rosszindulatú daganatok. A diagnózis a klinikai képen és az izomdiszfunkció értékelésén alapul, amelyet enzimszintek mérésével, MRI, elektromiográfia és izombiopszia elvégzésével végeznek. A kezelés glükokortikoidokat foglal magában, néha immunszuppresszánsokkal vagy intravénás immunglobulinokkal kombinálva.
A nők kétszer olyan gyakrabban betegszenek meg, mint a férfiak. A betegség bármely életkorban előfordulhat, de leggyakrabban 40 és 60 év közötti korban, gyermekeknél 5 és 15 év között észlelhető.
Mi okozza a dermatomyositist és a polymyositist?
A betegség oka feltehetően az izomszövetre adott autoimmun reakció genetikailag predisponált egyéneknél. A betegség gyakoribb terhelt családi kórtörténet és bizonyos HLA antigének (DR3, DR52, DR56) hordozóinak jelenlétében. Lehetséges kiváltó okok a vírusos myositis és a rosszindulatú daganatok. Jelentések vannak a pikornavírusokhoz hasonló struktúrák kimutatásáról izomsejtekben; emellett a vírusok hasonló betegségeket okozhatnak állatokban is. A rosszindulatú daganatok dermatomyositisszel való összefüggése (sokkal ritkábban, mint polimyositisszel) arra utal, hogy a daganat növekedése is kiválthatja a betegség kialakulását a daganat és az izomszövet közös antigénjeire adott autoimmun reakciók megindulása következtében.
Az IgM, IgG és a komplement harmadik komponensének lerakódásai a vázizmok ereinek falában találhatók; ez különösen jellemző a gyermekek dermatomyositisére. A polimyositisben szenvedő betegeknél más autoimmun folyamatok is kialakulhatnak.
A dermatomyositis és a polymyositis patofiziológiája
A kóros elváltozások közé tartozik a sejtkárosodás és az atrófia, amely különböző súlyosságú gyulladás hátterében alakul ki. A felső és alsó végtagok izmai, valamint az arc izmai kisebb mértékben károsodnak, mint a többi vázizomzat. A garat és a nyelőcső felső szakaszának zsigeri izmainak, ritkábban a szív, a gyomor vagy a belek károsodása a fenti szervek működési zavarához vezethet. A rabdomiolízis miatti magas mioglobin-koncentráció vesekárosodást okozhat. Gyulladásos elváltozások az ízületekben és a tüdőben is előfordulhatnak, különösen azoknál a betegeknél, akiknél antiszintetáz antitestek jelen vannak.
A dermatomyositis és a polymyositis tünetei
A polimiozitisz kialakulása lehet akut (különösen gyermekeknél) vagy szubakut (gyakrabban felnőtteknél). Az akut vírusfertőzés néha megelőzi vagy kiváltja a betegség manifesztációját, amelynek leggyakoribb tünetei a proximális izmok gyengesége vagy bőrkiütések. A fájdalom kisebb mértékben nyilvánul meg, mint a gyengeség. Polyarthralgia, Raynaud-jelenség, dysphagia, tüdőbetegségek, általános tünetek (testhőmérséklet-emelkedés, testsúlycsökkenés, gyengeség) alakulhatnak ki. A Raynaud-jelenség gyakran előfordul egyidejűleg kötőszöveti betegségben szenvedő betegeknél.
Az izomgyengeség több hét vagy hónap alatt is súlyosbodhat. Az izomgyengeség klinikai megjelenéséhez azonban az izomrostok legalább 50%-ának érintettnek kell lennie (így az izomgyengeség jelenléte a myositis progresszióját jelzi). A betegeknek nehézséget okozhat a karjuk vállmagasság fölé emelése, a lépcsőn való fellépés vagy az ülő helyzetből való felállás. A medenceöv és a vállöv izmainak súlyos gyengesége miatt a betegek kerekesszékhez vagy ágyhoz szorulhatnak. Ha a nyak hajlítói érintettek, lehetetlenné válik a fej felemelése a párnáról. A garat és a felső nyelőcső izmainak érintettsége nyelési zavarokhoz és regurgitációhoz vezet. Az alsó, felső végtagok és az arc izmai általában nem érintettek. Előfordulhat azonban végtagzsugorodás.
A dermatomyositisben megfigyelt bőrkiütések általában sötét színűek és eritemásak. Jellemző a lila színű periorbitális ödéma (heliotrop kiütés) is. A bőrkiütések kissé kiemelkedhetnek a bőr felszíne fölé, lehetnek simák vagy hámlóak; a kiütések lokalizációja a homlok, a nyak, a vállak, a mellkas, a hát, az alkarok, a sípcsont alsó része, a szemöldök, a térd környéke, a középső malleolusok, az interphalangeális és metacarpophalangeális ízületek háti felszíne, valamint az oldalsó oldal (Gottron-tünet). A körmök tövének vagy perifériájának vérbősége is előfordulhat. Az ujjak oldalsó felszínének bőrén hámló dermatitis alakulhat ki, amelyet repedések kísérnek. Az elsődleges bőrelváltozások gyakran következmények nélkül elmúlnak, de másodlagos elváltozásokhoz vezethetnek, például sötét pigmentációhoz, sorvadáshoz, hegesedéshez vagy vitiligóhoz. Bőr alatti meszesedések alakulhatnak ki, különösen gyermekeknél.
A betegek körülbelül 30%-ánál alakul ki polyarthralgia vagy polyarthritis, amelyet gyakran ödéma és ízületi folyadékgyülem kísér. Az ízületi tünetek súlyossága azonban csekély. Gyakrabban fordulnak elő, ha a betegeknél Jo-1 vagy más szintetázok elleni antitesteket mutatnak ki.
A belső szervek érintettsége (a garat és a felső nyelőcső kivételével) ritkábban fordul elő polimiozitisz esetén, mint más reumás betegségekben (különösen az SLE-ben és a szisztémás szklerózisban). Ritkán, különösen az antiszintetáz szindrómában, a betegség intersticiális pneumonitisként (nehézlégzés és köhögés formájában) jelentkezik. Szívritmuszavarok és ingerületvezetési zavarok alakulhatnak ki, de ezek általában tünetmentesek. Az emésztőrendszeri tünetek gyakoribbak azoknál a gyermekeknél, akiknél vaszkulitisz is fennáll, és többek között véres hányás, melena és bélperforáció jelentkezhet.
Hol fáj?
A polimiozitisz osztályozása
A polimiozitisznek 5 típusa van.
- Az elsődleges idiopátiás polimiozitisz, amely bármely korban előfordulhat, nem érinti a bőrt.
- Az elsődleges idiopátiás dermatomyositis hasonló az elsődleges idiopátiás polimyositishez, de a bőrt érinti.
- A rosszindulatú daganatokkal összefüggő polimiozitisz és dermatomyositisz bármilyen korú betegeknél előfordulhat; kialakulását leggyakrabban idős betegeknél, valamint más kötőszöveti betegségekben szenvedő betegeknél figyelik meg. A rosszindulatú daganatok kialakulása mind a myositis kialakulását megelőző 2 éven belül, mind a myositis kialakulását követő 2 éven belül megfigyelhető.
- A gyermekkori polimiozitisz vagy dermatomyositisz szisztémás vaszkulitiszhez kapcsolódik.
- A polimiozitisz és a dermatomyositisz más kötőszöveti betegségben szenvedő betegeknél is előfordulhat, leggyakrabban progresszív szisztémás szklerózisban, kevert kötőszöveti betegségben és SLE-ben.
A törzsizmok myositisének a polimiozitisz csoportjába való sorolása helytelen, mivel ez utóbbi egy különálló betegség, amelyet a krónikus idiopátiás polimiozitiszhez hasonló klinikai tünetek jellemeznek. Azonban idős korban alakul ki, gyakran a test disztális részeinek (például a felső és az alsó végtagok) izmait érinti, hosszabb ideig tart, kevésbé jól reagál a kezelésre, és tipikus szövettani kép jellemzi.
Dermatomyositis és polymyositis diagnózisa
Polimiozitisz gyanúja merül fel azoknál a betegeknél, akik proximális izomgyengeségről panaszkodnak, nyomásérzékenységgel vagy anélkül. Dermatomyositis kivizsgálása szükséges azoknál a betegeknél, akik heliotrophoz vagy Gottron-tünethez hasonló kiütésekről panaszkodnak, valamint azoknál a betegeknél, akiknél a polimiozitisz tünetei a dermatomyositisre jellemző bőrelváltozásokkal kombinálódnak. A polimiozitisz és a dermatomyositis klinikai tünetei hasonlíthatnak a szisztémás szklerózis, vagy ritkábban az SLE vagy a vaszkulitisz tüneteire. A diagnózis bizonyosságát növeli, ha a következő öt kritérium közül a lehető legtöbb teljesül:
- proximális izmok gyengesége;
- jellegzetes bőrkiütések;
- az izomszövet enzimjeinek fokozott aktivitása (kreatin-kináz, vagy aktivitásának növekedése hiányában aminotranszferázok vagy aldoláz);
- jellegzetes változások a miográfiában vagy MRI-ben;
- jellegzetes szövettani elváltozások izomszövet-biopsziában (abszolút kritérium).
Az izombiopszia kizárhat néhány klinikailag hasonló állapotot, például a törzsizmok myositisét és a vírusfertőzés okozta rabdomiolízist. A szövettani vizsgálat során kimutatott elváltozások változatosak lehetnek, de jellemzőek a krónikus gyulladás, az izomdegeneráció és -regeneráció gócai. A potenciálisan toxikus kezelés megkezdése előtt pontos diagnózis (általában szövettani igazolás) szükséges. Az MRI képes kimutatni az izmokban található ödéma és gyulladás gócait, majd célzott biopsziát végezni.
A laboratóriumi vizsgálatok megerősíthetik, vagy éppen ellenkezőleg, kizárhatják a betegség jelenlétének gyanúját, és hasznosak a súlyosságának felmérésében, más hasonló patológiákkal való kombináció lehetőségének felmérésében és a szövődmények diagnosztizálásában is. Annak ellenére, hogy egyes betegeknél antinukleáris antitesteket mutatnak ki, ez a jelenség inkább más kötőszöveti betegségekre jellemző. A betegek körülbelül 60%-ánál vannak antitestek a sejtmagok (PM-1) vagy a teljes tímuszsejtek antigénje és a Jo-1 ellen. Az autoantitestek szerepe a betegség patogenezisében továbbra sem tisztázott, bár ismert, hogy a Jo-1 elleni antitestek az antiszintetáz szindróma, többek között a fibrotizáló alveolitisz, a tüdőfibrózis, az ízületi gyulladás és a Raynaud-jelenség specifikus markerei.
A kreatin-kináz aktivitás időszakos értékelése hasznos a kezelés monitorozásához. Súlyos izomsorvadásban szenvedő betegeknél azonban az enzimaktivitás normális lehet a krónikus aktív myositis jelenléte ellenére. Az MRI, az izombiopszia vagy a megemelkedett kreatin-kináz aktivitás gyakran hasznos a polimiozitisz relapszusának és a glükokortikoid által kiváltott myopathia elkülönítésében.
Mivel sok betegnél diagnosztizálatlan rosszindulatú daganat áll fenn, egyes szerzők azt javasolják, hogy minden 60 év feletti felnőtt dermatomyositisben és polimyositisben szenvedő beteget szűrjenek a következő ütemterv szerint: fizikális vizsgálat, beleértve az emlő-, kismedencei és végbélvizsgálatot (beleértve a székletvizsgálatot vér kimutatására); teljes vérkép; vérkémia; mammográfia; karcinoembrionális antigén vizsgálat; vizeletvizsgálat; mellkasröntgen. Egyes szerzők megkérdőjelezik az ilyen szűrés szükségességét a fiatalabb betegeknél, akiknél nincsenek klinikai bizonyítékok a rosszindulatú daganatra.
Mit kell vizsgálni?
Hogyan kell megvizsgálni?
Dermatomyositis és polymyositis kezelése
Amíg a gyulladás enyhül, a fizikai aktivitást korlátozni kell. A glükokortikoidok az első vonalbeli gyógyszerek. A betegség akut stádiumában felnőtt betegeknek prednizolont (szájon át) kell felírni napi 40-60 mg dózisban. A kreatin-kináz aktivitás rendszeres meghatározása a hatékonyság korai mutatója: a legtöbb betegnél az izomerő növekedését követően 6-12 héten belül csökkenés vagy normalizálódás figyelhető meg. Az enzimaktivitás normalizálódása után a prednizolon adagját csökkentik: először körülbelül napi 2,5 mg-mal egy hét alatt, majd gyorsabban; ha a fokozott izomenzim-aktivitás visszaesik, a hormon adagját ismét növelik. A felépült betegek glükokortikoidok nélkül is elboldogulhatnak, de a felnőtt betegek leggyakrabban hosszú távú glükokortikoid-terápiára szorulnak (napi 10-15 mg prednizolon). A prednizolon kezdeti adagja gyermekeknél napi egyszer 30-60 mg/m2 . Gyermekeknél > 1 év remisszió esetén a glükokortikoid-terápia abbahagyható.
Bizonyos esetekben a nagy dózisú glükokortikoidokat kapó betegeknél hirtelen fokozódó izomgyengeség tapasztalható, ami összefüggésben lehet a glükokortikoid myopathia kialakulásával.
Glükokortikoid kezelésre adott nem megfelelő válasz esetén, valamint glükokortikoid myopathia vagy egyéb, dóziscsökkentést vagy prednizolon-kezelés abbahagyását igénylő szövődmények kialakulása esetén immunszuppresszánsokat (metotrexát, ciklofoszfamid, azatioprin, ciklosporin) kell alkalmazni. Egyes betegek több mint 5 évig csak metotrexátot kaphatnak (általában az RA kezelésére használt dózisokat meghaladó dózisokban). Az intravénás immunglobulinok hatékonyak lehetnek a gyógyszeres terápiára rezisztens betegeknél, de alkalmazásuk növeli a kezelés költségeit.
Az elsődleges és áttétes daganatokhoz társuló myositis, valamint a törzsizmok myositisa általában kevésbé reagál a glükokortikoid terápiára. A rosszindulatú daganatokhoz társuló myositis remissziója a daganat eltávolítása után lehetséges.
Mi a prognózisa a dermatomyositisnek és a polymyositisnek?
A kezelt betegek több mint felénél 5 éven át tartó hosszú távú remisszió (és akár klinikai felépülés) figyelhető meg; gyermekeknél ez az arány magasabb. A relapszus azonban bármikor előfordulhat. Az ötéves túlélési arány 75%, gyermekeknél magasabb. Felnőtteknél a halál okai a súlyos és progresszív izomgyengeség, a dysphagia, a csökkent táplálkozás, az aspirációs tüdőgyulladás vagy a tüdőfertőzések okozta légzési elégtelenség. A polimiozitisz súlyosabb és kezelésre rezisztensebb, ha a szív és a tüdő is károsodott. Gyermekeknél a halál bélvaszkulitisz miatt következhet be. A betegség általános prognózisát a rosszindulatú daganatok jelenléte is meghatározza.


 [
[