A cikk orvosi szakértője
Új kiadványok
A retroperitoneum fibrózisa
Utolsó ellenőrzés: 04.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
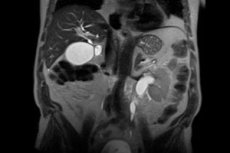
Egy ritka betegség, a retroperitoneális fibrózis, a gyomor és a belek hátsó külső felszíne mögött, azaz a retroperitoneális térben található rostos szövet túlzott növekedésével jellemezhető. A rostos szövet durva, sűrű, és a gerincoszlop és olyan szervek, mint a hasnyálmirigy, a vesék, a húgyvezetékek stb. közötti területen növekszik. Amikor a növekedés súlyos, nyomást gyakorol ezekre a szervekre, ami másodlagos kóros elváltozásokhoz és tünetekhez vezet.
A retroperitoneális fibrózisnak van egy másik neve is – Ormond-kór. Ez a név annak köszönhető, hogy Dr. Ormond urológus írta le először a betegséget a múlt század közepén, és a retroperitoneális szövetben zajló nem specifikus gyulladásos folyamattal hozta összefüggésbe. Léteznek más, kevésbé gyakori kifejezések is: rostos peritonitis, retroperitoneális fibrózis stb.
Járványtan
A retroperitoneális fibrózist leggyakrabban 40-60 éves férfiaknál diagnosztizálják, de bármely más korban is előfordulhat. A betegség előfordulása nemtől függően 2:1 (férfiak és nők).
A retroperitoneális fibrózis oka az esetek mindössze 15%-ában található meg. Összességében a betegség viszonylag ritkának tekinthető. Egy finn tanulmány 1,4/100 000 lakos prevalenciát és 0,1/100 000 személyév incidenciát talált. [ 1 ] Egy másik tanulmány azonban magasabb, 1,3/100 000 incidenciáról számolt be. [ 2 ]
Gyermekkorban a patológia csak elszigetelt esetekben fordul elő.
A retroperitoneális fibrózis túlnyomórészt kétoldali, bár egyoldali elváltozások is előfordulnak. A kórfolyamat leggyakoribb lokalizációja a IV-V ágyéki csigolyák zónája, de a patológia a gerinc alsó görbületétől az ureteropelvikus régióig terjedhet az egész területre.
Amikor a kóros fókusz eléri a nagy méreteket, az aorta és az alsó vena cava is érintett lehet.
Okoz retroperitoneális fibrózis
A szakértők még mindig nem tudják pontosan meghatározni a retroperitoneális fibrózis okait. Feltételezik, hogy a betegség gyulladásos vagy immunreakciók miatt alakul ki. Egyes orvosok a patológiát szisztémás kötőszöveti rendellenességekkel társítják. A felfedezett alapvető patogenetikai kritérium az IgG4 komplex plazmasejtek általi fokozott expressziója.
A retroperitoneális fibrózis gyakran másodlagos patológiává válik, amelyet számos lehetséges ok okoz:
- A veséket, húgyvezetékeket vagy a retroperitoneális szövet közelében található egyéb struktúrákat érintő betegségek.
- Rosszindulatú daganatos folyamatok, beleértve a végbélrákot, a prosztatarákot, a hólyagrákot.
- Fertőző folyamatok (brucellózis, tuberkulózis, toxoplazmózis).
- Vesemedencei reflux, vesesérülés vizelet-extravazációval.
- Hasi trauma, belső vérzés, limfoproliferatív rendellenességek, nyirokcsomó-eltávolítás, kolektómia, aorta-beavatkozások.
- A hasi és medencei szerveket célzó sugárterápia.
- Ergotkészítmények, valamint bromokriptin, hidralazin, metildopa, nagy dózisú antibiotikumok és β-blokkolók hosszú távú alkalmazása.
- Allergiás reakciók gyógyszerekkel szemben, túlérzékenységi reakciók gyógyszerekre és vegyi anyagokra.
Az örökletes hajlam szerepe nem zárható ki teljesen: különösen a retroperitoneális fibrózis kialakulásának egyes esetei a HLA-B27 humán leukocita marker hordozásával jártak összefüggésben. Jelenleg más lehetséges genetikai összefüggéseket is vizsgálnak.
Kockázati tényezők
Számos ismert tényező vezethet a retroperitoneális fibrózis kialakulásához. Ezek a következők:
- rosszindulatú daganatos folyamatok;
- a hasnyálmirigy krónikus gyulladása;
- krónikus hepatitisz;
- a gerincoszlop tuberkulózisa;
- sugárzás okozta károk;
- az ágyéki és hasüreg sérülései, belső vérzés;
- mérgezés (kémiai, gyógyszeres).
Sok betegnél semmilyen faktorral nem találnak összefüggést. Ilyen esetekben a retroperitoneális fibrózist idiopátiás eredetűnek nevezik.
Pathogenezis
Az esetek túlnyomó többségében a retroperitoneális fibrózis kialakulása az IgG4-et termelő limfocitás plazmasejtek jelenlétével jár. A betegség gyakran szisztémás jellegű, mivel a nyirokcsomókban, a hasnyálmirigyben és az agyalapi mirigy struktúráiban is megfigyelhetők rostos elváltozások. Az érintett szervek tumorödémája, rostos szklerotikus reakció és változó intenzitású limfoplazmatikus infiltráció figyelhető meg. A fibrotikus folyamat a húgyvezeték és az érhálózat (vér- és nyirokrendszer), valamint a vesék összenyomódásához vezet. [ 3 ]
Bizonyos esetekben a retroperitoneális fibrózis kialakulását rosszindulatú daganatok megjelenése okozza. A rostos szövet növekedése a retroperitoneális térben található rosszindulatú sejtek jelenlétének hátterében, vagy limfóma, szarkóma előfordulása esetén, más szervekből származó áttétek jelenlétében figyelhető meg. [ 4 ]
A rostos infiltrátumot több limfocita, limfocitás plazmasejtek, makrofágok és ritkábban neutrofilek képviselik. A gyulladáskeltő struktúrák kollagéncsoportokba ágyazódnak, amelyek kis erek közelében egyesülnek. A betegséget IgG4-hez kapcsolódónak minősítik, ha moire rostos mintázat, eozinofil infiltráció és obliteráló visszérgyulladás van jelen. A mieloid szövet sejtjei degranulálódnak, és aktív gyulladásos-rostos reakció figyelhető meg. [ 5 ]
Tünetek retroperitoneális fibrózis
A retroperitoneális fibrózis klinikai képét leggyakrabban a következő tünetek jellemzik:
- homályos fájdalom a hasban, az oldalán, a hát alsó részén, az ágyék területén;
- időszakosan emelkedett hőmérséklet, amely ezután normalizálódik és ismét emelkedik, gyakran hidegrázással együtt;
- az alsó test duzzanata;
- vénás rendellenességek, thrombophlebitis;
- néha – megnövekedett vérnyomás;
- girhesség;
- hasmenés, hányinger, emésztési zavarok, fokozott gázképződés és egyéb diszpepsziás tünetek;
- vese kólika támadása;
- vizelési rendellenességek (leggyakrabban – dysuria, hematuria);
- nehézségérzet a lábakban, súlyos fáradtság.
A retroperitoneális fibrózis elsődleges tüneteit a hasüregben lévő vérkeringés romlása okozza. A kezdeti klinikai kép a következő jeleket foglalhatja magában:
- tompa fájdalom a hasban vagy a hátban, a pontos lokalizáció meghatározásának képtelenségével;
- fájdalom az oldalon, az alsó végtagban;
- az egyik vagy mindkét alsó végtag duzzanata és sápadtsága.
A betegség előrehaladtával a hasi fájdalom súlyosbodik, és más tünetek is megjelennek:
- étvágytalanság;
- girhesség;
- hőmérséklet-emelkedés;
- hányinger, emésztési zavarok;
- vizelés hiánya;
- a tudat elhomályosulása.
A veseelégtelenség jelei később alakulhatnak ki. [ 6 ]
Első jelek
A retroperitoneális fibrózisban szenvedő betegek leggyakoribb első panasza az állandó, tompa fájdalom a hasban, a derékban, vagy a jobb és bal oldali hipochondriumban. A fájdalom az ágyékba, a külső nemi szervekbe, a lábakba sugárzik. A patológia korai stádiuma a hőmérséklet mérsékelt emelkedésében és a leukocitózisban, valamint az ESR emelkedésében nyilvánulhat meg.
A tubuláris retroperitoneális struktúrák kompressziójára utaló jelek fokozatosan jelennek meg: artériás hipertónia, pyelonephritis, hydronephrosis alakul ki. A krónikus veseelégtelenség valamivel később, 4 héttől két évig terjedő időszak alatt jelentkezik. A betegek körülbelül 80%-ánál részleges vagy teljes húgyvezeték-elzáródás, 40%-ánál pedig oligo- vagy anuria alakul ki. [ 7 ]
Szakaszai
A retroperitoneális fibrózis klinikai tünetei a kóros folyamat stádiumától függenek. Általában a betegséget lassú fejlődés jellemzi, fokozatos progresszióval. A lefolyása során a betegség a következő szakaszokon megy keresztül:
- A betegség kialakulásának kezdeti időszaka.
- Aktív időszak, amelyet a sejtes és rostos folyamat retroperitoneális struktúrákra való terjedése jellemez.
- A kóros folyamatban részt vevő struktúrák rostos tömegeinek összenyomódásának időtartama. [ 8 ]
Forms
Szokásos különbséget tenni az elsődleges (idiopátiás) retroperitoneális fibrózis és a másodlagos elváltozások között. A szakemberek az idiopátiás retroperitoneális fibrózis autoimmun eredetére mutatnak rá. A másodlagos patológia általában más, különféle fájdalmas állapotok és betegségek következtében alakul ki:
- rosszindulatú daganatok;
- fertőző elváltozások;
- krónikus májpatológiák;
- a belek, a hasnyálmirigy betegségei;
- urogenitális patológiák;
- a gerincoszlop tuberkulózisos elváltozásai;
- különféle mérgezések (beleértve a kábítószer okoztaakat is). [ 9 ]
Az elsődleges idiopátiás retroperitoneális fibrózis leggyakrabban a csípőereket körülvevő retroperitoneális szövetben kezdődik, majd tovább terjed a keresztcsonti promontóriumba és a vesehilumba. [ 10 ]
Komplikációk és következmények
Minden második retroperitoneális fibrózisban szenvedő betegnél magas vérnyomás alakul ki, és a húgyvezetékek összenyomódását, valamint a veseelégtelenség további kialakulását figyelték meg. [ 11 ]
Távoli szövődmények lehetnek:
- túlzott folyadékfelhalmozódás a hasüregben (ascites);
- érrendszeri rendellenességek (flebitis, trombózis);
- hidrokéle férfiaknál;
- az epevezetékek elzáródása, sárgaság;
- bélelzáródás;
- a gerinc összenyomódása, a gerincvelői idegek összenyomódása, a gerincvelő vérellátásának zavara.
Sok szövődmény végződhet halálos kimenetelűvé. Különösen a húgyvezetékekben zajló kóros folyamatok provokálják a pyelonephritis, a hydronephrosis és a krónikus veseelégtelenség kialakulását. A betegek körülbelül 30%-ánál a vesékben atrófiás változások figyelhetők meg, aortaváltozások figyelhetők meg, amelyek végső soron aneurizma kialakulásához vezethetnek.
Diagnostics retroperitoneális fibrózis
A retroperitoneális fibrózist nehéz diagnosztizálni. Először is, a betegség viszonylag ritka. Másodszor, nincsenek specifikus tünetei, és különféle más patológiáknak álcázva jelenik meg. A laboratóriumi vizsgálatok eredményeiben nincs specifikusság. Nagyon gyakran a betegek helytelen, pontatlan kezelést kapnak: a retroperitoneális fibrózis helyett urológiai és gasztroenterológiai patológiák miatt kezelik a betegeket, amelyek nem kapcsolódnak a fibrotikus folyamatokhoz. Eközben a betegség súlyosbodik és terjed, rontva a prognózist.
A retroperitoneális fibrózis jelenlétének gyanúja esetén a betegnek az orvosnak a következő diagnosztikai algoritmust kell betartania:
- A laboratóriumi vizsgálatok a következő kóros elváltozásokat mutatják:
- a gyulladáskeltő markerek (ESR, C-reaktív protein) szintjének emelkedése;
- az IgG4 szintjének 135 mg/dl feletti emelkedése szövettani jelek hátterében.
- A vesefunkció értékeléséhez kötelező a karbamid, a kreatinin és a glomeruláris filtrációs ráta szintjének vizsgálata.
- A vizeletvizsgálat kimutathat hematuriát, proteinuriát, alacsony fajsúlyt.
- Az instrumentális diagnosztikának tartalmaznia kell olyan vizualizációs technikákat, mint a mágneses rezonancia képalkotás és a komputertomográfia. A számítógépes diagnosztika lehetővé teszi az idiopátiás és a másodlagos rostos patológia megkülönböztetését. Ultrahangvizsgálat szükséges a betegségfolyamat kezdeti szakaszának megerősítéséhez, a hidronefrózis jellemzőinek meghatározásához és az aorta változásainak azonosításához. Kontrasztanyagot használnak a tisztább eredmények elérése érdekében. A pozitronemissziós tomográfiát a rejtett fertőző, gyulladásos és rosszindulatú betegségek azonosítására írják fel.
- A diagnózis tisztázása érdekében biopsziát javasolnak. A fibrotikus folyamat kialakulásának korai szakaszát a perivaszkuláris limfocitás infiltrátummal járó hipervaszkuláris szövet, valamint a lipidzárványokkal rendelkező makrofágok kimutatása jellemzi. A retroperitoneális fibrózis kialakulásának késői szakaszában egy jellegzetes avaszkuláris tömeget észlelnek, amelynek nincs sejtszerkezete.
Megkülönböztető diagnózis
A retroperitoneális tályog tünetei gyakran sok közös vonást mutatnak más kóros állapotokkal, különösen az urológiai patológiákkal:
- kétoldali hidronefrózis (veseelégtelenség);
- húgyvezeték-szűkületek (a csatorna rendellenes szűkülete);
- a húgyvezetékek achalasiája (neuromuszkuláris diszplázia).
A retroperitoneális fibrózis és a fent említett patológiák közötti fő különbség a húgyvezetékek elzáródása a csípőerekkel való metszéspontjukban: ezen metszéspont felett a húgyvezetékek kitágulása figyelhető meg, alatta pedig nem észlelhetők változások.
Ki kapcsolódni?
Kezelés retroperitoneális fibrózis
A retroperitoneális fibrózis kezelése a patológia pontos helyétől, mértékétől, a belső szervek összenyomódásának mértékétől és a fertőző komponens jelenlététől függ. Mivel a betegség ritka, és az etiológiája rosszul ismert, jelenleg nincs egységes kezelési standard. Nincs egyértelmű meghatározás a konzervatív terápia szerepére és a sebészeti kezelés optimális módjára vonatkozóan.
A gyógyszeres kezelés mértéke általában a retroperitoneális fibrózis kiváltó okától függ. Például a mérgezéses fibrózis a toxikus anyag hatásának megszűnése után eltűnik. Ha rosszindulatú daganatos folyamatról beszélünk, akkor a kezelés megfelelő.
A retroperitoneális fibrózis idiopátiás formáját sok betegnél immunszuppresszánsok és proteolitikus gyógyszerek alkalmazásával gyógyítják. A javallatoknak megfelelően gyulladáscsökkentő, antibakteriális, méregtelenítő és tüneti terápiát alkalmaznak. Sebészeti beavatkozásra lehet szükség akut állapotok kialakulása esetén, vagy ha a gyógyszeres terápia hatástalan.
Krónikus pyelonephritis diagnózisa esetén megfelelő terápiát írnak elő a betegség kezelésére.
Sebészeti kezelés
A korai stádiumú retroperitoneális fibrózisban szenvedő betegeknél, akiknek nincsenek egyértelmű indikációi a sebészeti kezelésre, gyógyszeres terápiát írnak fel kortikoszteroidok és proteolitikus gyógyszerek alkalmazásával.
Azonban elég gyakran szükséges sebészeti beavatkozáshoz folyamodni: a műtétet ureterolízisnek nevezik, amely során a húgyvezetékeket megszabadítják a környező rostos szövettől. Egyes betegeknél a húgyvezeték reszekcióját, majd anasztomózis behelyezését, a vékonybélszakasz átültetését vagy protézisek használatát javasolják. [ 12 ], [ 13 ]
Előrehaladott stádiumokban, kifejezett hidronefrózissal és krónikus pyelonephritis kialakulásával, rekonstrukciós plasztikai műtétet végeznek a húgycső pyelo- vagy nephropyelostomia módszerével történő eltávolításával egyidejűleg, ultrahangos megfigyelés alatt szúrt nephrostomia segítségével. A műtét után a beteg hosszú távú kortikoszteroid-támogatást kap, amely a rostos növekedés elnyomására szükséges. Leggyakrabban a választott gyógyszer a kortizol 25 mg naponta 8-12 héten keresztül.
A prednizon kezdeti adagja általában napi 1 mg/kg (maximum 80 mg/nap). A kezelés általában 4-6 hétig tart. Az adagot ezután 1-2 év alatt fokozatosan csökkenteni lehet a betegség progressziójától függően. Ha a betegség nem reagál megfelelően a szteroidterápiára önmagában, immunszuppresszánsok alkalmazhatók a szteroidokkal egyidejűleg. Az esettanulmányokban és esettanulmány-sorozatokban láthatóan sikeresen alkalmazott szerek közé tartozik az azatioprin, a metotrexát, a mikofenolát-mofetil, a ciklofoszfamid és a ciklosporin. [ 14 ] Ezenkívül felszívódást gyorsító gyógyszereket (Lidase, Longidaza) is alkalmaznak. [ 15 ], [ 16 ]
Megelőzés
A retroperitoneális fibrózis specifikus megelőzésére még nem dolgoztak ki módszereket, ami a betegség tisztázatlan okai miatt van. Ez különösen igaz az idiopátiás patológiai formákra. A másodlagos retroperitoneális fibrózis a legtöbb esetben megelőzhető, ha betartja az alábbi ajánlásokat:
- hagyjon fel a rossz szokásokkal, ne dohányozzon, ne fogyasszon alkoholt;
- kerülje a stresszes helyzeteket, a fizikai és érzelmi túlterhelést;
- ne egyél túl, ne éhezz, egyél apránként, naponta többször;
- előnyben részesítse a növényi és állati eredetű, kiváló minőségű élelmiszereket, utasítsa el a félkész termékeket, a gyorséttermi ételeket, a zsíros és sós ételeket, a füstölt ételeket;
- tartsa be a higiéniai szabályokat, rendszeresen mosson fogat, mosson kezet étkezés előtt, valamint az utcán és a WC-n tett látogatás után;
- töltsön több időt a szabadban és legyen fizikailag aktív;
- kerülje a hasi traumát;
- Ha bármilyen tünet jelentkezik, forduljon orvoshoz, és ne öngyógyítson;
- hasi műtét után szigorúan kövesse az orvos összes utasítását és ajánlását;
- kerülje a test hipotermiáját és túlmelegedését;
- igyon elegendő tiszta vizet minden nap;
- Étkezés közben figyeljünk az alapos rágásra, ne hagyjuk, hogy beszélgetések, számítógép stb. elvonják a figyelmünket.
Egészségünk nagymértékben függ az életmódunktól. Ezért ezeknek az egyszerű szabályoknak a betartása segít fenntartani és megőrizni azt hosszú éveken át.
Előrejelzés
A retroperitoneális fibrózis egy ritka és nehezen diagnosztizálható betegség, amely gyakran a kezelés késői megkezdését és a hosszan tartó hatástalan gyógyszeres kezelést okozza. Gyakran előfordul, hogy a betegeket tévesen más hasonló kórképek miatt kezelik, vagy irányított terápiát alkalmaznak a már kialakult szövődmények, például az artériás magas vérnyomás, a daganatos folyamatok, a krónikus enterokolitisz, az epehólyag-pankreatitisz, a gyomor és a nyombél fekélyes elváltozásai, a pyelonephritis, a hydronephrosis, a krónikus veseelégtelenség, az anuria stb. kiküszöbölésére.
A kezelés korai megkezdése jelentősen javíthatja a patológia prognózisát. A retroperitoneális fibrózis a fejlődés korai szakaszában jól reagál a kortikoszteroidokkal történő kezelésre, de a terápiát az irreverzibilis fibrotikus folyamatok kialakulása előtt kell elrendelni. A kezelés abbahagyása utáni kiújulási arány kevesebb mint 10-30% között mozog, bár egy sorozat 70%-nál nagyobb kiújulási arányról számolt be. [ 17 ] Az előrehaladott betegséget csak sebészeti beavatkozással kezelik, és a halálozás az elzáródás mértékétől és a kapcsolódó szövődményektől függ.
Egy ritka betegség, a retroperitoneális fibrózis, a gyomor és a belek hátsó külső felszíne mögött, azaz a retroperitoneális térben található rostos szövet túlzott növekedésével jellemezhető. A rostos szövet durva, sűrű, és a gerincoszlop és olyan szervek, mint a hasnyálmirigy, a vesék, a húgyvezetékek stb. közötti területen növekszik. Amikor a növekedés súlyos, nyomást gyakorol ezekre a szervekre, ami másodlagos kóros elváltozásokhoz és tünetekhez vezet.
A retroperitoneális fibrózisnak van egy másik neve is – Ormond-kór. Ez a név annak köszönhető, hogy Dr. Ormond urológus írta le először a betegséget a múlt század közepén, és a retroperitoneális szövetben zajló nem specifikus gyulladásos folyamattal hozta összefüggésbe. Léteznek más, kevésbé gyakori kifejezések is: rostos peritonitis, retroperitoneális fibrózis stb. [ 18 ]

