A cikk orvosi szakértője
Új kiadványok
Elülső keresztszalag sérülések
Utolsó ellenőrzés: 07.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
Több évtizede folyik a térdízület kapszuláris-szalagos készülékének sérüléseinek artroszkópos kezelésének eredményeinek vizsgálata.
A térdízület elülső poszttraumás instabilitásának kezelésére szolgáló artroszkópos módszerek sokfélesége ellenére továbbra is jelentős a nem kielégítő eredmények aránya, amelyek legfontosabb okai a diagnózis, a sebészeti kezelés és az elülső poszttraumás instabilitásban szenvedő betegek rehabilitációjának szakaszában elkövetett hibákból eredő szövődmények.
A szakirodalom meglehetősen részletesen tárgyalja az elülső poszttraumás instabilitás artroszkópos kezelése utáni lehetséges szövődményeket. Azonban kevés figyelmet fordítottak okainak elemzésére és korrekciós módszereikre.
Járványtan
A térdízületi patológiában szenvedő betegek kezelésének problémája továbbra is fontos és a traumatológia egyik legnehezebb problémája. A térdízület a leggyakrabban sérült ízület, az összes ízületi sérülés akár 50%-át, az alsó végtagi sérüléseknek pedig akár 24%-át is ez a betegség okozza.
Különböző szerzők szerint a térdízület keresztszalagjainak szakadása a térdízület kapszuláris-szalagos készülékének összes sérülése között 7,3-62% gyakorisággal fordul elő.
Diagnostics elülső keresztszalag sérülések
Minden beteg klinikai és radiológiai vizsgálaton esik át az elsődleges műtét előtt. Anamnézisfelvétel, vizsgálat, tapintásos vizsgálat, a térdízületi szerkezetkárosodás klinikai vizsgálata, röntgen, általános vér- és vizeletvizsgálat, biokémiai vér- és vizeletvizsgálatok történnek. Az indikációktól függően a következő műszeres vizsgálatokat végzik: CT-1000 készülékkel végzett vizsgálatok, CT, MRI, ultrahang. A sebészeti beavatkozást közvetlenül megelőzi a diagnosztikai artroszkópia.
A betegvizsgálat a panaszok felderítésével és az kórtörténet összegyűjtésével kezdődik. Fontos meghatározni a térdízület szalagrendszerének károsodásának mechanizmusát, és információkat gyűjteni a térdízületen korábban végzett műtétekről. Ezután vizsgálatot, tapintást végeznek, megmérik az ízület kerületét, meghatározzák a passzív és aktív mozgások amplitúdóját, valamint széles körben alkalmazzák a sportolók számára készült Lysholm kérdőív teszttáblázatokat, a kisebb fizikai igénybevételű betegek számára pedig a Központi Traumatológiai és Ortopédiai Intézetben kidolgozott 100 pontos skálát.
Az alsó végtagok funkcióit a következő paraméterek alapján értékelik: az ízületi instabilitás panaszai, a sípcsont passzívan ráerőltetett kóros elmozdulásának aktív kiküszöbölésére való képesség, támasztóképesség, sántaság, speciális motoros feladatok végrehajtása, a periartikuláris izmok maximális ereje hosszan tartó munka során, a combizmok hipotrófiája, izomtónus, ízületi fájdalom panaszai, szinovitisz jelenléte, a motoros képességek megfelelése a funkcionális törekvések szintjének.
Minden jelet 5 pontos skálán értékelnek: 5 pont - nincs kóros elváltozás, funkciók kompenzációja; 4-3 pont - mérsékelt változások, szubkompenzáció; 2-0 pont - kifejezett változások, dekompenzáció.
A kezelési eredmények értékelése három fokozatot foglal magában: jó (több mint 77 pont), kielégítő (67-76 pont) és elégtelen (kevesebb, mint 66 pont).
A kezelési eredmények szubjektív értékelésének egyik kritériuma a beteg saját funkcionális állapotának megítélése. A jó eredmény feltétele a funkcionális teljesítmény helyreállítása. Enélkül a kezelési eredményeket kielégítőnek vagy nem kielégítőnek tekintjük.
A klinikai vizsgálat során felmérik a mozgástartományt és stabilitási teszteket végeznek. Mindig fontos kizárni az elülső fiók jelet.
A betegek fájdalomra és/vagy ízületi instabilitás érzésére panaszkodnak. A fájdalmat maga az instabilitás, vagy a kapcsolódó porc- vagy meniszkuszkárosodás okozhatja. Egyes betegek nem emlékeznek az előző sérülésre, és hónapokkal vagy évekkel később hirtelen tudatára ébrednek a térdízületben bekövetkezett sérülésnek. A betegek ritkán írják le a térdízületet instabilnak. Általában bizonytalanságról, lazaságról és a sérült ízület mozgásának kontrollálhatatlanságáról számolnak be.
A térdkalács alatti crepitus jellemző a patellofemorális ízület biomechanikájának megsértése miatt.
Gyakran másodlagos tünetek válnak dominánssá: krónikus ízületi folyadékgyülem, degeneratív elváltozások az ízületben vagy Baker-ciszta.
Az aktív-dinamikus stabilizáló struktúrák állapota a műtét előtt és után is fontosnak tekinthető. Ez a periartikuláris izmok által elért kellően megbízható stabilizáló hatásnak köszönhető.
Nagy jelentőséget tulajdonítanak az izomerő mutatójának.
Az elülső instabilitás diagnosztizálására és kezelésének hosszú távú eredményeinek értékelésére a leginformatívabb vizsgálatokat alkalmazzák: az elülső „fiók” tünetét a sípcsont semleges helyzetében, az abdukciós tesztet, az addukciós tesztet és a Lachman-tesztet.
A funkcionális állapot fontos mutatója a sípcsont passzívan ráerőltetett kóros elmozdulásának a combhoz viszonyított aktív kiküszöbölésére való képesség.
A speciális motoros feladatok közül a járást, futást, ugrást, lépcsőzést, guggolást stb. használjuk.
Hosszú távú munka során elengedhetetlen figyelembe venni a periartikuláris izmok állóképességét.
A passzív vizsgálati komplexum magában foglalja az elülső „fiók” tünetét a sípcsont három pozíciójában, az abdukciós és addukciós vizsgálatokat 0 és 20°-os ízületi flexióban, a rekurvációs vizsgálatot és az oldalirányú támaszpont-változás vizsgálatát, a Lachman-Trillat tesztet, valamint a sípcsont patológiás rotációjának mérését.
Az aktív tesztkomplexum magában foglal egy aktív elülső „fiók” tesztet a lábszár három pozíciójában, aktív abdukciós és addukciós teszteket 0 és 20°-os ízületi flexióban, valamint egy aktív Lachman-tesztet.
Az elülső keresztszalag károsodásának vagy elégtelenségének megállapítására az elülső "fiók" tünetet alkalmazzák - a sípcsont passzív elmozdulása (elülső transzláció), a sípcsont különböző hajlítási pozícióival is. Ajánlott a tünet egyik legelfogadottabb, a szakirodalom szerint elfogadott fokozatára összpontosítani: I. fok (+) - 6-10 mm, II. fok (++) - 11-15 mm, III. fok (+++) - több mint 15 mm.
Ezenkívül az elülső fiók tünetét a sípcsont különböző rotációs pozícióival - 30°, külső vagy belső rotációval - kell értékelni.
A Lachman-jelet az elülső keresztszalag vagy annak graftjának károsodásának kimutatására szolgáló legpatognómabb tesztnek tartják. Úgy vélik, hogy ez nyújtja a legtöbb információt az elülső keresztszalag állapotáról akut keresztszalag-sérülés esetén, mivel elvégzésekor szinte nincs izomellenállás a sípcsont anteroposzterior transzlációjával (elmozdulásával) szemben, valamint krónikus keresztszalag-instabilitás esetén is.
A Lachman-tesztet hanyatt fekvő helyzetben végezzük. A Lachman-tesztet a sípcsont combcsonthoz viszonyított elülső elmozdulásának nagysága alapján értékelik. Egyes szerzők a következő besorolásokat alkalmazzák: I. fokozat (+) - 5 mm (3-6 mm), II. fokozat (++) - 8 mm (5-9 mm), III. fokozat (+++) - 13 mm (9-16 mm), IV. fokozat (++++) - 18 mm (legfeljebb 20 mm). Az értékelési rendszer egységesítése érdekében egy háromlépcsős besorolást alkalmazunk, hasonlóan a korábban az elülső "fiók" tünetére leírtakhoz.
A rotációs pont változásának tünete, vagy a sípcsont elülső dinamikus szubluxációjának tünete (pivot shift-teszt) az elülső keresztszalag károsodásának patognóm tünetének is tekinthető; kisebb mértékben jellemző a belső oldalsó szalagszerkezetek szakadásával kombinált esetekre.
A vizsgálatot hanyatt fekvő helyzetben végezzük, a lábizmoknak ellazulniuk kell. Az egyik kéz a lábfejet fogja, és a sípcsontot befelé fordítja, a másik a combcsont oldalsó condylusának területén található. A térdízület lassú, 140-150°-os hajlításával a kéz a sípcsont elülső szubluxációjának kialakulását érzékeli, amely további hajlítással megszűnik.
A Macintosh-on végzett pivot shift tesztet a beteg hasonló pozíciójában végzik. Az egyik kézzel a sípcsont belső rotációját, a másikkal pedig valgus deviációt végeznek. Pozitív teszt esetén a sípcsont ízületi felszínének laterális része (a külső plató) előre tolódik, a térd lassú 30-40°-os hajlításával pedig hátra. Bár a pivot shift tesztet az elülső keresztszalag hiányának patognómikusnak tekintik, negatív lehet az iliotibiális traktus (ITT) sérülése, a mediális vagy laterális meniszkusz teljes hosszanti repedése a testének ficamával ("öntözőkanna fogantyú" repedés), az ízület laterális részében fellépő kifejezett degeneratív folyamat, a sípcsont intercondylaris eminentia tuberculumainak hipertrófiája stb. esetén.
Az aktív Lachmann-teszt klinikai és röntgenvizsgálat során egyaránt alkalmazható. Az elülső keresztszalag sérülése esetén a sípcsont elülső elmozdulása eléri a 3-6 mm-t. A vizsgálatot hanyatt fekvő helyzetben, teljesen kinyújtott lábakkal végezzük. Az egyik kezet a vizsgált végtag combja alá helyezzük, a térdízületnél 20°-os szögben behajlítva, a másik láb KJ-jét pedig a kézzel megfogjuk úgy, hogy a vizsgált végtag combja a vizsgáló alkarján feküdjön. A másik kezet a beteg bokaízületének elülső felszínére helyezzük, sarkát az asztalhoz nyomjuk. Ezután a beteget arra kérjük, hogy feszítse meg a comb négyfejű combjának izmát, és gondosan figyelje a sípcsont tuberositásának előrehaladását. Ha 3 mm-nél nagyobb mértékben elmozdul, a tünet pozitívnak tekinthető, ami az elülső keresztszalag sérülését jelzi. Az ízület mediális és laterális stabilizátorainak állapotának meghatározásához hasonló vizsgálat végezhető a sípcsont befelé és kifelé rotációjával.
Röntgen
A radiográfiát az általánosan elfogadott módszerrel, két standard vetületben végzik; funkcionális röntgenfelvételeket is készítenek.
A képek kiértékelésekor figyelembe veszik a térdkalács helyzetét, a tibiofemorális szöget, a laterális tibiális plató konvexitását, a mediális plató konkávitását, valamint a szárkapocscsont tibiához viszonyított dorsalis helyzetét.
A röntgenfelvételek lehetővé teszik számunkra, hogy felmérjük a térdízület általános állapotát, azonosítsuk a degeneratív változásokat, meghatározzuk a csontok állapotát, a fémszerkezetek típusát és helyzetét, az alagutak helyét és azok sebészeti kezelés utáni tágulását.
Az orvos tapasztalata nagy jelentőséggel bír, mivel a kapott képek értékelése meglehetősen szubjektív.
A sípcsont és a térdkalács közötti kapcsolat megfelelő felméréséhez 45°-os ízületi hajlításban kell oldalirányú röntgenfelvételt készíteni. A sípcsont rotációjának objektív megítéléséhez a sípcsont laterális és mediális condylusait egymásra kell helyezni. A térdkalács magasságát is fel kell mérni.
Az elégtelen nyújtás könnyebben diagnosztizálható oldalirányú vetületben, amikor a beteg pronált lábbal fekszik.
A végtag tengelyének meghatározásához további, hosszú kazettákra készített, álló betegről készült röntgenfelvételekre van szükség, mivel a deformáló artrózisban eltérések lehetnek a normától. A végtag anatómiai tengelye, amelyet a combnak a sípcsonthoz viszonyított hossziránya határoz meg, átlagosan 50-80°. Ez a legfontosabb pont a további sebészeti kezelések (korrekciós oszteotomia, ízületi protézis beültetés, endoprotézis beültetése) során.
A sípcsont combcsonthoz viszonyított elmozdulásának mértékét anteroposterior és mediális-laterális irányban terheléses funkcionális röntgenfelvételekkel határozzuk meg.
A térdízület krónikus elülső instabilitásában jellegzetes röntgenjeleket figyelnek meg: az interkondiláris fossa szűkülete, az ízületi rés szűkülése, perifériás osteophyták jelenléte a sípcsonton, a térdkalács felső és alsó pólusán, az elülső meniszkusz-horony elmélyülése a combcsont laterális condylusán, az interkondiláris eminentia tuberculumának hipertrófiája és hegyessége.
Az oldalsó röntgenfelvétel nagyon gyakran jelzi a mozgáskorlátozottság okát. A maximális kinyúlásnál készült oldalsó röntgenfelvétel elégtelen kinyúlást jelezhet, miközben a sípcsonti alagút helyzetét értékeli az interkondiláris ívhez képest, ami lineáris megvastagodásként (Blumensaat-vonal) jelenik meg.
 [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Számítógépes tomográfia
A CT nem tekinthető rutinvizsgálatnak. Akkor végzik a betegeknél, ha más típusú vizsgálatok nem eléggé informatívak, különösen a sípcsont condylusainak kompressziós törései esetén.
A CT jól alkalmas a csont- és oszteokondrális károsodások vizualizálására. A CT lehetővé teszi a különféle dinamikus vizsgálatokat a térd különböző szögekben történő hajlításával.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
KT-1000
A sípcsont anteroposterior elmozdulásának mérésére a KT-1000 készüléket használják.
A KT-1000 készülék egy artrométer, amely magából a sípcsont combcsonthoz viszonyított anteroposterior elmozdulásának mérésére szolgáló eszközből, valamint a combok és a lábfejek alsó harmadának támasztékaiból áll. A készüléket tépőzáras pántokkal rögzítik a sípcsonthoz, és a meglévő érzékelőplatform a térdkalácsot a combcsont elülső felszínéhez nyomja. Ebben az esetben az ízületi résnek egybe kell esnie a készüléken lévő vonallal. A támasztékokon elhelyezkedő alsó végtagot a térdízületnél 15-30°-ban behajlítják a sípcsont elülső elmozdulásának méréséhez, és 70°-ban a sípcsont combcsonthoz viszonyított hátsó elmozdulásának méréséhez.
Először a sérült térdízületet vizsgálják meg. A sípcsont elülső elmozdulásának méréséhez az orvos a készülék elülső-felső részén található fogantyút maga felé húzza, és az érzékelőpárna térdkalácson tartásával megpróbálja előre elmozdítani a sípcsontot. Ebben az esetben 6, 8 és 12 kg-os erőt alkalmaznak, amelyet hangjelek vezérelnek. Minden hangjellel az orvos feljegyzi a nyíl eltérését a skálán, és rögzíti a készülék leolvasásait. A sípcsont combcsonthoz viszonyított elmozdulását milliméterben fejezik ki. Ezután az orvos a sípcsont hátsó elmozdulását úgy vizsgálja, hogy a térdízületnél 70°-os szögben behajlítja, és a készülék fogantyújával megpróbálja hátrafelé elmozdítani a sípcsontot. A nyíl eltérésekor keletkező hangjel a sípcsont combcsonthoz viszonyított hátsó elmozdulásának nagyságát jelzi.
Hasonló vizsgálatot végeznek az egészséges térdízületen is. Az egészséges és a sérült térdízületekből származó megfelelő adatokat összehasonlítják és kivonják. Ez a különbség a sípcsont elülső elmozdulását mutatja a combcsonthoz képest 6, 8 és 12 kg-os terhelés alatt.
Az elülső elmozdulást a sípcsont 30°-os hajlítási szögénél határozzák meg.
Ha az érintett és az egészséges ízületek 67H és 89H magasságában az elülső elmozdulás nagyságában 2 mm-nél nagyobb különbséget észlelnek, akkor az elülső keresztszalag szakadásának gyanúja merül fel.
A térdízület instabilitásának műszeres vizsgálatára bizonyos elvek vonatkoznak. A következő paramétereket kell figyelembe venni: a végtag övekkel történő rögzítésének merevségének mértéke, az érzékszervi érzékelők elhelyezkedése az ízületen, a lábizmok teljes ellazulása, az artrométer elhelyezkedése az ízületi réshez képest, az alsó lábszár elfordulásának mértéke, a láb súlya, a térdízület hajlítási szöge.
A sérülés utáni akut időszakban az artrometer használata nem megfelelő, mivel lehetetlen teljesen ellazítani a periartikuláris izmokat. A sípcsont semleges helyzetét helyesen kell megválasztani, figyelembe véve, hogy a sípcsont elülső elmozdulása esetén befelé, hátulról pedig kifelé rotáció történik. Ellenkező esetben az anteroposterior transzláció értéke kisebb lesz, mint a valódi érték. A sípcsont patológiás elmozdulásának maximális értékének eléréséhez a szabad rotációt is lehetővé kell tenni.
Az eltolás mértéke az alkalmazott erő nagyságától, vonzási pontjától és irányától függ.
A lábtartók használata nem korlátozhatja az alsó lábszár elforgatását. Az érzékelőket szigorúan az ízületi rés felé kell elhelyezni, mivel ha disztálisan elmozdulnak, a leolvasott érték kisebb lesz a valós értéknél, ha proximálisan, akkor több.
Az objektív értékelés kötelező feltétele a térdkalács rögzítése az interkondiláris árokban. Ehhez a sípcsont ízületi hajlítási szögét körülbelül 25-30°-ra kell behajlítani. Veleszületett és poszttraumás térdkalács szubluxáció esetén a hajlítási szög 40°-ra nő. Elülső instabilitás esetén az ízület hajlítási szöge 30°, hátulsó instabilitás esetén 90°.
A vizsgálatot két hangjelzés kíséri: az első 67 N, a második 89 N terhelésnél. Néha nagyobb erőre van szükség az elülső keresztszalag szakadásainak megállapításához.
Normális esetben a két végtag közötti különbség az anteroposterior elmozdulás vizsgálatakor nem haladja meg a 2 mm-t; néha a 3 mm-nél kisebb értéket is normál határként jelzik.
Figyelembe vesszük az elülső compliance indexét, azaz a 67 N és 89 N nyomatéknál mért elmozdulás közötti különbséget. Ez az érték normális esetben sem haladhatja meg a 2 mm-t.
Ha az elmozdulás nagyobb, mint 2 mm, akkor az elülső keresztszalag szakadásáról (elülső keresztszalag graft) beszélhetünk.
Azt is meg kell jegyezni, hogy mindkét térdízület instabilitása vagy hipermobilitás esetén a KT-1000 artrométer használata nem ajánlott.
Összefoglalva, el kell mondani, hogy az artrométer használata során minden bizonnyal jelen van a szubjektivitás eleme, amely számos paramétertől függ, beleértve a kutatót is. Ezért a betegek vizsgálatát (ha lehetséges) egyetlen orvosnak kell elvégeznie.
A CT-1000 segítségével csak a sípcsont anteroposterior elmozdulása állapítható meg a combcsonthoz képest, az oldalirányú instabilitást nem rögzítik.
Mágneses rezonancia képalkotás
Az MRI a nem invazív kutatási módszerek közül a leginformatívabb, lehetővé téve a térdízület csont- és lágyrész-szerkezeteinek vizualizálását.
Az egészséges elülső keresztszalagnak minden képen alacsony intenzitásúnak kell lennie. A sűrűbb hátsó keresztszalaghoz képest az elülső keresztszalag kissé inhomogén lehet. Ferde orientációja miatt sokan a ferde koronális képeket részesítik előnyben. Ha az elülső keresztszalag szakadt, az MRI képes megjeleníteni a sérülés helyét.
Az elülső keresztszalag jól látható az oldalsó metszeteken a sípcsont kinyújtása és kifelé rotációja során. Az elülső keresztszalag fényesebb, mint a hátsó, az elülső keresztszalag rostjai csavarodtak. A rostok folytonosságának hiánya vagy kaotikus orientációjuk a szalag szakadására utal.
Az elülső keresztszalag teljes szakadását inkább közvetett jelek diagnosztizálják: a sípcsont elülső elmozdulása, a hátsó keresztszalag túlzott hátsó dőlése, az elülső keresztszalag hullámos kontúrja.
Ultrahangvizsgálat
Az ultrahang előnyei az alacsony költség, a biztonság, a sebesség és a lágy szövetek rendkívül informatív képalkotása.
Az ultrahang lehetővé teszi a térdízület lágy szöveteinek, a csont és a porc felszínének állapotának vizsgálatát a szerkezet echogenitásának meghatározásával, valamint a szöveti ödéma, az ízületi üregben felgyülemlett folyadék vagy a periartikuláris képződmények meghatározását az echogenitás csökkenésével. Az ultrahangot a térdízület meniszkuszának, a mellékszalagoknak és a térdízületet körülvevő lágy szöveti struktúráknak a károsodásának kimutatására használják.
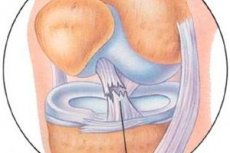
Artroszkópia
A diagnosztikai artroszkópia során a szerzők standard megközelítéseket alkalmaznak: anterolaterális, anteromediális és felső térdkalács laterális.
Az elülső keresztszalag artroszkópos vizsgálata magában foglalja az elülső keresztszalag megjelenésének, a szalag saját szinoviális membránjának épségének, a kollagénrostok orientációjának felmérését nemcsak a szalag sípcsonthoz való tapadási helyén, hanem a hosszában is, különösen a combcsont tapadásának helyén. Ha az elülső keresztszalag hosszában és a sípcsonthoz való tapadási helyén bekövetkező sérülések esetén, csonttörés esetén az artroszkópos diagnosztika nem okoz különösebb nehézséget, akkor az elülső keresztszalag intraszinoviális (intrastruncális) friss és régi sérüléseinek diagnosztikája nagy nehézséget okoz. Ez annak a ténynek köszönhető, hogy külsőleg első pillantásra az elülső keresztszalag épnek tűnik: a szinoviális membrán ép, az elülső keresztszalag artroszkópos kampóval történő tapintása a szalag teljes értékű szerkezetének és vastagságának jelenlétét mutatja, az elülső "fiók" artroszkópos tünete a szalagrostok kellő feszültségét mutatja. A szalag középső és combcsonti részén található kapilláris hálózat alaposabb vizsgálata, valamint a szalag szinoviális membránjának megnyitása azonban lehetővé teszi a szalagrostok károsodásának, valamint vérzések vagy hegszövet jelenlétének megállapítását. Az elülső keresztszalag régi intraszinoviális sérülésének másodlagos jele a szinoviális és zsírszövet hipertrófiája a hátsó keresztszalag combcsonti részén és a combcsont interkondiláris bevágásának boltozatán (a "szövetnövekedés" tünete).
Néha csak artroszkóposan lehet rögzíteni az elülső keresztszalag következő típusú károsodásait:
- az elülső keresztszalag sérülése a combcsont tapadási helyén, csonkképződéssel vagy anélkül;
- az elülső keresztszalag intraszinoviális sérülése;
- elülső keresztszalag sérülés;
- ritka esetekben - az elülső keresztszalag sérülése az intercondylaris eminentia területén, csontfragmentum törésével.
Kezelés elülső keresztszalag sérülések
A térdízület elülső instabilitásának kompenzált formájában a kezelés immobilizációból áll, majd az ízületi mobilitás és az aktív stabilizátorok (izmok) funkcióinak helyreállításából.
Az elülső instabilitás szubkompenzált és dekompenzált formáiban szükség van sebészeti beavatkozásra, amelynek célja elsősorban a statikus stabilizátorok integritásának helyreállítása. A kezelési komplexum szükségszerűen magában foglalja a funkcionális kezelést az aktív stabilizátorok megerősítésére.
Azt is meg kell jegyezni, hogy a kezelési intézkedések eredményeként, főként anteromediális instabilitás esetén, lehetséges az átmenet a szubkompenzált formáról a kompenzált formára, mivel ebben az anatómiai régióban található a legtöbb másodlagos stabilizátor, ami jótékony hatással van a kezelés eredményére.
A térdízület elülső instabilitásában szenvedő betegek ellátása számos tényezőtől függ: az életkortól, a szakmai tevékenység típusától, a sportképzés szintjétől, az egyidejű ízületen belüli sérülésektől, az instabilitás mértékétől, az ismételt sérülés kockázatától, a sérülés óta eltelt időtől. Először is, az elülső keresztszalag plasztikai rekonstrukciója szakadás esetén javallt profi sportolók számára, különösen a térdízület más struktúráinak egyidejű sérülései esetén. Az elülső keresztszalag rekonstrukciója a térdízület krónikus instabilitásának esetén is ajánlott.
Az elülső artroszkópos statikus stabilizáció indikációi az anteromediális (A2M1, A2M2, AZM1, AZM2, AZM3) és anterolaterális (A2L1, A2L2, A2L3, AZL1, AZL2, AZL3) instabilitás primer és recidiváló szubkompenzált és dekompenzált formái és típusai, valamint a patológia konzervatív kezelési módszerekkel történő kompenzálásának képtelensége.
Az 50 év feletti betegek elülső keresztszalagjának plasztikai rekonstrukciójáról szóló döntés a beteg életkorától és fizikai aktivitásának szintjétől, valamint a deformáló artrózis mértékétől függ. Az elülső keresztszalag plasztikai műtéte ajánlott a térdízület instabilitása miatti súlyos fizikai aktivitás-korlátozottság esetén.
Minden egyes esetben a sebészeti kezelésről szóló döntést a beteg egyéni jellemzőinek figyelembevételével hozzák meg.
A következő állapotok és betegségek a statikus stabilizáció ellenjavallatának minősülnek:
- III-IV. fokú gonartrózis jelenléte;
- a combizmok súlyos hipotrófiája;
- ízületi kontraktúra;
- a sérülés utáni időszak több mint 3 nap és kevesebb mint 3 hét;
- fertőző betegségek;
- csontritkulás;
- az alsó végtag ereinek trombózisa.
Az elülső poszttraumás instabilitás sebészeti kezelésének indikációinak és ellenjavallatainak meghatározása során néha dilemma merül fel. Egyrészt a krónikus instabilitás következményei (a combizmok hipotrófiája, deformáló artrózis) ellenjavallattá válnak a statikus stabilizáció elvégzésével szemben, és a csontblokkokkal történő transzplantációval végzett artroszkópos stabilizáció az ízületi porc terhelésének növekedéséhez vezet (ennek következtében a deformáló artrózis progressziójához). Másrészt a konzervatív módszerek nem biztosítanak elegendő stabilizáló hatást, ami szintén hozzájárul a deformáló artrózis kialakulásához.
Néha ajánlott a műtétet elhalasztani, amíg a térdízület mozgástartománya meg nem nő, ami 2-3 hétig is eltarthat. A műtét akut fázisban történő elhalasztása a műtét utáni térdízület mozgástartományának helyreállításával járó rehabilitációs intézkedések során fellépő szövődmények csökkenéséhez vezet.
Autograft kiválasztása és rögzítési módszer
Az elülső keresztszalag rekonstrukciójához leggyakrabban használt autograftok a térdkalácsín, a félmembrános ín és a grace ín, ritka esetekben pedig az Achilles- és a négyfejű combizom ín. A térdkalácsín középső harmada két csontblokkkal továbbra is a leggyakoribb autograft az elülső keresztszalag rekonstrukciójához sportolóknál. A négyfejű combizom ínát egy csontblokkkal vagy csontblokk nélkül egyre gyakrabban használják autograftként az elülső keresztszalag pótlására. A CITO-nál az elülső keresztszalag átültetéséhez leggyakrabban használt autograft a térdkalácsín középső harmada. Ez a graft két csontblokkot tartalmaz (a térdkalácsból és a sípcsont tuberosity-ból), hogy biztosítsa az elsődleges, megbízható merev rögzítést, ami megkönnyíti a korai terhelést.
A térdkalácsín autograftjának előnyei a következők.
- Normális esetben a térdkalácsszalag szélessége lehetővé teszi bármilyen szélességű és vastagságú autograft behelyezését. A graft jellemzően 8-10 mm széles, de ismételt rekonstrukció esetén a szükséges szélesség elérheti a 12 mm-t is.
- A térdkalácsszalag mindig rendelkezésre áll automateriálisként, és kisebb anatómiai eltérésekkel rendelkezik. Ez lehetővé teszi a technikailag egyszerű automateriális gyűjtést bármikor.
- A csontblokkok lehetővé teszik a graft szilárd rögzítését, például interferenciacsavarok segítségével, amelyeket a csontblokk és a csontalagút fala közé csavaroznak. Ez a módszer nagyon magas elsődleges rögzítést biztosít.
A semitendinosus és a grace izmok inaiból származó autograft alkalmazása egyes szerzők szerint 12%-kal növeli a sípcsont kóros kifelé rotációját. Az elülső keresztszalag rekonstrukciójának sikeressége jelentősen függ a transzplantátum biológiai átépülésétől.
A térdkalácsból és a sípcsont tuberosity-ból származó csontos szalagcsík eltávolítása miatt ez a terület fájdalmassá válik. Bár a csonthiány szivacsos csonttal zárható, lágy szövetekkel nem mindig lehetséges megfelelően lezárni, különösen akkor, ha az elsődleges sérülés hegképződést okozott az ín körül.
Mivel a csonttömb a sípcsont tuberosity-jából származik, amely fontos a térd megtámasztásában, egyes betegek (birkózók, művészek, lelkészek stb.) panaszkodhatnak fájdalomra a térdízület közvetlen terhelésekor, vagy a térd megtámasztásának képtelenségére. Vannak olyan megfigyelések, amikor a beteg a műtét után nem panaszkodik a térdízület instabilitására és a végtag elégtelen működésére, de e szövődmény miatt kénytelen abbahagyni vagy korlátozni szokásos szakmai tevékenységét. Ezért a jó eredmény nem csak a stabilitáson alapul.
A Központi Traumatológiai és Ortopédiai Intézet sport- és balett-traumatológiai klinikáján előnyben részesítik a térdkalács szalagból származó autograftok használatát két csontblokkkal és azok interferenciacsavarokkal történő rögzítését.
A térdízület elülső statikus stabilizálását a térdkalácsszalagból származó szabad autografttal végezzük a diagnosztikai artroszkópiát követően, a beavatkozás mértékének és típusainak meghatározása érdekében.
Az autograftot általában az ipsilaterális végtagból veszik, hogy megőrizzék az ellenoldali végtagot támasztékként. Először egy csontblokkot vesznek ki a sípcsont tuberosity-jából, majd a térdkalácsból. Az egyik csontblokknak elég nagynak kell lennie ahhoz, hogy rögzíthető legyen a combcsont alagútjában.
A csontblokk szétválásának valószínűségének és a donorhely károsodásának csökkentése érdekében trapéz alakú autograft csontfragmenseket gyűjtenek; egy ilyen csontblokkot könnyebb feldolgozni krimpelőfogóval, ami lekerekített formát ad a graftnak, miközben csökkenti a térdkalácstörés kockázatát.
Egy ilyen autograft könnyebben behelyezhető intraosseális alagutakba. Az autograftot először a sípcsont tuberosity-járól, majd a térdkalácsról vágják le.
Artroszkópos kompresszió segítségével a csontblokkok lekerekített formát kapnak.
Az autograft elkészítésével egyidejűleg meghatározzák a sípcsonti alagút optimális (izometrikus) helyzetét. Erre a célra egy speciális sztereoszkópos rendszert használnak (a sztereoszkópos rendszer szöge 5,5°). Az alagutat középre igazítják, az elülső keresztszalag megmaradt sípcsonti részére fókuszálva, és ha ez hiányzik, akkor az intercondylaris eminentia tuberculusai közötti területre vagy azok mögött 1-2 mm-re.
Átmérője az autotranszplantátum méretétől függően változik (1 mm-rel nagyobbnak kell lennie, mint a transzplantátum átmérője). Adott átmérőjű fúróval intraosseális alagutat alakítanak ki (szigorúan a küllő mentén, különben a csatorna kiszélesedik). Az ízületet alaposan átmossák a csontdarabok eltávolítása érdekében. Artroszkópos reszelővel simítják el a sípcsontcsatorna kijáratának szélét.
A következő lépésben fúróval meghatározzák a combcsont beilleszkedési pontját a jobb térdízület laterális combcsont-kondilusán (5-7 mm-re a hátsó szélétől) 11 óránál. Revíziós rekonstrukciók során általában a „régi” csatornát használják, kisebb változtatásokkal a helyzetében. Kanülált fúróval kifúrják a combcsatornát; a mélysége nem haladhatja meg a 3 cm-t. A csatorna fúrásának befejezése után a combcsatorna széleit artroszkópos reszelővel megmunkálják.
Bizonyos esetekben az interkondiláris bevágás plasztikai sebészetét végzik (gótikus ív, az interkondiláris bevágás rámpája).
Mielőtt az autograftot behelyeznénk a csontalagutakba, az ízületi üregből artroszkópos bilincs segítségével eltávolítjuk az összes csont-porcos fragmentumot, és alaposan átmossuk az ízületet.
A varrott graftot az intraosseális alagutakba helyezik, és egy interferenciacsavarral rögzítik a combalagútban.
A transzplantáció combcsontjának rögzítése után az ízületet antiszeptikumokkal mossuk, hogy megakadályozzuk a gennyes szövődményeket.
Ezután a műtött alsó végtagot teljesen kinyújtják és rögzítik a sípcsontcsatornában, szükségszerűen a térdízület teljes kinyújtásával. A meneteket a csatorna tengelye mentén húzzák, az artroszkópot behelyezik az alsó sípcsontkapuba, a csavarral történő rögzítés pontját és irányát kötőtűvel határozzák meg (ha a csontszövet ezen a területen kemény, kardot helyeznek be). A csavar becsavarásakor a csontblokk elmozdulását a menetek helyzete és feszessége alapján figyelik, hogy ne tolódjon ki a csatornából az ízületi üregbe. A következő lépésben artroszkóp segítségével vizualizálják, hogy a csontblokk a csavar meghúzásakor a csatorna tengelye mentén történő elmozdulása miatt kinyúlik-e az ízületbe (ezért jobb önfeszítő csavart használni), majd artroszkóp segítségével felmérik a csontblokk tapadásának mértékét a csontalagút falához, majd a csavart teljesen meghúzzák.
Ha a csontblokkokkal ellátott autograft kezdeti hossza meghaladja a 10 cm-t, nagy a valószínűsége annak, hogy a csontblokk kiáll a sípcsontcsatornából.
A patellofemorális ízületben a posztoperatív időszakban fellépő fájdalom elkerülése érdekében a csontblokk kiálló részét a rögzítés után leharapják.
A lágyrészekkel való lezárás előtt az éles, kiálló csontszéleket és sarkokat reszelővel lesimítják, majd a lágyrészeket összevarrják.
Ezután gondosan vizsgálja meg a sípcsontcsavar területét vérzés szempontjából; szükség esetén végezzen alapos vérzéscsillapítást koagulációval.
A két vetületben készült kontroll röntgenfelvételeket közvetlenül a műtőben készítik.
A sebeket rétegekben szorosan varrják össze; nem ajánlott a vízelvezetés beépítése, mivel az fertőzés belépési pontjává válik; szükség esetén (effúzió megjelenése az ízületben) másnap ízületi punkciót végeznek.
A műtött végtagra 0-180°-os zárral ellátott posztoperatív fűzőt helyeznek.
A műtét után hideg rendszert alkalmaznak az ízületen, ami jelentősen csökkenti az olyan szövődmények számát, mint a paraartikuláris ödéma és az ízületi folyadékgyülem.
Oroszországban elsőként a Központi Traumatológiai és Ortopédiai Intézet egy univerzálisabb módszert kezdett alkalmazni az autograftok rögzítésére Rigidfix polilaktid csapokkal és a legújabb generációs Mi-La-Gro interferenciacsavarral csontblokkos graftokhoz. A módszer univerzalitása abban rejlik, hogy mind lágyrész graftoknál, mind csontblokkos graftoknál alkalmazható. A módszer előnyei a csontblokkos autograft lágyrész részének sérülésének kockázatának hiánya a rögzítés során, a merev rögzítés, valamint a rögzítőcsapok eltávolításával járó problémák hiánya a felszívódásuk miatt. Az elsődleges rögzítés merevségét és a graft csontblokkjainak szoros illeszkedését a csapok duzzanata és az ebből eredő összenyomódás biztosítja.

