A cikk orvosi szakértője
Új kiadványok
Méh hypoplasia
Utolsó ellenőrzés: 04.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
A "méhhypoplasia" kifejezést az orvosok olyan esetekben használják, amikor a szerv fejletlen: a méh teste mérete a normális életkorhoz és fiziológiai normákhoz képest csökken. Az ilyen rendellenesség lehet veleszületett vagy szerzett, számos kóros okkal összefüggésben. A méhhypoplasiát nem mindig kísérik nyilvánvaló jelek. Sok esetben a patológiát ultrahangdiagnosztika során észlelik - szinte véletlenül. A hypoplasia egyes formái komoly akadályokat gördítenek a terhesség elé.
A méh hipoplaziája: mi ez közérthetően?
Görögül fordítva a „hypoplasia” szó szerint „elégtelen képződést”, „elégtelen fejlődést” jelent. Vagyis a méhhypoplasia olyan állapot, amelyben ez a szerv nem fejlődött ki megfelelően, nem teljesen. Ilyen diagnózist akkor állítanak fel, amikor egy nő eléri a reproduktív kort, amikor egyértelművé válik, hogy a méh mérete nem felel meg a fogantatáshoz és a gyermek kihordásához szükséges minimális megfelelő méretnek. A hypoplasia számos formája esetén azonban továbbra is lehetséges teherbe esni és szülni. A lényeg az, hogy találjunk egy jó orvost, részt vegyünk egy vizsgálaton, és kövessük a szakember ajánlásait. [ 1 ]
Ezért a méhhypoplasia diagnózisának fő jellemzője a csökkent mérete, ami bonyolíthatja a terhesség kezdetét, vagy akár lehetetlenné teheti a fogamzást és a terhességet.
A méh hipopláziájáról akkor beszélünk, ha a reproduktív szervek érési folyamatának befejeződése után mérete "nem éri el" a normál értékeket, és más szerkezeti rendellenességeket is észlelnek. A patológia gyakran együtt jár a petefészek infantilizmusával, a külső nemi szervek vagy a méhnyálkahártya hipopláziájával.
Az endometrium hipoplázia a funkcionális méhréteg fejletlensége, amely létfontosságú szerepet játszik a terhesség kialakulásának mechanizmusában. Ha ez a réteg az ovuláció szakaszában kevesebb, mint 0,8 cm vastag, a megtermékenyített petesejt nem lesz képes a méhhez tapadni. Ilyen helyzetekben ritkán történik meg a beágyazódási folyamat, de endometrium hipoplázia esetén a terhesség nehézkes, állandó a hirtelen vetélés vagy a méhlepényi elégtelenség miatti méhen belüli magzati halál kockázata.
Az endometriális réteg magában foglalja az alapréteget, amely új sejteket képez, valamint a funkcionális réteget, amely hám- és mirigyszerkezetekből áll. A funkcionális réteg a havi ciklikus vérzés minden egyes kezdetével kilökődik. A ciklus során az endometrium a szükséges funkcionális aktivitástól függően változik. A normális fogamzás lehetősége a vastagságától és az úgynevezett érettségi foktól függ. [ 2 ]
Az endometrium hipopláziájának diagnózisát akkor állítják fel, ha a menstruációs ciklus első fázisában a réteg vastagsága kevesebb, mint 0,6 cm, a második fázisban pedig kevesebb, mint 0,8 cm. Ilyen körülmények között a megtermékenyített petesejt túl közel van a legkisebb spirális artériákhoz, ami magas oxigénkoncentrációba hozza. Ez negatívan befolyásolja életképességét. Ahogyan azt a tudományos kísérletek mutatják, az embrionális fejlődés kényelmesebben zajlik csökkent oxigénkoncentráció esetén, ami akkor következik be, amikor az endometrium réteg vastagsága 8-12 milliméter.
Járványtan
A nők belső nemi szerveinek helytelen fejlődése és alulfejlettsége az összes ismert születési rendellenesség mintegy 4%-át teszi ki. A fogamzóképes korú betegek 3,2%-ánál fordulnak elő.
Általánosságban elmondható, hogy az urogenitális rendszer fejlődési rendellenességei a negyedik helyet foglalják el az összes veleszületett rendellenesség listáján az emberekben.
A statisztikák szerint a 2-es vagy 3-as fokú méhalvadásban szenvedő nőknek minden esélyük megvan a fogamzásra és az egészséges baba világra hozatalára: ezt elősegíti az orvos által előírt hozzáértő kezelés. Az első fokú patológiával a fogamzás esélyei jelentősen csökkennek, azonban feltéve, hogy a petefészkek normálisan működnek és teljes értékű petesejtek termelődtek, az in vitro megtermékenyítés a béranyasági szolgáltatás igénybevételével végezhető.
A méh hipoplaziája gyakran a policisztás petefészek betegség hátterében fordul elő. A hipoplazia leggyakoribb szövődményei a meddőség és a méhen kívüli terhesség.
Okoz méh hypoplasia
A méhhypoplasia számos ismert oka van. A leggyakrabban említettek azonban a következők:
- a magzat méhen belüli fejlődésének károsodása (a patológia még a lány születése előtt kialakul);
- gyermekkorban vagy serdülőkorban bekövetkezett hormonális egyensúlyhiány, pajzsmirigybetegség;
- genetikai hajlam (hasonló problémákat diagnosztizáltak más női rokonoknál is).
A méh hipopláziás folyamatai a korai gyermekkorban bekövetkezett súlyos stresszes helyzetek következtében alakulhatnak ki. Gyakran a „bűnösök” a hosszú távú fertőző és gyulladásos betegségek, a rossz táplálkozás, a túlzott fizikai aktivitás stb. [ 3 ]
A női testben a méh a méhen belüli fejlődés szakaszában kezd kialakulni, ami körülbelül a terhesség ötödik hetében következik be. A terhesség fiziológiai befejezése előtt ennek a szervnek teljesen ki kell alakulnia, bár mérete még kicsi. Tíz éves korig a méh növekedése lassú és fokozatos. Ezenkívül három éves korig a szerv a hasüregben van, majd lejjebb ereszkedik - a medenceüregbe. Tíz éves kor után és tizennégy éves korig a méh növekedése jelentősen aktiválódik: a pubertás szakaszában visszanyeri normális térfogatát:
- a méh körülbelül 48 mm hosszú, 33 mm vastag, 41 mm széles;
- nyakhossz körülbelül 26 mm;
- A méh és a méhnyak teljes hossza körülbelül 75 mm.
Ha rendellenes fejlődés vagy méhhypoplasia fordul elő, az leggyakrabban a következő okokkal jár:
- Valami megzavarta a szerv normális fejlődését a kialakulásának szakaszában. Talán méhen belüli mérgezés volt, vagy gén- vagy kromoszómaszintű kudarc, ami a reproduktív szerv növekedésének leállásához vezetett.
- A méh normálisan fejlődött, de a gyermek testében működési zavar lépett fel, ami az endokrin rendszer (hormonális háttér) működését befolyásolta.
A kudarc a következő esetekben történhetett volna:
- súlyos vírusfertőzés hátterében (például az influenzavírus gyakran az endokrin rendszer fő szerveit, például az agyalapi mirigyet és a hipotalamuszt támadja meg);
- a légzőrendszer gyakori fertőző betegségei után, beleértve az akut légúti vírusfertőzéseket, mandulagyulladást;
- állandó vagy súlyos mérgezés esetén, beleértve a nikotin-, alkohol- és kábítószer-mérgezést;
- állandó stressz, vagy hosszan tartó és mély stressz következtében, amely negatívan befolyásolja a hipotalamuszt;
- mentális vagy fizikai túlterhelés esetén, ami szintén erős stresszt jelent a test számára;
- a szervezetben lévő vitaminok hiánya következtében (súlyos hipovitaminózisra gondolunk);
- az agyalapi mirigyben vagy a hipotalamuszban zajló tumorfolyamatok hátterében;
- vírusfertőzés, különösen kanyaró, mumpsz, rubeola okozta reproduktív szervek károsodása esetén;
- rossz táplálkozás, rendszeres alultápláltság, a lány étrendjének kényszerített és szándékos korlátozása;
- korai sebészeti beavatkozások a petefészkeken.
Kockázati tényezők
A méhhypoplasiában szenvedő gyermekek (lányok) születésének kockázati csoportjába tartoznak azok a nők, akik rossz szokásokkal (alkoholizmus, dohányzás) rendelkeznek, drogfüggőségben szenvednek, rendszeresen foglalkozási ártalmakkal szembesülnek, vagy a terhesség korai szakaszában vírusfertőzéseken vagy mérgezéseken estek át. Az örökletes tényező szerepe, a valószínűsíthető biológiai sejtes inferioritás (azaz a nemi szervek szerkezete), a kémiai, fizikai és biológiai hatások káros hatásai szintén vitathatatlannak tekinthetők. [ 4 ]
A méh hypoplasia veleszületett típusa a szexuális infantilizmus vagy egy teljes patológia jele, amely a terhesség alatti embriókárosodás következtében alakul ki, vagy genetikai okok miatt. Gyakran a kiváltó mechanizmus a hipotalamusz szabályozórendszerének megsértése, vagy a petefészek-elégtelenség a túlzott agyalapi mirigy-működés hátterében. Az ilyen szabályozási zavarok gyermekkorban és serdülőkorban figyelhetők meg. Ezek a következő tényezőkkel járnak:
- hipovitaminózis;
- különféle mérgezések (beleértve az alkoholt és a kábítószereket);
- idegrendszeri rendellenességek;
- túlzott mentális és fizikai (sport) stressz, amely nem megfelelő a nemnek és az életkornak);
- étvágytalanság;
- gyakori fertőző folyamatok a szervezetben (mandulagyulladás, vírusfertőzés, influenza).
Ezek a tényezők közvetlenül befolyásolják a kezdetben normálisan kialakuló méhszerv fejlődésének gátlását.
Pathogenezis
A méhen belüli méhfejlődés a párosított Müller-csatornák középső szakaszának összeolvadásából következik be. Ezeknek a csatornáknak a kialakulása már a terhesség első négy hetében megfigyelhető, és a terhesség második hónapjában egyesülnek. Az alsó csatornaszakasz összeolvadásának területén alakul ki a hüvely, a felső szegmensek pedig továbbra is összekapcsolódva maradnak: ezt követően ezekből alakulnak ki a petevezetékek. A fúzió és a képződés folyamatának bármilyen zavara a reproduktív szerv fejlődésének különböző rendellenességeihez vezethet, beleértve a részleges vagy teljes megkettőződést is. Az egyik csatorna elégtelen fejlődése esetén méhaszimmetria alakul ki. A méh hipopláziája a fejlődő endokrin és reproduktív rendszerek kölcsönös szabályozásának zavara miatt jelentkezik a magzatban. [ 5 ]
Ezenkívül a hipoplázia külső kedvezőtlen tényezők hatására is előfordulhat, amelyek közvetlenül vagy közvetve befolyásolják a magzatot a terhesség különböző szakaszaiban. Ebben az esetben a veleszületett rendellenesség kifejeződésének mértéke az expozíció időtartamától és a terhességi időszaktól függ.
A főbb káros hatások a következők:
- mikrobiális és vírusos fertőzések;
- szomatikus patológiák;
- az endokrin rendszer diszfunkciója;
- genetikai hajlam;
- bizonyos gyógyszerek szedése, amelyek terhesség alatt tilosak;
- foglalkozási ártalmak;
- kábítószerek;
- alkohol, dohányzás;
- mély vagy hosszan tartó stresszes helyzetek, pszicho-emocionális feszültség;
- hosszan tartó böjtölés, rossz és monoton étrend;
- kedvezőtlen ökológia.
Tünetek méh hypoplasia
A méh hipopláziája ritkán jelentkezik tünetekkel, így a betegek gyakran nem is gyanítják, hogy ilyen eltérésük van. A probléma klinikailag nem jelentkezik, ha a szerv kissé csökkent, vagy az ilyen csökkenés fiziológiának, azaz a nő egyéni jellemzőinek köszönhető. Így a kis méh jellemző a miniatűr, alacsony és vékony lányokra, ami számukra a norma. [ 6 ]
A méh patológiás hipoplaziáját a következő tünetek kísérhetik:
- súlyos fájdalom az alsó hasban, ami a menstruációs vérzés kezdetével jelentkezik;
- rendszeres, súlyos, elhúzódó fejfájás, kísérő hányinger, a jólét jelentős romlása a menstruációs ciklus kezdetén;
- alsúly, kis mellek;
- a menstruáció késői kezdete (15-16 év után);
- a havi ciklus szabálytalansága;
- rosszul kifejezett másodlagos szexuális jellemzők.
Már a kezdeti vizsgálat során is észlelhető némi fizikai fejlődésbeli hiányosság. A méhhypoplasiában szenvedő nők gyakran vékonyak, alacsonyak, jelentéktelen szemérem- és hónaljszőrzettel, keskeny medencével és kis méretű emlőmirigyekkel rendelkeznek. A nőgyógyászati vizsgálat során egyéb tünetek is megfigyelhetők:
- nem elég fejlett szeméremajkak, fedetlen csikló;
- kis petefészkek;
- rövidült és szűkült hüvely;
- kanyargós petevezetékek;
- a méhnyak rendellenes konfigurációja;
- a méh szervének elégtelen mérete és helytelen konfigurációja.
Mindezek a jelek azonban a vizsgálat során kiderülnek, mivel a nők leggyakrabban a teherbe esés képtelensége, gyakori vetélések, orgazmus hiánya, gyenge szexuális vágy, krónikus visszatérő endometritisz, endocervicitis stb. miatt fordulnak orvoshoz.
A méh hipoplaziája már serdülőkorban felismerhető a következő gyanús jelek alapján:
- a menstruáció késleltetett megjelenése (legkorábban 15 évvel, néha később);
- a menstruációs ciklus szabálytalansága, időszakos amenorrhoea;
- súlyos fájdalom szindróma, amelyet minden új menstruációs ciklus során megfigyelnek;
- túl erős vagy túl gyenge menstruációs vérzés;
- a csecsemőkori típusú gyenge fizikai fejlődés (soványság, alacsony termet, keskeny medence, rosszul formált mellek);
- a másodlagos nemi jellemzők gyenge kifejeződése.
Az idősebb nők gyakran tapasztalják a következőket:
- meddőség;
- spontán abortuszok;
- a nemi szervek gyakori gyulladása;
- gyenge libidó;
- gyenge vagy hiányzó orgazmus.
Természetesen ezeknek a rendellenességeknek az oka nem mindig a méh alulfejlettsége. Azonban ezek a jelek azok, amelyek leggyakrabban arra engednek következtetni, hogy probléma merül fel, és orvosi segítséget kell kérni. [ 7 ]
A méh és a multifollikuláris petefészkek hipoplaziája
A multifollikuláris petefészek egy olyan kóros állapot, amelyben nagyszámú tüsző (több mint 8) érik egyszerre a petefészkekben. Normális esetben a tüszők száma petefészkenként 4 és 7 között van.
A rendellenesség leggyakrabban serdülőkorban kezdődik, de később is kialakulhat. A patológia gyakran krónikus endokrin rendellenességekkel vagy fertőző és gyulladásos betegségekkel, valamint súlyos stresszel jár. Egyes betegeknél a méhhypoplasiát a multifollikuláris petefészkekkel egyidejűleg diagnosztizálják.
Ez a patológia-kombináció a rendszeres menstruáció hiányában, fájdalmas menstruációban nyilvánul meg. A hormonális egyensúlyhiányhoz tipikus külső tünetek is társulnak: a nőknél általában pattanások, a testsúly instabilitása (általában túlsúly, különösen a hason), a bőrön akantózishoz hasonló foltok megjelenése, hajhullás. Ezenkívül a méhhypoplasia hátterében álló multifollikuláris petefészkekkel rendelkező betegek gyakran panaszkodnak mentális problémákra, sokan közülük apátiával, depressziós zavarokkal és csökkent társasági aktivitással küzdenek. [ 8 ]
Az ilyen kombinált patológia kezelése összetett, egyéni és hosszú távú, kötelező hormonterápiával.
A méh hypoplasiája és a colpitis
A méh hipopláziája gyakran együtt jár különféle gyulladásos patológiákkal - például vastagbélgyulladással vagy hüvelygyulladással. Ez a betegség a hüvelyi nyálkahártya gyulladása, fertőző és nem fertőző eredetű lehet. Bármely életkorban előfordulhat, még újszülött korban is.
A colpitis jellegzetes tünetei a következők:
- különféle típusú hüvelyi folyás (folyékony, sűrű, sajtos, habos stb.);
- a szeméremtest duzzanata és vörössége;
- kellemetlen érzések viszketés és égés formájában a nemi szervek területén;
- kellemetlen szagú váladék;
- az idegrendszer rendellenességei, amelyek főként kellemetlen érzéssel, fájdalommal, állandó viszketéssel (alvászavarok, ingerlékenység, szorongás) járnak;
- fájdalom a medencei régióban és a külső nemi szervekben, fájdalom a hüvelyben közösülés közben;
- néha, de nem mindig – a testhőmérséklet emelkedése;
- gyakori vizelés, fájdalom vizelés közben és után.
A vastagbélgyulladás általában jól reagál a kezelésre, azonban a méhhypoplasia hátterében a betegség krónikussá és kiújulóvá válik. [ 9 ]
Lehetséges teherbe esni méhhypoplasiával?
A méh hipopláziája mindig akadályt gördít a terhesség elé, függetlenül a rendellenesség mértékétől. A redukált szerv gyakran hiányosan fejlett petefészkekkel rendelkezik, ami különösen kedvezőtlen. Azonban még méhhypoplasia esetén is előfordulhat, hogy a nők teherbe esnek és egészséges babákat hoznak világra. Ennek valószínűségét a patológia mértéke határozza meg.
- A legsúlyosabbnak az első fokú hipopláziát tekintik: az ilyen diagnózisú betegeknél a méh valóban miniatűr - körülbelül három centiméter. Az ilyen szervet "embrionális" vagy "méhen belüli" néven is nevezik, mivel fejlődése a méhen belüli fejlődés szakaszában megáll. Az ilyen mértékű patológia korrekciója lehetetlennek tekinthető, mivel a nőnek még havi ciklusa sincs. A terhesség kezdete leggyakrabban csak béranyaság segítségével lehetséges - feltéve, hogy a petefészkek normálisan működnek.
- II. fokú méhhypoplasia esetén infantilis vagy „gyermeki” méhről beszélünk: mérete körülbelül 3-5 cm, a petefészkek magasan helyezkednek el, a petevezetékek hosszúak és szabálytalan alakúak. Általában a szerv 1:3 méretarányban kapcsolódik a méhnyakhoz. A nők menstruációja későn jelentkezik (15 év után), fájdalmas és rendszertelen. Az ilyen betegek megfelelő és hosszú távú kezelésével a terhesség elérhető. Meglehetősen nehéz gyermeket kihordani, de lehetséges: a terhesség teljes időtartama alatt fennáll a spontán vetélés veszélye, ezért a nőt folyamatosan ellenőrizni kell.
- A harmadfokú méhhypoplasiát a szerv mérete 5-7 cm, a méh és a méhnyak aránya 3:1. A patológiát hormonális szerekkel kezelik, a terhesség beállta meglehetősen valószínű. Számos olyan eset is ismert, amikor a beteg saját kezűleg esett teherbe harmadfokú méhhypoplasiával: a szakemberek a méh és a petefészkek normális működésének helyreállításának lehetőségét jelzik a szexuális aktivitás megkezdésével.
Szakaszai
A szakértők a méh hypoplasia három fokáról beszélnek, amelyek meghatározzák a patológia főbb jellemzőit.
- A reprodukciós képesség szempontjából a legkedvezőtlenebbnek az embrionális (magzati) méhet, más néven az első fokú méhhypoplasiát tekintik: külső méretei kisebbek, mint 30 mm, gyakorlatilag nincs méhüreg. Ez annak köszönhető, hogy az ilyen méh kialakulása a méhen belüli fejlődés szakaszában fejeződik be.
- A másodfokú méhhypoplasia az úgynevezett „gyermeki” méh, amely akár 50 mm-es is lehet. Normális esetben egy kilenc-tíz éves lánynál ilyen méretű szerveknek kell lenniük. Ebben az esetben a méhnek van ürege, bár viszonylag kicsi. [ 10 ]
- A 3. fokú méh hipopláziáját „tinédzser” méhnek nevezik: akár 70 mm hosszú is lehet – általában ez a szerv mérete egy 14-15 éves tinédzsernél. Ha figyelembe vesszük, hogy a normális méhhossz 70 mm-nek vagy annál nagyobbnak tekinthető, akkor a patológia harmadik foka a legkedvezőbbnek tekinthető a nő reproduktív funkciójának megvalósítása szempontjából.
Mérsékelt méhhypoplasia
A mérsékelt méhhypoplasiát általában a betegség harmadik fokaként definiálják, és nincs jelentős eltérése a standard méretértékektől. A megkülönböztető jelző a méh testének és a nyakának aránya, ami 3:1. A szerv hossza általában 7 cm-nek felel meg. Sok esetben a patológia ezen foka a szexuális aktivitás kezdetével önállóan korrigálódik.
A mérsékelt hipoplázia általában nem kapcsolódik veleszületett rendellenességekhez. Ilyen rendellenesség jelentkezhet hormonális zavarok hátterében, amelyek túlzott fizikai és mentális túlterhelés, stressz, hosszan tartó éhezés vagy alultápláltság, helytelen étkezési szokások következtében alakultak ki. További lehetséges okok lehetnek a vírusfertőzés, a meglévő krónikus mandulagyulladás, a mérgezés és a mámor (kábítószer, alkohol, nikotin). Ezen tényezők hatására a méh fejlődése lelassul, függetlenül attól, hogy a szerv mérete megfelelt-e az újszülött és a gyermekkor normáinak.
Komplikációk és következmények
A méh alulmérete (hypoplasia) elsősorban a meddőséggel jár. Ha a szerv mérete nem haladja meg a 30 mm-t, a terhesség szinte lehetetlenné válik. És ha a fogantatás megtörténik, akkor jelentős a méhen kívüli terhesség kialakulásának kockázata. A helyzet az, hogy a méh alulmérete gyakran a petevezeték-rendszer fejletlenségével párosul: a csövek elvékonyodnak és kórosan kanyargósak.
Mivel a patológia egyik leggyakoribb oka a hormonális hiány, az urogenitális traktus természetes védelme is megszakad. Ez a belső nemi szervek fertőző és gyulladásos folyamatainak kialakulásához vezet: a méhhypoplasiában szenvedő nőknél gyakran endometritisz, endocervicitis, adnexitis stb. alakul ki.
A súlyos hipoplázia hozzájárul a jóindulatú és rosszindulatú daganatos folyamatok kialakulásához a reproduktív rendszerben. A szövődmények elkerülése érdekében a méhhypopláziában szenvedő nőt nőgyógyásznak kell ellenőriznie. [ 11 ]
Diagnostics méh hypoplasia
A diagnosztikai eljárások a beteg kikérdezésével és vizsgálatával kezdődnek. A méh hypoplasiája gyanúsítható, ha a nemi infantilizmus jelei mutatkoznak:
- ritka szőrnövekedés a szeméremtesten és a hónaljban;
- a külső nemi szervek elégtelen fejlődése;
- szűkült hüvely.
A méhnyak szabálytalan kúpos alakú, a szerv teste lapított és fejletlen. [ 12 ]
Ambulánsan elvégzendő vizsgálatok:
- általános vér- és vizeletvizsgálat;
- koagulogram (protrombin idő, fibrinogén, aktivált parciális tromboplasztin idő, nemzetközi normalizált arány);
- biokémiai vérvizsgálat (karbamid- és kreatininszint, teljes fehérje, dextróz, teljes bilirubin, alanin-aminotranszferáz, aszpartát-aminotranszferáz);
- Wasserman-reakció a vérszérumban;
- HIV p24 antigén meghatározása ELISA módszerrel;
- a hepatitis C vírus HbeAg-jének meghatározása ELISA módszerrel;
- hepatitis C vírusok elleni összes antitestszint felmérése ELISA módszerrel;
- nőgyógyászati kenet.
Az instrumentális diagnosztika a következő típusú eljárásokat foglalja magában:
- a medencei szervek ultrahangvizsgálata;
- elektrokardiográfia;
- kariotípus citológia a kromoszómális fejlődési rendellenességek kizárására vagy megerősítésére;
- a medencei szervek mágneses rezonancia képalkotása;
- kolposzkópia;
- hiszteroszkópia;
- hiszterosalpingográfia.
Az ultrahang, a röntgenvizsgálat és a hiszteroszalpingográfia elégtelen szervméretet, a petevezetékek helytelen konfigurációját (kanyargósságát), kis petefészkeket mutat. Feltétlenül ellenőrizni kell a nemi hormonok (follikulusstimuláló hormon, progeszteron, ösztradiol, prolaktin, luteinizáló hormon, tesztoszteron) és a pajzsmirigyhormonok (pajzsmirigystimuláló hormon, T4) szintjét. Sok betegnél méhszondázást, csontkor meghatározását, a törökmese röntgenfelvételét és az agy mágneses rezonancia képalkotását végzik. [ 13 ]
Ezenkívül terapeutával való konzultációra van szükség, ha extragenitális patológiák vannak jelen, valamint endokrinológussal, urológussal, sebészrel való konzultációra, ha más kapcsolódó szervek és rendszerek rendellenességei vannak.
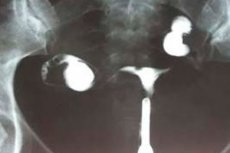
A méhhypoplasia ultrahangvizsgálata az egyik leginformatívabb diagnosztikai vizsgálatnak számít. Az eljárást hüvelyi és transzabdominális érzékelővel, hosszanti és transzverzális szkenneléssel végzik. [ 14 ]
- A transzabdominális nőgyógyászati ultrahangvizsgálat előtt a pácienst fel kell készíteni: egy órával a beavatkozás előtt legalább 1 liter szénsavmentes vizet kell innia, és a vizsgálat végéig nem szabad vizelnie.
- A transzvaginális ultrahang nem igényel különleges előkészítést, és jobb, ha a beavatkozás előtt kiürítjük a hólyagot.
Az ultrahang diagnosztika eredményeit csak orvos tudja értelmezni.
A méh hypoplasia visszhangjelei a következők:
- a szervhossz-paraméterek nem felelnek meg az életkornak és a fiziológiai normának;
- a méhnyak mérete nagy a méh testéhez képest;
- a szerv kifejezett előrehajlása megfigyelhető;
- A petevezetékek vékonyak, tekervényesek és megnyúltak.
A méh teste normális esetben enyhén előre dől, amit olyan kifejezésekkel jelölnek, mint az „anteversio” és az „anteflexio”. A méh méreteit transzverzális, longitudinális és anteroposterior mutatók alapján határozzák meg:
- a hosszanti mutató a szerv hosszát jellemzi, és általában 45-50 mm között van (egy szülő nőnél 70 mm-re is emelkedhet) + a méhnyak hosszának 40-50 mm-nek kell lennie;
- a keresztirányú jelző a szerv szélességét jellemzi, és általában 35-50 mm között van (egy szülő nőnél 60 mm-re is emelkedhet);
- Az elülső-hátsó index a méh vastagságát jelzi, és általában 30 és 45 mm között van.
A méhnyálkahártya vastagsága a ciklus során változik. A menstruáció 5-7. napján a vastagsága 6-9 mm. [ 15 ]
Gyakran csak az ultrahang elegendő a méh hipoplazia diagnosztizálásához. További vizsgálatokat végeznek a diagnózis tisztázása és a patológia okainak megtalálása érdekében, ami a további helyes és hatékony kezeléshez szükséges.
Megkülönböztető diagnózis
A patológia típusa |
A havi ciklus minősége |
Ultrahangjelek |
Nőgyógyászati vizsgálat |
A szexuális fejlődés anomáliái |
A pubertás alatt nincs menstruációs funkció |
Anomáliák jeleit észlelik: a méhnyak és a méh teste hiányzik, kezdetleges kürt vagy méhen belüli sövény, vagy kétszarvú méh található. |
A reproduktív szervek rendellenes fejlődésének jeleit észlelik |
Adenomyosis |
A havi ciklus zavart okoz, a menstruációs vérzés kevés vagy erős, barna hüvelyi folyás jelentkezik, a menstruáció fájdalmas. |
A méh anteroposterior mérete megnő, a myometrium nagy echogenitású területei, kisebb, kerek, visszhangtalan képződmények (3-5 mm) jelennek meg. |
A méh mérsékelten fájdalmas, csomók (endometriómák) vannak rajta, és megnagyobbodott. |
Dysmenorrhoea |
A havi ciklus jelen van, de a betegek súlyos fájdalomra panaszkodnak. |
A tipikus visszhangjelek hiányoznak. |
A nőgyógyászati vizsgálat során nem észlelnek kóros elváltozásokat. |
A medencei szervek gyulladásos betegségei |
Szabálytalan, elhúzódó méhvérzés |
Szabálytalan méhméret és endometrium vastagság, magas fokú vaszkularizáció, folyadék a medencében, megvastagodott petevezetékek, a miometrium zónák echogenitásának egyenetlen csökkenése |
A méh fájdalma és lágysága, tubo-petefészek képződmények jelenléte, mérgezési tünetek |
Ki kapcsolódni?
Kezelés méh hypoplasia
A méh hypoplasia kezelését a patológia mértékének figyelembevételével írják fel, és a következő célokat követi:
- a rendellenesség megszüntetése, a szervparaméterek korrekciója;
- a menstruációs ciklus, a szexuális és reproduktív funkciók helyreállítása;
- az életminőség optimalizálása.
A méhhypoplasia terápiájának alapja a helyettesítő vagy stimuláló hormonális gyógyszerek alkalmazása. A helyesen kiválasztott kezelés lehetővé teszi a szerv méretének növekedését, amely elegendő a normális fiziológiai funkcióinak fenntartásához.
Ezenkívül fizioterápiás kezelést alkalmaznak magnetoterápiás, lézerterápiás, diatermikus, induktoterm, UHF eljárások, balneoterápia, ozokerit és paraffin alkalmazása formájában. A fizioterápia alapvető célja a méh területén a vérkeringés javítása.
Kiváló hatást érhetünk el az endonazális galvanizációs eljárással: ez a módszer a hipotalamusz-hipofízis zóna stimulálását foglalja magában, ami hormonális anyagok, nevezetesen a luteinizáló hormon és a tüszőstimuláló hormon fokozott termeléséhez vezet. [ 16 ]
A gyógyulás támogatása és felgyorsítása érdekében a méhhypoplasiában szenvedő betegeknek vitaminterápiát, testmozgásterápiát, manuális terápiát nőgyógyászati masszázzsal és gyógyfürdői kezelést ajánlanak.
Az A-, B-, D-vitamint, tokoferolt, aszkorbinsavat és folsavat tartalmazó vitamin-komplex készítményeket használják. Az E-vitamin antioxidáns hatású, stabilizálja a havi ciklust, optimalizálja a reproduktív funkciókat. A C-vitamin erősíti az érhálózatot, javítja a véráramlást.
A reproduktív funkciók javítása érdekében a nő étrendjét felül kell vizsgálni. Az orvos mindenképpen lemondja a szigorú diétákat és a böjtöt, javasolja a teljes értékű étrend betartását, több rost, zöldség és gyümölcs, növényi olajok, gabonafélék fogyasztását. Különösen ajánlottak az olyan termékek, mint a spenót, a brokkoli és a kelbimbó, a paradicsom, a szezám- és lenmagolaj, valamint a tenger gyümölcsei.
Gyógyszerek
A gyógyszeres terápia általában összetett, beleértve a különböző hatásmechanizmusú gyógyszerek alkalmazását.
- Hormonális szerek:
- folyamatos ösztrogének szedése a pubertás alatt;
- ösztrogének a havi ciklus első fázisában, gesztagének a másodikban.
Elégtelen általános szomatikus fejlődés esetén pajzsmirigyhormonokat (nátrium-levotiroxin 100-150 mcg naponta), anabolikus szteroid gyógyszereket (metandrosztenolon 5 mg naponta 1-2 alkalommal, a rendellenesség típusától függően) alkalmaznak. [ 17 ]
- Az antibiotikumokat gyakori fertőző folyamatok esetén írják fel:
- szulbaktám/ampicillin (intravénásan 1,5 g);
- klavulanát/ampicillin (intravénás 1,2 g);
- cefazolin (intravénásan 2 g);
- cefuroxim (intravénásan 1,5 g);
- vankomicin (béta-laktám antibiotikumokra való allergia esetén) 7,5 mg/ttkg 6 óránként vagy 15 mg/ttkg 12 óránként, 7-10 napig;
- 200 mg ciprofloxacin intravénásan, naponta kétszer egy héten keresztül;
- makrolid antibiotikum azitromicin 500 mg naponta egyszer intravénásan 3-5 napig.
A hosszú távú hormonterápia gyakran nemkívánatos mellékhatásokkal jár, amelyekről minden betegnek tudnia kell:
- fájdalom, az emlőmirigyek megnagyobbodása;
- fokozott étvágy, néha hányinger;
- száraz nyálkahártyák;
- fáradtságérzet, gyengeség;
- trombózis, tromboembólia.
Fontos megérteni, hogy a mellékhatások nem minden betegnél jelentkeznek, és súlyosságuk sem azonos. Ugyanakkor hormonterápia nélkül gyakran lehetetlen korrigálni a méh állapotát és megszabadulni a hipoplaziától, mivel a szerv növekedése és fejlődése közvetlenül függ a szervezetben termelődő hormonoktól.
Hormonális gyógyszerekkel történő kezelés
A méhhypoplasia hormonális gyógyszerei szinte mindig a kezelés fő láncszemévé válnak. Segítenek a hormonális háttér egyensúlyban tartásában, ami segít helyreállítani a méh fejlődését.
Leggyakrabban a választott gyógyszerek a következő hormonális szerek:
- A Femoston egy ösztradiol és didrogeszteron tartalmú gyógyszer, amely aktiválja az egész reproduktív rendszer fejlődését, beleértve a petevezetékeket is. A kezelés hosszú távú, szünetekkel: a rendszert a kezelőorvos állítja össze, figyelembe véve a beteg egyéni jellemzőit és a szervezet kezelésre adott reakcióját.
- A Duphastont nagyon gyakran írják fel méhhypoplasia esetén. Ez a hormonális szer a progeszteron mesterséges analógja, ami különösen fontos az endometrium hypoplasiája esetén. A Duphaston stabilizálja a hormonok egyensúlyát a szervezetben, ha más komplex gyógyszerekkel kombinálva szedik. A kezelés időtartama általában több mint hat hónap. Az adagot és a kezelési rendet az orvos egyénileg határozza meg.
- Az Estrofem egy olyan gyógyszer, amely segít stabilizálni az ösztrogének egyensúlyát a női szervezetben, aktiválja a fő reproduktív szerv fejlődését és javítja a petevezetékek működését. Ezzel egyidejűleg a havi ciklus is beáll. Naponta 1 tablettát kell bevenni reggel. A kezelés időtartamát az orvos egyénileg határozza meg. A kúrák általában rövid távúak (kb. 2 hónap), utána szünetet kell tartani.
- Az Ovestin egy természetes női hormont, az ösztriolt tartalmaz. Ez a hormon kölcsönhatásba lép az endometriális sejtek magjaival, normalizálja a hámréteg állapotát. A gyógyszert általában kúpok formájában alkalmazzák: naponta 1 kúpot helyeznek be, az adag lassú csökkentésével, a kezelés dinamikájától függően. A hüvelyi kúpokat este, lefekvés előtt helyezik be a hüvelybe.
- A mikrofollin egy etinil-ösztradiol készítmény, amely kiküszöböli az endogén ösztrogénhiányhoz kapcsolódó rendellenességeket, serkenti az endometrium és a hüvelyi hám proliferációját, és elősegíti a méh és a másodlagos szexuális jellemzők fejlődését a hipopláziás nőknél.
A hormonális kezelést soha nem szabad önállóan végezni: az ilyen gyógyszereket mindig orvos írja fel, majd a bevitelüket ellenőrizni kell, az adagolást és az alkalmazás gyakoriságát módosítva. Figyelembe kell venni a nő szervezetének a hormonterápiára adott reakcióját és a kezelés dinamikáját. [ 18 ]
Fizioterápiás kezelés
A fizioterápiás eljárásokat sikeresen alkalmazzák az orvos főbb receptjei kiegészítéseként a méhhypoplasia kezelésére. A következők különösen gyakoriak:
- A mágneses mezőt alkalmazó mágneses terápia ödémaellenes és gyulladáscsökkentő hatással bír, javítja a vérkeringést és stimulálja a sejtszerkezeteket.
- Az ultrahangterápia sejtek szintjén hat a szervre, serkenti a szöveti anyagcserét, ami kifejezett hőtermeléssel párosul. Amikor a hőmérséklet emelkedik, javul a vérkeringés, eltűnik a fájdalom szindróma, és az összenövések lágyulnak. Ezenkívül az ultrahangos rezgések aktiválják a petefészkek hormonális működését, ami segít a havi ciklus kialakításában.
- A fonoforézis lehetővé teszi a gyógyszerek közvetlen eljuttatását a kóros gócpontba ultrahanghullámok segítségével. Ez lehetővé teszi a gyógyszer lokális hatását, ami jelentősen csökkenti a mellékhatások valószínűségét. Leggyakrabban antibakteriális gyógyszereket, gyulladáscsökkentőket és vitaminokat juttatnak a szövetekbe fonoforézissel.
- Az elektroforézis „hasonlóan működik”, mint a fonoforézis, de a gyógyszerek beadásához elektromos áramot használnak.
Ezenkívül méhhypoplasia esetén nőgyógyászati masszázskezelések javallottak: napi 10 perc 1-1,5 hónapon keresztül. A nőgyógyászati vibrációs masszázs optimalizálja a nyirok- és vérkeringést a medencében, ami megszünteti a pangást és fokozza az anyagcsere-folyamatokat. A vibrációs masszázsnak köszönhetően erősíthető a méh szervének és a medencefenéknek az izom-szalagrendszere. Az induktotermia és az akupunktúra is hasznos. [ 19 ]
Gyógynövényes kezelés
A méhhypoplasia hagyományos terápiás módszerei alkalmazhatók, de valódi jótékony hatásuk csak a fő gyógyszeres kezeléssel kombinálva lesz. Más szóval, a teljes értékű konzervatív kezelés nem helyettesíthető otthoni gyógymódokkal, de kiegészíthető.
A gyulladáscsökkentő és hormonális aktivitással rendelkező gyógynövényeken alapuló gyógyteák, főzetek és infúziók sikeresen alkalmazhatók gyógynövényes gyógymódként a méh hipoplaziájának korrigálására.
- Az orthilia secunda, vagyis az egyoldalú télizöld, fitoösztrogéneket és növényi progeszteront is tartalmaz, így a növény számos nőgyógyászati betegség kezelésére javallt. Leggyakrabban otthon az egyoldalú télizöld tinktúráját használják. Elkészítéséhez 100 g száraz, zúzott növényt kell leönteni 1 liter vodkával, sötét helyen tárolni. Fedő alatt 2 hétig állni, majd szűrni és elkezdeni a szedést: 35 csepp kevés vízzel, étkezések között, naponta kétszer. A kezelés általában hosszú távú, több hónapig tart. A gyógyszert gyermekkorban nem szabad szedni.
- A keserűfű, vagy más néven madárkeserűfű gyulladáscsökkentő, antibakteriális, vízhajtó, daganatellenes és fájdalomcsillapító hatású. A növényben található fitonutrienseknek köszönhetően a keserűfű serkenti a női reproduktív rendszert, fokozza a hormontermelést és stabilizálja a havi ciklust. A növényt főzet formájában kell bevenni. 20 g szárított füvet 200 ml forrásban lévő vízzel leöntünk, és egy órán át fedő alatt áztatjuk. Naponta 3-4 alkalommal, étkezés előtt 30 perccel kortyolgatjuk.
- A zsálya serkenti az ösztrogéntermelést a női szervezetben és szabályozza az ovulációt. A növényből készült készítményeket a ciklus első fázisában, a menstruációs vérzés vége után (körülbelül a 4-5. napon) kell bevenni. A zsályát nem szabad endometriózis, daganatok vagy súlyos magas vérnyomás esetén szedni. A gyógyszer elkészítéséhez 1 evőkanál száraz növényt kell lefőzni 200 ml forrásban lévő vízzel, hagyni kihűlni, szűrni és hűtőszekrényben tárolni. A nap folyamán a teljes infúziót, azaz körülbelül 50 ml-t, naponta négyszer kell meginni.
- Az örménygyökér sikeresen stabilizálja a menstruációs ciklust, javítja a vérkeringést a méh körüli területen, ezáltal elősegítve a szerv fejlődését. A növényi forrázat elkészítéséhez 2 evőkanál nyersanyagot 0,5 liter forrásban lévő vízzel öntünk, és fél órán át fedő alatt tartjuk. Ezután a forrázatot leszűrjük, és két részre osztjuk: az egyik részt reggel fél órával reggeli előtt, a másikat pedig egy órával vacsora előtt igyuk meg. A gyógyszert naponta szedjük. Hányinger vagy gyengeség esetén az adagot csökkentjük.
- A vörös kefe egy természetes gyógynövény, amelyet aktívan használnak miómák, miómák, masztopathia, méhnyak-eróziók, policisztás petefészek betegség, szabálytalan menstruáció és akár méhalvadás kezelésére is. A hipoplázia kezelésére a növény tinktúráját kell használni: 50 g száraz, zúzott alapanyagot 0,5 liter vodkával öntünk, lezárt formában sötét helyen egy hónapig infundáljuk (néha rázni kell). Ezután szűrjük le a tinktúrát, és naponta háromszor 1 teáskanálnyit szedünk 40 perccel étkezés előtt. A kezelési rend a következő: négy hét bevétel - két hét szünet.
Sebészeti kezelés
Egyidejű endometriális hipoplázia esetén, a konzervatív terápia hatékonyságának hiánya miatt az orvos sebészeti beavatkozást írhat elő, amely külön diagnosztikai curettage-t foglal magában. A műtét a belső méhréteg reszekciójából áll (az úgynevezett tisztításból), hogy aktiválja a megújulási folyamatokat és az endometrium funkcionális rétegének későbbi növekedését.
A beavatkozást általános intravénás érzéstelenítéssel, hüvelyi behatoláson keresztül (bemetszések nélkül) végzik.
A sebészeti beavatkozások végrehajtását hiszteroszkópon keresztül ellenőrzik, így a műtét precíz és biztonságos.
A sebészeti beavatkozás legfeljebb fél óráig tart, ezt követően a beteget egy nappali kórházi osztályra helyezik, ahol több órán át szakorvosi felügyelet alatt áll. Ha jól érzi magát és nincsenek szövődmények, a nő még aznap hazamehet. [ 20 ]
Megelőzés
Megelőző intézkedésekre van szükség mindenekelőtt a terhességre való felkészülés és a fogantatás szakaszában. A méhhypoplasia elsődleges megelőzése a következő intézkedéseket foglalhatja magában:
- A reproduktív időszakban a nők megfelelő táplálkozása, a női test biztosítása minden szükséges vitaminnal és mikroelemmel, az orvos által ajánlott étrend-kiegészítők szedése.
- Kerüld a dohányzást és az alkoholfogyasztást mind a tervezési szakaszban, mind a terhesség alatt. Óvakodj a káros ételektől és italoktól is.
- A női test veszélyes anyagoknak, különösen nehézfémeknek, növényvédő szereknek és bizonyos gyógyszereknek való kitettségének megelőzése.
- A fertőző betegségek időben történő megelőzése, oltás (például a rubeola elleni oltást legalább 4 héttel a terhesség előtt be lehet adni azoknak a betegeknek, akiket korábban nem oltottak be, és gyermekkorukban nem volt rubeolájuk).
A lány teljes reproduktív rendszerének egészségére a születésétől fogva figyelni kell. Célszerű már csecsemőkorban orvosnak - gyermekgyógyásznak - megmutatni a gyermeket. Erre azért van szükség, hogy a szakember felmérhesse a baba nemi szerveinek fejlődését.
Mind a korai gyermekkorban, mind a későbbi életkorban a gyermeket meg kell védeni a stressztől, normális táplálkozást kell biztosítani, higiéniát kell fenntartani, valamint meg kell előzni a fertőző és gyulladásos betegségeket.
Egy nagyon fontos életkorban – serdülőkorban, körülbelül 11 éves kortól kezdődően – a lányokat különösen gondosan kell védeni a fertőző betegségektől, különösen a vírusosaktól. Szükséges a szervezetben minden lehetséges fertőzési forrást kiküszöbölni – például a fogszuvasodást, a krónikus mandulagyulladást stb.
A gyermekekkel végzett magyarázó munka nagyon fontos szerepet játszik: fontos elmagyarázni a gyermeknek, hogy miért káros a dohányzás, az alkoholfogyasztás, a drogok és a mérgező anyagok használata. Ezek a tényezők nagy kárt okoznak a gyermek szervezetében, mivel gonadotoxicitást okoznak.
A rendszeres alváshiány, a böjtölés, a szexuális aktivitás korai kezdete és a pszicho-emocionális túlterhelés negatív hatással van a női reproduktív rendszer egészének fejlődésére.
Előrejelzés
Ha a méhhypoplasiát az endokrin rendszer rendellenességei okozzák, akkor az időben történő kezelés hatékony lehet. A súlyos veleszületett rendellenesség azonban nem korrigálható, és a teherbeesés valószínűsége gyakorlatilag nullára csökken. [ 21 ]
A viszonylag kis mértékű hipoplazia kezelése hosszú távú, de a prognózis gyakran kedvező: sok nőnek sikerül sikeresen kihordania és megszülnie egy régóta várt babát.
Fontos megérteni, hogy a betegeknek azonnal fel kell készülniük a hosszú távú terápiára, szigorúan betartva az összes orvosi előírást. A kezelés eredménye az anomália mértékétől és előfordulásának okaitól függ. A méh hipopláziája nem mindig gyógyítható teljesen. Az orvosoknak azonban gyakran sikerül elérniük a kívánt fő eredményt: a nők teherbe esnek és anyává válnak. A lényeg az, hogy találjanak egy jó szakembert, aki hozzáértően választja ki a kezelési módszert.

