A cikk orvosi szakértője
Új kiadványok
Molluscum contagiosum
Utolsó ellenőrzés: 23.04.2024

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
Okoz molluscum contagiosum
Mi okozza a molluscum contagiosumot?
A kórokozó a betegség molluscus contagiosumban vírus, amely tekinthető kórokozó csak az emberekre, és továbbítja akár közvetlen érintkezés (felnőtteknél - gyakran a szexuális kapcsolatok), vagy közvetetten az olyan általános higiéniai termékek (szivacs, szivacs, törülköző, stb.)
Az inkubációs periódus több-néhány hónapig terjed. Néha a betegség a csökkent immunitású embereknél, súlyos szisztémás betegségeknél fordul elő.
A vírus (MCV) nem minősíthető típusú himlővírus. A betegség mindenhol megtalálható, és csak az embereket érinti. A fertőzés közvetett (mindennapi vagy szexuális) kapcsolatba kerül egy betegen vagy közvetve - háztartási tárgyak révén. Egy évig tartó gyermekek ritkán vesznek részt, valószínűleg az anyából szerzett immunitás és hosszú inkubációs időszak miatt.
Számos megfigyelés szerint a molluscum contagiosum gyakoribb az atópiás dermatitisben és ekcémában szenvedő betegeknél. Ez a bőrreaktivitás csökkenésének és a helyi szteroidok hosszú távú alkalmazásának köszönhető. Rendkívül széles körben elterjedt kiütéseket figyeltek meg szarkoidózisos betegeknél, immunszuppresszív terápiában részesülő betegeknél, valamint HIV-fertőzött betegeknél. Így a sejt által közvetített immunitás nagy jelentőséggel bír a fertőző folyamat kialakulásában és fejlődésében.
Pathogenezis
Hogyan alakul ki egy puhatestű?
A patogenezis kapcsolatait nem vizsgálták eléggé, de döntő szerepet játszanak az epidermális növekedési faktor zavarai. A vírus bejut az epidermisz bazális rétegének keratinocitáiba, és jelentősen növeli a sejtosztódás sebességét. Ezután spinosum réteg aktív felhalmozódása a vírusos DNS Az eredmény egy csomót a közepén amelynek van megsemmisítése és zavar a epidermális sejtek, a bazális réteg sejtek nem érinti. Így a csomópont központi részét detektorok képviselik, amelyek hialin testeket (puhatestű testeket) tartalmaznak, amelyek átmérője körülbelül 25 mikron, ami viszont tartalmaz vírusos anyagokat. A dermisz gyulladásos változásai kicsiek vagy hiányoznak, azonban hosszú élettartamú elemek esetén krónikus granulomatikus infiltrátum képződhet.
Tünetek molluscum contagiosum
Hogyan manifesztálódik a molluscum contagiosum?
A molluscum contagiosum 14 napos és 6 hónapos inkubációs időtartamot tartalmaz. A kiütések csillogó gyöngyházfehér félgömb alakú papulák, amelyek középpontja a köldökzsinóros depresszió. A lassan növekvő méretű papucs 6-12 hét alatt átmérője 5-10 mm. Magányos elváltozás esetén a papule átmérője jelentős dimenziókat ér el. Trauma után vagy spontán, néhány hónap múlva a papulák fokozódhatnak és fekélyesek lehetnek. Általában, 6-9 hónap elteltével, a kiömlés spontán megoldódik, de néhányan 3-4 évig fennmaradnak. A felszakadások gyakrabban lokalizálódnak az arcon, a nyakon és a törzsön, különösen a hónaljban, kivéve a szexuális úton terjedő fertőzést, amikor az anogenitális területet általában érintik. Az elemek a fejbőrön, az ajkán, a nyelvön és az arc-nyálkahártyán is megtalálhatók a bőr bármely területén, beleértve az atipikus lokalizációt is - a talp bőrét. A papulákat hegeken, tetováláson lehet megtalálni.
A vírus bejutási helyén egyetlen vagy többszörös, sűrű, fényes, fájdalommentes, rózsaszín vagy szürkés-sárga csomók állnak, a kölesmagtól a borsóig. Az elem középpontjában jellegzetes depresszió van. Gyermekeknél gyakrabban helyezkednek el az arc, a nyak, a kezek hátsó részében, véletlenszerűen szétszóródhatnak a bőrborítás alatt, vagy külön fókuszba csoportosíthatók.
A 10 évnél fiatalabb gyermekeknél a fertőző pikkelysömör gyakrabban helyezkedik el az arcon. Itt a bőrkiütések gyakran a szemhéján helyezkednek el, különösen a csilló szélén, a szem körül, az orrán és körülötte, az arcán, az állán. Az arc mellett egyéb területek is gyakran érintettek, köztük a mellkas, a nyak, a mellkas, a felső végtagok, a törzs, a külső nemi szervek és mások.
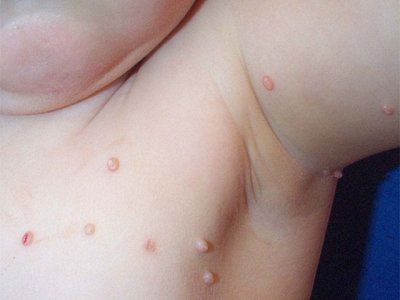
Ha a gyermek gyakran lokalizált az arcon (kb 1/2 az összes eset) azzal magyarázható, és gyakori, hogy ritkán van molluscum contagiosum felnőtteknél az arcon rész és látható, mint az eredmény egy legyengült immunrendszer (atópia, immunszuppresszív terápia, AIDS, stb.) Felnőttek minősülnek immunis a vírus, így a gyors terjedése a bőre, főleg az arcon, valamint a megjelenése az atipikus bizonyíték a szerzett immunhiányos. Ilyen esetekben tisztázni kell az anamnézist, hogy elvégezzék a szükséges vizsgálatokat (beleértve a HIV-fertőzést) a patogenezis meghatározásához.
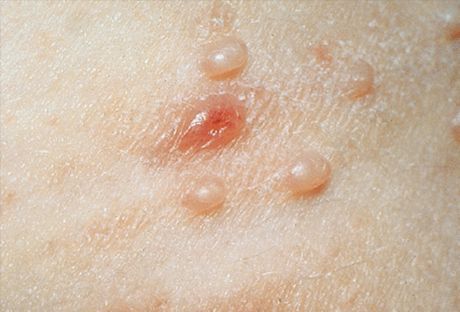
Jellemzően, az elsődleges elemek nem gyulladásos bőrkiütés, csomók félig átlátszó, fehéres-átlátszatlan, test sárgás-rózsaszín, mérete egy csipetnyi vagy köles gabona. Gyakrabban ezek az elemek több, kis csoportokban helyezkednek el, aszimmetrikusan és nem okoznak szubjektív érzéseket. A kicsi elemeken nincsenek köldöklő benyomások a központban, és nagyon hasonlítanak a milonok vagy a lapos szemölcsök fiatal formáihoz. A szám és a méret lassan növekszik, és elérik a borsó átlagos méretét. Az ilyen elemek félgömb alakúak, a középpontban jellemző mélység, sűrű konzisztencia. Amikor tömörítés a csomók oldalán a csipesz umbilicate fehéres mélyedések megjelent ez a tömeg, costoyaschaya kérges epidermális sejtek, és a zsírsejtek kagyló. Ez segít a klinikai és mikroszkópos diagnózisban.
A klinikai megnyilvánulások az arc nagyon változatos lehet, és hasonlítanak más hasonló megnyilvánulások dermatózisok. Amellett, hogy a fent említett tipikus elemek előfordulhatnak és atipikusak a formájáról. Azokban az esetekben, ahol egy külön elem eléri az 1 cm-es vagy több, megtudni, óriási hasonló formában egy ciszta. Néhány elem (gyakran nagy) kifekélyesedhet és emlékeztetni keratoakantomu, fekélyesedése alap- vagy pikkelysejtes bőrrák. Az egyes elemek begyulladhat, elmérgesedni, ezért változtatni a megjelenését, és légy hasonló a pattanások (akneformnye), a varicella elemek (varitselleformnye) a szőrtüszőgyulladás (follikulitopodobnye) vagy furunkulus (furunkulopodobnye). Az ilyen klinikai formák bizonyos nehézségeket okoznak a diagnózis szempontjából. Az egyidejű jelenlét és a tipikus csomók megkönnyítik a diagnózist. Az állomány általában az elem spontán regressziójával fejeződik be.
A HIV-fertőzött egyéneknél a kiütések többszörösek, elsősorban az arcra lokalizálódnak, és a hagyományos terápiával szemben rezisztensek.
Szexuális fertőzésben szenvedő felnőtteknél a kiütések a nemi szerveken és a perinitalia területeken lokalizálhatók.
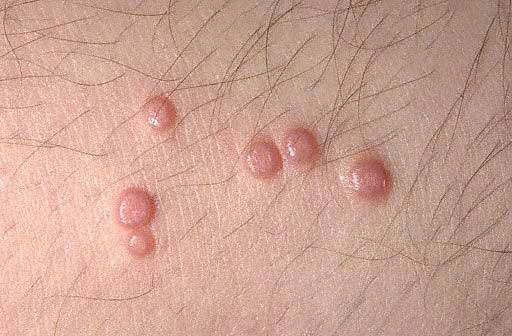
Jellemző a csomók számára, hogy a papules központi vájata a fehér pelyhes tömeg elosztását használja csipesszel. Szubjektív érzések általában hiányoznak. Néha a kiütések nagy egyenetlen daganatszerű formációkba ("óriás molluscum") vagy spontán eltűnnek.
Gistopatologiya
Van egy jellegzetes képződés, amely körkörös lobulákból áll. Az epidermisz sejtjei megnagyobbodtak, számos intraplasmatikus zárványt (puhatestű testet) tartalmaznak, amelyek vírusos részecskéket tartalmaznak. A dermisben egy kis gyulladásos infiltráció van.
A diagnózis egy jellegzetes klinikai képen alapul. Ellenőrizzük a diagnózist lehetővé teszi kimutatására jellegzetes „kagyló sejtek” mikroszkópos vizsgálata kagyló pépes, extrudált tömeget (megtekintésekor fényes natív készítmény sötét látóterű mikroszkóppal vagy foltos a sötétkék alap mentők - metilénkék vagy Giemsa módszer). Bizonyos esetekben a diagnózis tisztázása érdekében az érintett bőr szövettani vizsgálata megtörténik.
Diagnostics molluscum contagiosum
Hogyan ismerhető fel a molluscum contagiosum?
Az arca a gyermekek és fiatalok molluscum contagiosum elsősorban különböztetni lapos szemölcs, miliums, angiofibrómák (izolált és kiegyensúlyozott), siringomy, verrutsiformnoy epidermo Darier-betegség, acanthoma adenoides cysticum és atipikus formák - a ciszták, pattanások, kiütések a bárányhimlő, szőrtüszőgyulladás, kelések árpa.
Egyedei középső és idős kor, továbbá a több ritka ez a csoport a fent említett dermatózisok, differenciáldiagnosztikája molluscum contagiosum végezzük szenilis járó faggyús hiperplázia, xanthelasma, papuláris xanthoma, elastoidozom noduláris cisztákat és mitesszerekkel (betegség Favre-Rakusha), a hidrocystoma (a szemhéjon ), keratoacanthoma, fekélyes bazális sejt karcinóma, vagy pikkelysejtes bőrrák.
Mit kell vizsgálni?
Hogyan kell megvizsgálni?
Kezelés molluscum contagiosum
Molluscum contagiosum: kezelés
A betegeknek kerülniük kell az úszómedencék, az általános fürdők, a személyi higiéniai szabályok betartását. A kozmetikai eljárások nem kívánatosak. A puhatestűek fertőző kezelésének nincs specifikusa.
A molluscum contagiosumot eltávolíthatja a csipeszek epilálásával és egy kanállal történő hegesztéssel, majd az 1% -os jódos alkohol oldattal történő erózió kenésével. Az eltávolítás előtt ajánlott (különösen gyermekeknél) helyi érzéstelenítés, 10% lidokain spray vagy rövid távú fagyasztás folyékony nitrogénnel. Az ilyen kezelés nem hagy örökös nyomokat. Kerülni kell a diathermocoagulációt, a krioi vagy a lézeres degenerációt az arcon, mivel elhagyhatják a heg megváltozását. Kisgyermekeknél bizonyos esetekben célszerű az elemeket kezeletlenül hagyni, vagy korlátozni magukat az interferon kenőcs meghosszabbított külső alkalmazására.
A betegek (vagy gyermekek szülei) tudni kell annak lehetőségét, hogy a betegség kiújulását, ezért meg kell vizsgálni, a család minden tagja, valamint a beteg 2-3 héttel a kezelés befejezése után, meghatározott címre hajlamosító tényezők.
Szükséges eltávolítani csomók egy kanál Volkmann, diathermocoagulation majd kenési 2-5% -os alkoholos oldatban jód. Az elemek diatermocoagulációja is lehetséges. A disszeminált formája a betegség segítségével vírusellenes szerek: proteflazit (15-20 csepp 2-szer naponta felnőtteknek), interferon (3-4 csepp az orrba 4-5 alkalommal naponta) vagy metisazon belsejében.


 [
[