A cikk orvosi szakértője
Új kiadványok
Az agy glióma
Utolsó ellenőrzés: 07.06.2024

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
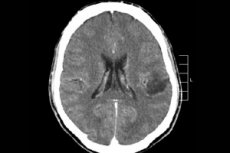
A központi idegrendszer sok daganatfolyamata közül az agyi gliómát leggyakrabban diagnosztizálják - ez a kifejezés kollektív, a neoplazma ötvözi az összes diffúz oligodendroglialis és asztrocitikus fókuszt, asztrocytomát, asztroblastomát és így tovább. Egy ilyen daganat eltérő mértékű rosszindulatú daganatot képezhet, a gliális struktúrákból - az idegsejtek körül lokalizált sejtekből. A gliomák helyének fő területe az agyi félgömbök, az agykamrák falai és a chiasma - a látóideg rostok részleges kereszteződésének területe. Külsőleg a daganat rózsaszínű vagy vöröses színű, kerek vagy orsó alakú konfiguráció nodularis eleme, indisztens határokkal. [1]
Járványtan
Az esetek kb. 5% -ában a gliómák örökletes patológiákkal járnak - különösen a neurofibromatózis és más domináns öröklésű szindrómákhoz. A szakértők rámutatnak, hogy az agyi gliómák abszolút többsége szórványosan alakul ki - azaz egyértelmű ok nélkül.
Összességében a központi idegrendszer elsődleges daganata az összes daganat kb. 2% -át teszi ki, vagyis alig több mint 21 esetet százezer populációnként. Közülük a gliómák az esetek 35-36% -ában fordulnak elő, és több mint 15% -uk glioblastómák.
Egyes adatok szerint a glióma gyakrabban érinti a férfiakat, mint a nőket - a daganat különösen gyakori az 50 évnél idősebb emberek körében.
A gliómák globális előfordulási gyakorisága az időskorúak körében jelentősen megnőtt az utóbbi évtizedekben. Ennek a jelenségnek az okait még nem határozták meg.
Az Egészségügyi Világszervezet meghatározása szerint három fő variánsot azonosítottak, amelyek szövettani tulajdonságaikban különböznek egymástól. Ezek oligodendrogliomák, asztrocitómák és kombinált oligoastrocytomák. Az alacsony rosszindulatú patológia egyes altípusainak előfordulását nem határozták meg megbízhatóan. Egyes tanulmányok azt mutatják, hogy az oligodendrogliomák előfordulásának 5% -ról 30% -ra növekednek, és az asztrocytomák előfordulásának csökkenése.
A glia daganatok képesek beszivárogni az agyszövetbe, és az alacsony fokú fókuszok túlnyomó többsége néhány éven belül rosszindulatúvá válik. [2]
Okoz Agyi gliómák
Az agyi glioma a tumor folyamatok egész csoportja, amelynek közös jellemzője az agyszövetben található központi idegrendszer gliastruktúráinak kialakulása. Az ilyen daganatokat két kórszövettani variánsra osztják: magas rosszindulatú és alacsony rosszindulatú gliomák.
A növekedésképződés forrása a neuroglia sejtek (asztrociták, oligodendrociták), amelyek az agyi idegsejtek szerkezeti alapját és életképességét biztosítják.
A glia tumor folyamatok nagymértékben különböznek a struktúrában, a gének mutációs változásai, agresszivitás, klinikai jellemzők, diagnosztikai jellemzők, a kezelésre adott válasz és a betegek előrejelzésében. A központi idegrendszer embrionális és ependimális daganata - különösen a medulloblastómák és az ependymomák - különbözik a szövettani szerkezetükben, de a kezelés szempontjából hasonlóak.
A glia elemeket először az idegrendszer külön szerkezeti kategóriájaként osztályozták a 19. század végén.
A neuroglia szövet olyan sejtekből áll, amelyek kiegészítő funkcióval rendelkeznek: trófikus, támogató, védő, szekréció. Az idegsejtek és a gliociták egymással együtt léteznek, együttesen képezik az idegrendszert, és nagy jelentőséggel bírnak a szervezet létfontosságú aktivitásának általános folyamatain.
A gliocitákat nagyjából több fő formába sorolják: asztrociták, oligodendrociták, ependimális sejtek és mikroglia.
A tudósok eddig nem tudnak válaszolni a neuroglialis daganatok kialakulásának megbízható okaira vonatkozó kérdésre. Valószínűleg egy bizonyos negatív hozzájárulást radioaktív hatások, fertőző betegségek, intoxikáció (különösen kémiai, foglalkozási). Az örökletes tényező szintén fontos.
Az agyi gliomák olyan rendellenes neurogliocitákból származnak, amelyek genetikai hibájúak, amelyek rendellenes növekedést és funkcionalitást eredményeznek - az ilyen struktúrákat "éretlennek" nevezik. A hiányos sejtek gyakrabban helyezkednek el egy területen, ahol a daganat képződik.
Egyszerűen fogalmazva: a glia képződése a módosított neuroglia sejtek kaotikus és szórványos növekedésének eredménye. A folyamat ependimocitákból, oligodendrocitákból, asztrocitákból (astrocytoma, beleértve az óriás sejtet és az anaplasztikus) fejlődhet ki. [3]
Kockázati tényezők
Annak ellenére, hogy a szakértők nem tudják pontosan jellemezni a glia onkopatológiák kialakulásának okait, bizonyos esetekben megjelenésük megakadályozható a fő kockázati tényezők kiküszöbölésével:
- Az ionizáló sugárterhelés karcinogén aktivitással rendelkezik, a leukémia kialakulását és a sűrű szerkezetű rák folyamatok kialakulását okozhatja, ideértve a fiatal korú személyeket is. Gyakori és indokolatlan radiológiai orvosi eljárások, az ultraibolya sugárzás (beleértve a szoláriumot) szintén a potenciális karcinogén hatásokhoz tartozik, és a daganatok megjelenését különféle szervekben, beleértve az agyat is, a daganatokban.
- Foglalkozási káros hatások, a mérgezések gyakran okozati összefüggésben vannak a rákos daganatok kialakulásával. A gumi és üveg, a növényvédő szerek és az üzemanyagok, a fémek és a textil, a festékek és a laboratóriumi reagensek előállítása különösen veszélyesnek tekinthető. A veszélyeztetett munkavállalók a repülőgép-, szén- és fémiparban, a vegyi és melléktermékek gyártóüzemeiben, építőanyagokban és elektródokban, üzemanyagokban és kenőanyagokban, műanyagokban és monomerekben.
- A levegő, a víz és a talajszennyezés felelős a világ összes rákpatológiájának akár 4% -áért. A karcinogének, amelyek nagy mennyiségben vannak jelen a környezetben, belélegzett levegővel, ivóvízzel és ételekkel lépnek be a testbe. Az ökológiai szempontból nem biztonságos területeken - a nagy ipari létesítmények közelében, a forgalmas szállítási cseréket - különösen veszélyesnek tekintik.
- A fertőző patológiák - különösen a vírusfertőzések - a daganatok kialakulásához kedvező állapotokat is létrehozhatnak. Fontos, hogy ezt szem előtt tartsuk, és előre oltani kell, valamint a fertőző és parazita betegségek megelőzését.
- A dohány- és az alkohol-intoxikációt a rák sokféle fajtájának kockázati tényezőinek tekintik, nem csak az agyi gliómákat.
- Nem elegendő fizikai aktivitás, túlsúly, nem megfelelő táplálkozás, anyagcsere-rendellenességek, fejsérülések, érrendszeri patológiák - kiegészítő stresszfaktorok, amelyek provokálhatják az intracelluláris rendellenességek kezdetét.
- Az idősebb életkor a leggyakoribb időszak a testben lévő daganatok kialakulásához, tehát az 55 évesnél idősebbeknek különös figyelmet kell fordítaniuk saját egészségükre.
A glióma fejlődésének fő és legjelentősebb kockázati tényezője azonban továbbra is örökletes hajlam.
Pathogenezis
A szakértőknek eddig számos feltételezésük van az agyi gliómák kialakulására vonatkozóan. Minden elméletnek megvan a maga alapja, de az egyetlen helyes és megbízható patogenetikus mechanizmus tudósok még nem azonosították. A legtöbb esetben a következő tényezőkről beszélünk a daganatok kidolgozásában:
Az embriogenezis meghibásodása, amely a szervek elterjedésének megszakításából és a "rossz" sejtszerkezetek kialakulásából áll;
- Ionizáló sugaraknak, potenciális karcinogéneknek való kitettség kémiai ágensek, élelmiszer-adalékanyagok stb. Formájában;
- Fej trauma;
- A génzavarok nemzedékről nemzedékre továbbadtak ("családi" glióma);
- Immun diszfunkció, neuroinfekciók.
A legtöbb glioma diffúz növekedéssel rendelkezik, a környező normál agyszövetbe való behatolással. A rosszindulatú daganatok mértékétől függően a daganat több éven át fejlődik, bármilyen megnyilvánulás nélkül. Agresszív kurzus esetén a tünetek több hónap alatt gyorsan növekednek.
A tumorigenezis részét diszembryogenetikai változások okozzák.
Az agytörzs különböző szinteken befolyásolhatja: a diffúz agytörzs glioma viszont mind anatomoorfológiai, mind klinikai szempontból különbözik egymástól. Néhány ilyen daganat - különösen a quadriplegia lemez glióma - viszonylag jóindulatú lehet, a progresszió jelei nélkül. A pontin gliómát viszont saját daganat, agresszivitás és rossz prognózis jellemzi.
Az agyszerkezetek diffúz léziói, amelyekben a nagy félgömbök három anatómiai zónája részt vesz a patológiás folyamatban, a lehetséges periventricularis divergenciával és a corpus hívás gliomatózison történő áthaladással. [4]
Az agyi glióma örökletes?
Az agyi glióma képződésének jól bevált kockázata örökletes, vagyis hasonló vagy más intracerebrális daganatok jelenléte a közvetlen ősökben vagy ugyanabban a generációban. Radioaktív expozíciók és rendszeres vagy hosszan tartó érintkezés a potenciális karcinogénekkel súlyosbítják a helyzetet.
Nem csak a gliómák öröklhetők, hanem olyan betegségeket is, amelyeket a megnövekedett tumornövekedés kísér, a lokalizációra való hivatkozás nélkül-különösen ez lehet az 1. és 2. típusú neurofibromatózis, Li-Fraumeni szindróma, Hippel-Lindau. Gyakran a glióma sejtekben bizonyos gének vagy kromoszómák változásait detektálják.
A táblázat foglalja össze a fő patológiákat, amelyek az emberekben a glióma kialakulásához kapcsolódnak:
Patológia |
Kromoszóma |
Gén |
Daganatok sokfélesége |
Li-frraumeni szindróma |
17р13 |
TR53 |
Neuroectodermális daganatok, asztrocytoma. |
Neurofibromatózis |
17Q11 |
NF1 |
Optic-ideg glioma, pilocitikus asztrocitóma, neurofibromatózis |
Turcotte-szindróma |
3p21, 7p22 |
HMLH1, HPSM2 |
Asztrocitóma |
Tuberous sclerosis (Burneville-szindróma). |
9q34, 16p13 |
TSC1, TSC2 |
Gigantocellularis szubpendimális asztrocitóma |
Függetlenül attól, hogy a glia daganat jellegétől, akár szórványos esetről, akár örökletes patológiáról, ez egy rendellenesség, amely egy patológiailag megváltozott gén expresszióját követi. A tanulási hatások eredményeként kialakult daganatokon kívül más helyzetekben a genetikai változások okai továbbra sem tisztázottak.
Tünetek Agyi gliómák
A fókusz tünetek jellemzői közvetlenül az agyi glióma lokalizációjától függnek, és mindenféle endokrin rendellenesség következménye, az idegszövet vagy a lokális pusztító folyamatok kompressziója.
Ha a neoplazma a parietális zónában található, akkor egy személyt olyan megnyilvánulások dominálnak, mint a rohamok, szenzoros rendellenességek, halláskárosodás.
Amikor a glioma a domináns féltekén, beszédbetegségek, agraphia, agnosia területén lokalizálódik.
Az időbeli lebeny daganatokat gyakran konvulzív rohamok, afázia, károsodott szaga és vizuális funkció, valamint dyspnea kísérik.
Amikor az intrakraniális nyomás növekszik, a megfelelő kép alakul ki a vizuális mezők korlátozásával, a szemizmok bénulásával és a hemiplegia-val.
A tumor eljárás specifitása miatt az agyi gliómát mindig nagyobb vagy kisebb mértékben neurológiai tünetek kíséri. Eleinte észrevehető általános gyengeség van, a beteg folyamatosan aludni akar, a munkaképesség romlik, a gondolatfolyamatok lelassulnak. Ebben a szakaszban nagy a kockázata a helytelen diagnózis elvégzésének, és ennek következtében a rossz kezelést írja elő. Más nem-specifikus megnyilvánulások között:
- Vestibularis rendellenességek, beleértve a bizonytalan járást, az egyensúly elvesztését (például kerékpározás vagy lépcsőn történő hegymászáskor), a végtagok zsibbadását stb.;
- A látás fokozatos romlása, a vizuális kép megduplázódása;
- A halló funkció romlása;
- Zavaros beszéd;
- Émelygés és hányás az ételektől vagy italtól független támadások formájában;
- A mimikus izmok és más arcizmok gyengülése;
- Kellemetlenség nyeléskor;
- Rendszeres fejfájás (gyakran reggeli órákban).
A klinikai kép fokozatosan kibővül és romlik: egyes betegeknél ez lassan, másokban - hirtelen, szó szerint "szemük előtt" történik néhány héten belül. Az utóbbi esetben egy agresszív, gyorsan fejlődő gliomáról beszélünk.
Első jelek
Az agy gliómájának a fejlődés korai szakaszában nem rendelkezik kiejtett tünetekkel. Az első megnyilvánulások gyakran tévednek más, kevésbé veszélyes patológiák jeleivel.
Általánosságban a glióma klinikai képe változatos, és a patológiás fókusz helye és mérete határozza meg. A daganatok növekedésével az általános agyi tünetek kialakulnak és növekednek:
- Tartós és rendszeres fejfájás, amely nem reagál a szokásos gyógyszerekre (nem szteroid gyulladáscsökkentő gyógyszerek);
- Szakaszos hányinger, néha a hányás pontjáig;
- Kellemetlen, nehéz érzés a szemgolyó területén;
- Rohamok.
Az agyi megnyilvánulások különösen intenzívek, ha a daganat a kamrákba vagy a likőrrendszerbe nő. A cerebrospinális folyadék-vízelvezetés káros, az intrakraniális nyomás növekszik, és a hidrocephalus alakul ki. A folyamat az agy egy bizonyos részét érinti, ami befolyásolja a megfelelő klinika fejlődését:
- Problémák vannak a vizuális funkcióval;
- A beszéd sérült;
- Vestibularis rendellenességek (szédülés, mozgások koordinációja) fordulnak elő;
- Paresis, a karok bénulása, lábak;
- A memória és a koncentráció romlik;
- A gondolkodási folyamatok károsodnak;
- A viselkedési rendellenességek kialakulnak.
A kezdeti stádiumban a tünetek gyakorlatilag hiányoznak, vagy annyira jelentéktelenek, hogy nem vonzzák a figyelmet. Ez az oka annak, hogy a szakértők erősen tanácsot adnak a rendszeres megelőző vizsgákra és ellenőrzésekre. Végül is, minél korábbiak a daganat folyamatát kimutatják, annál nagyobb a gyógyulás és a túlélés esélye. [5]
Az agy gliómája egy gyermekben
A gyermekkorban talált sok agydaganat közül a gliómák százaléka 15-25%. A gyermekek korai tizenéves korai és húszas éveik elején szerezhetik be a betegséget, bár a 3 év alatti csecsemők számára nagyon ritka a betegség megszerzése.
A patológia a gliasejtek mutációjának hátterével kezdődik. A mai napig nincs válasz arra a kérdésre, hogy miért történik ez a mutáció.
Az egyetlen dolog, amelyet megbízhatóan megtanultak, az, hogy a daganatok növekedésének fokozott kockázatával járó egyes öröklött betegségek növelik az agyi glióma kialakulásának valószínűségét is.
Ezenkívül a tudósok úgy találták, hogy a gliasejtek eltérhetnek az egyes génekben vagy a kromoszómákban. Ennek a rendellenességnek köszönhetően egy mutációs mechanizmus indul be, amely nem örökletes. Lehetséges, hogy ez a fejlesztés egyik legkorábbi szakaszában fordul elő.
Bebizonyított tény, hogy az akut leukémia vagy a retinoblastoma jelenléte a gyermek történetében, vagy az agyi besugárzás más okokból jelentősen növeli a glióma képződésének kockázatait (egy bizonyos idő elteltével).
A gyermekkori tünetek a malignitás mértékétől és a kóros fókusz lokalizációjától függnek. Megkülönböztetést végeznek a specifikus és a nem specifikus tünetek között:
- A nem specifikus tüneteket nem "kötik" ahhoz a területhez, ahol a glióma található. A gyakori megnyilvánulások magukban foglalhatják a fejfájást, szédülést, rossz étvágyat, hányást az élelmiszer-bevitelhez való kapcsolódás, a fogyás (ismeretlen okokból), a fáradtság állandó érzése, az akadémiai teljesítmény csökkenése, a koncentráció nehézsége, a viselkedési rendellenességek. Ezeket a jeleket az intrakraniális struktúrák tömörítéséből adják, amelyet a növekvő tömeg közvetlen nyomásaként és a cerebrospinális folyadék keringésének rendellenességeként lehet magyarázni. Fennáll az agyi hidrocele kockázata.
- A specifikus tünetfokozat a glia patológiás fókusz közvetlen elhelyezkedésétől függ. Például a cerebelláris daganatot általában a gyermekek károsodott járása és egyensúlya kíséri. A nagy agy lézióját görcsös rohamok és a daganatok növekedése a gerincvelőben az izomzat bénulásával. Előfordul, hogy a csecsemő látása hirtelen romlik, a tudat zavart, az alvás károsodott, vagy más fejlődési probléma merül fel.
Általános szabály, hogy a gyermekkorban a rosszindulatú glióma fejlődés néhány héten vagy hónapjában feltárja magát: gyakran a daganat gyors és ellenőrizetlen növekedése jellemzi.
A rosszindulatú gliális daganatokban szenvedő gyermekeket a gyermekkori onkológiára szakosodott gyermekkori klinikai központok orvosok kezelik. Általános szabály, hogy műtéti kezelést, sugárterápiás és kemoterápiás kurzusokat alkalmaznak.
A legfontosabb kezelési lépés az idegsebészet. Minél radikálisabb ez, annál jobb a gyermek esélye a gyógyításra. De a műtéti beavatkozás nem mindig lehetséges: különösen problémák merülhetnek fel az agytörzs gliomák eltávolításával, valamint a 3 évesnél fiatalabb gyermekek sugárzásával.
A központi agy gliomáit (közbenső és középső agy) nehéz teljesen eltávolítani, mivel fennáll az egészséges szövet károsodásának kockázata. Ha a daganat teljes reszekciója lehetetlen, akkor a beteget palliatív kezelést írják elő.
A rosszindulatú gliomákkal rendelkező gyermekeket szabványosított protokollok szerint kezelik, amelyeket szigorúan ellenőrzött klinikai vizsgálatokkal határoztak meg. A leggyakoribb protokollok a következők:
- HGG 2007 sláger: A 3-17 éves gyermekek kezelését foglalja magában.
- Hit SKK: A csecsemők számára alkalmas (legfeljebb három éves korig), és nem foglalja magában a sugárkezeléseket.
A gliómák gyermekgyógyászati túlélési statisztikái általában nem túl optimistaak. Ugyanakkor semmiképpen sem lehet előre megjósolni egy adott gyermek kezelési intézkedéseinek hatékonyságát. Fontos, hogy gondosan kövesse az összes orvos parancsát, ami jelentősen növeli a gyógyulás esélyét.
Forms
A gliómák lehetnek alacsony rosszindulatú és magas rosszindulatúak, intenzív növekedéssel és metasztázisra hajlamosak. Fontos megérteni, hogy az alacsony rosszindulatú daganatok nem szinonimák a daganatok biztonságával. Bármely agyi daganat további térfogatot hoz létre, összenyomja az agyszerkezeteket, ami elmozdulásukhoz és megnövekedett intrakraniális nyomáshoz vezet. Ennek eredményeként a beteg meghalhat.
A rosszindulatú asztrocitómáknak két fő típusa van. Ezek glioblastómák és anaplasztikus asztrocitómák, amelyeket a molekuláris változások szerint felosztanak. Az asztrocitómákból kialakult és alacsony malignitási daganatokban kialakult másodlagos rosszindulatú daganatok leggyakrabban a fiatal betegeknél találhatók. Kezdetben rosszindulatú gli-típusú daganatok gyakrabban fordulnak elő idős betegekben.
A szerkezeti helytől függően a gliomák jönnek be:
- Supratentorial (lokalizációval a cerebellum felett az oldalsó kamrák, a nagy félgömbök területén);
- Subtentorial (lokalizációval a hátsó koponya fossa cerebellum alatt).
A szövettani jellemzők szerint különböztetje meg az ilyen típusú gliomákat:
- A leggyakoribb asztrocitikus glióma. Ez viszont fel van osztva nodular és diffúzra (az utóbbit a gyors növekedés és a stroke mintázat jellemezheti).
- Oligodendroglioma - a betegek 5% -ánál fordul elő. Petrifátokkal rendelkezik - meszesedési területekkel, leggyakrabban a frontális lebenyben.
- Ependimális glioma - a gerincvelő és a kamrák központi csatornájának falait bélelő szerkezetekből nőnek. Gyakran az agyi anyag vastagságába, valamint az agy lumenjébe nő.
A vegyes patológiás fókuszok, például a szubependimóma, az oligoastrocytoma stb. Szintén lehetséges.
Az összes gliómát a következő szakaszokba sorolják:
- Lassan növekvő viszonylag jóindulatú daganatok, nyilvánvaló klinikai tünetek nélkül.
- Lassan növekvő "határvonalas" gliómák, amelyek fokozatosan átalakulnak a III. Szakaszmá és azon túl is.
- Rosszindulatú glioma.
- Malignus glióma intenzív agresszív növekedéssel és terjedéssel, rossz prognózissal.
Minél alacsonyabb a rosszindulatú daganat stádiuma, annál kevésbé valószínű az áttétek és az eltávolított neoplazma megismétlődése, és annál nagyobb a beteg gyógymódja. A legnagyobb veszélyt a glioblastoma multiforme jelent, amely egy alacsony differenciált folyamat, intenzív növekedéssel és fejlődéssel. [6]
A neuroglioma lehetséges és leggyakoribb változatai:
- Az agytörzs és a pontin léziókkal rendelkező glioma abban a területen helyezkedik el, ahol az agy csatlakozik a gerincvelőhöz. Itt lokalizálódnak a légzési, szív- és motoros funkcióért felelős fontos neurocentrátorok. Ha ez a zóna megsérül, akkor a vestibularis és a beszédkészülék munkája zavart. Gyermekkorban gyakran észlelik.
- A vizuális glióma befolyásolja a látóideg körülvevő neurogliális sejteket. A patológia látáskárosodást és exophthalmos-t okoz. Gyorsabban fejlődik a gyermekeknél.
- Az alacsony rosszindulatú neurogliomát lassú növekedés jellemzi, gyakrabban lokalizálva a nagy féltekén és a kisagyban. Gyakrabban fordul elő a fiataloknál (serdülők és fiatal felnőttek 20 éves korukban).
- A corpus callosum gliómája inkább a 40 és 60 év közötti egyénekre jellemző, és leggyakrabban a glioblastoma képviseli.
- A chiasma gliómáját az optikai csomópont zónájában lokalizálják, tehát myopia, látótérvesztés, okklúziós hidrocephalus és neuroendokrin rendellenességek kíséri. Bármely életkorban előfordulhat, de leggyakrabban az I. típusú neurofibromatózisban szenvedő betegeket érinti.
Komplikációk és következmények
Alacsony rosszindulatú daganatok gliomái (I-II. Fokozat, erősen rosszindulatú - például asztrocytoma, oligoastrocytoma, oligodendroglioma, pleomorf xanthoastrocytoma stb.) És magas malignancia (III-IV fokozat - glioblastoma, anaplasztikus oligodrogliomaoma. A IV. Fokozatú gliomák különösen rosszindulatúak.
Az agytörzs glioma nagyon kedvezőtlen prognózissal rendelkezik, pontosan azért, mert a neoplazma befolyásolja az ilyen agyi régiót, ahol az agy és a végtagok közötti legfontosabb idegkapcsolatok koncentrálódnak. Még egy meglehetősen kicsi daganat is elegendő ahhoz, hogy a beteg állapota gyorsan romlik és provokálja a bénulást.
Nem kevésbé kedvezőtlen következmények fordulnak elő, ha más agyi régiókat érinti. Gyakran ez az agykéreg daganata, amely a kezelés ellenére nem ad esélyt a beteg hosszú élettartamára. Gyakran csak a halál elhalasztása lehet.
Az orvosi statisztikák szerint az ötéves túlélési arány gyakran csak 10-20%. Bár ezek az adatok nagymértékben függnek mind a malignitás mértékétől, mind a műtéti beavatkozás pontos lokalizációjától és mennyiségétől. A patológiás fókusz teljes eltávolítása után a túlélési arány jelentősen növekszik (néha - akár 50%). A kezelés hiánya vagy annak lehetetlensége (valamilyen okból) garantáltan a beteg halálához vezet.
Az alacsony rosszindulatú glia daganatok többsége több éven át képes beszivárogni az agyszövetbe és rosszindulatúak.
A glioma megismétlődésének kockázatát a szakértők "nagyon valószínűnek" tekintik. Ennek ellenére a kezelést nem szabad elhanyagolni: fontos, hogy a lehető leghosszabb ideig biztosítsuk a jó életminőséget.
A visszatérő gliomák mindig rosszabb prognózist mutatnak, mint az elsődleges daganatok. A terápiás optimalizálási vizsgálatokon alapuló modern kezelési protokollok azonban gyakran elég jó eredményeket érnek el a betegek számára, még erősen rosszindulatú daganatokkal is.
Lehetséges eredmények a kemoterápia után:
- Kiemelés, kimerülés, emésztési rendellenességek, orális betegségek;
- A központi idegrendszer, Asthenia fokozott ingerlékenysége;
- A hallásfunkció, a fülzúgás és a fül csengésének romlása;
- Rohamok, depressziós rendellenességek;
- Hipertóniás válság, a vérmintázat változása;
- Veseelégtelenség;
- Allergiás folyamatok, hajhullás, pigmentfoltok megjelenése a testben.
A kemoterápia után a betegek észreveszik az immunrendszer kiemelt gyengülését, amely különféle fertőző kórosok fejlődését okozhatja.
Diagnostics Agyi gliómák
Az agyi gliómát a következő tünetek gyaníthatják:
- A betegnek lokalizált vagy generalizált rohamai vannak, amelyek jellemzőek a daganat kortikális elhelyezkedésére és lassú fejlődésére. Az EPI-tenyésztéseket alacsony fokú gliális daganatokban szenvedő betegek 80% -ánál és a magas fokú gliómában szenvedő betegek 30% -ánál találhatók meg.
- A megnövekedett intrakraniális nyomás különösen jellemző a jobb frontális és parietális lebenyekben található tömegekre. A vérkeringés és a likőrkeringés magas intrakraniális nyomás rendellenességéhez kapcsolódik, amely állandó és növekvő fejfájást, hányingert hányással, vizuális zavarokkal, álmossággal jár. Van a látóideg ödéma, az eltérő ideg bénulása. Az intrakraniális nyomásnak a kritikus értékekre gyakorolt növekedése kóma és halál kialakulásához vezethet. A magas IOP másik oka a hidrocephalus.
- A betegnek egyre növekvő fókuszképe van. A supratentorial képződményekben a motor- és szenzoros gömbök zavartak, a hemiopia, az afázia és a kognitív rendellenességek előrehaladása.
Ha az orvos gyanítja az agyi daganatok jelenlétét, akkor optimális az MRI végrehajtása a kontrasztanyag (gadolinium) bevezetése nélkül vagy annak bevezetése nélkül, hogy megtudja annak helyét, méretét és további jellemzőit. Ha a mágneses rezonancia képalkotás nem lehetséges, akkor számítógépes tomográfiát végeznek, és a mágneses rezonancia spektroszkópiát használják differenciálódás módszereként. A diagnosztikai módszerek informativitásának ellenére a végső diagnózist csak a szövettani megerősítés után végezzük a daganatok fókuszának reszekciója során.
Tekintettel a fenti kritériumokra, ajánlott a diagnózis alapos történelemmel, a szomato-neurológiai állapot és a funkcionális állapot értékelésével. A neurológiai státuszt a valószínűsíthető intellektuális és mnestic rendellenességek meghatározásával együtt értékelik.
Ajánlott laboratóriumi vizsgálatok:
- Teljesen fújt általános klinikai vérmunka;
- Teljes vérkémiai panel;
- Vizeletvizsgálat;
- Vér koagulációs vizsgálat;
- Onkológiai markerek elemzése (AFP, Beta-HCG, LDH - releváns, ha a toboz zóna léziója gyanúja van).
A glioblastoma és anaplasztikus asztrocitómában szenvedő betegek prognosztikai pontjainak tisztázása érdekében az IDH1 | 2-1 génmutációt és az MGMT gén metilezését értékelik. Oligodendroglioma és oligoastrocytoma betegek esetén 1p | 19q-kódolatot kell meghatározni.
A hangszeres diagnosztikát mindenekelőtt az agy (néha - és a gerincvelő) kötelező mágneses rezonancia képalkotása képviseli. Az MRI-t három előrejelzésben hajtják végre, standard T1-2, FLAIR, T1 módok kontrasztjával.
Ha jelezzük, az érrendszeri hálózat ultrahangát, a motor- és beszédszakaszok funkcionális mágneses rezonancia képalkotását, valamint az angiográfiát, a spektroszkópiát, az MR traktográfiát és a perfúzióját végezzük.
További vizsgálatok lehetnek:
- Az agy elektroencephalográfiája;
- Konzultációk egy idegsebész, onkológus, radiológus, szemész, radiológussal.
Megkülönböztető diagnózis
A differenciáldiagnózist szükségszerűen nem tumoros patológiákkal hajtják végre-különösen az arterio-vénás vagy artériás rendellenesség által okozott vérzéssel, valamint az ál-pszeudotumor demielinizáló eljárásokkal, gyulladásos betegségekkel (toxoplazmózis, agyi abscess stb.).
Ezenkívül megkülönbözteti az elsődleges daganat fókuszát és a központi idegrendszer metasztázisokat.
A modern mágneses rezonancia képalkotó képességekkel a diagnosztikai intézkedéseket elég pontosan elvégezhetjük, hogy megtudják a központi idegrendszer elsődleges fókuszának eredetét. Az agy MRI-jét kontrasztjával vagy anélkül végezzük T1, T2 Flair módban - három vetületben, vagy vékony szeletekben axiális vetületben (SPGR mód). Ezek a diagnosztikai módszerek lehetővé teszik a daganatok helyének, méretének, szerkezeti jellemzőinek, az érrendszeri hálózathoz és a közeli agyterületek helyének, méretének, méretének, szerkezeti tulajdonságainak pontos meghatározását.
Ezenkívül a CT (kontrasztjával vagy anélkül), a CT angiográfiát (MR angiográfia), az MR traktográfiát, az MR vagy a CT perfúziót a differenciáldiagnózis részeként lehet elvégezni. Az agy CT/PET-je metioninnal, kolinnal, tirozinnal és más aminosavakkal használjuk, ha jelzett.
Kezelés Agyi gliómák
A specifikus terápia műtéti, kemoterápiás és sugárzási intézkedésekből áll. Ha lehetséges, kötelező a tumor fókuszának teljes reszekciója, amely lehetővé teszi a tünetek gyors enyhítését és a diagnózis szövettani megerősítését.
A besugárzás pozitív hatással van a betegek várható élettartamának növelésére. A teljes 58–60 Gy adagot, amelyet 1,8-2 Gy egyéni besugárzási dózisokra osztunk, alapkivitelben adják be. A daganat helyben besugárzva, emellett akár 3 cm-t is körülvéve. A sugárterápia elfogadhatóbb, szemben a brachiterápiával. Bizonyos esetekben radio-sebészeti módszereket javasolunk, amelyek gamma késsel vagy lineáris gázpedálral, valamint neutronkaptus bór-terápiából állnak.
Az adjuváns kemoterápia szükségessége ellentmondásos. Bizonyos esetekben a nitrosourea készítmények lehetővé tették, hogy másfél évig növeljék a betegek várható élettartamát, ám az ilyen kemoterápia alkalmazásának néhány eredménye negatív volt. Manapság aktívan alkalmazzák a citotoxikus szereket, a neoadjuváns terápiát (sugárzás előtt), kombinált gyógyszereket, intraarteriális kemoterápiát vagy nagy dózisú kemoterápiát, amely további őssejt-transzplantációt alkalmaz.
Általánosságban, a gliómák sikeres kezelése érdekében az átfogó megközelítés nagyon fontos, amelynek mértéke a tömeg malignitásának helyétől és mértékétől, méretétől és a beteg általános egészségétől függ.
Az agytörzs gliomájával kapcsolatban a műtéti beavatkozást ritkán használják. A műtét fő ellenjavallata a fókusz lokalizációjának területe - a létfontosságú részek közvetlen közelében. Bizonyos esetekben a törzs gliómáját mikrosebészeti módszerekkel lehet eltávolítani preoperatív és posztoperatív kemoterápiával. Az ilyen beavatkozás nagyon összetett, és egy idegsebész speciális képesítését igényli.
A sugárzási műtét és különösen a sztereotaktikus műtét, amelynek kitettsége a magas ionizáló dózisok, meglehetősen hatékony. Egy ilyen technika használata a daganatfejlesztés korai szakaszában néha lehetővé teszi a beteg hosszabb remisszióját vagy akár a beteg teljes gyógyítását is.
A sugárzást gyakran kombinálják a kemoterápiával, amely javítja a beavatkozások hatékonyságát és csökkenti a sugárzási terheket. A gliómákban nem minden kemoprevenciós szer terápiásán sikeres, tehát külön-külön írják fel őket, és szükség esetén a recepteket beállítják.
A fájdalom és az alacsonyabb intrakraniális nyomás csökkentése érdekében, a fő kezeléstől függetlenül, tüneti terápiát írnak elő - különösen a kortikoszteroid gyógyszereket, fájdalomcsillapítókat, nyugtatókat.
Gyógyszerek
A kortikoszteroid gyógyszerek befolyásolják a duzzanatot, csökkentik a neurológiai tünetek súlyosságát több napig. A többszörös mellékhatások és a kemoterápiás gyógyszerekkel való káros kölcsönhatások fokozott valószínűségének köszönhetően a szteroidok minimálisan hatékony dózisát használják, a lehető leghamarabb abbahagyva azokat (például a műtét után).
Az antikonvulzánsokat szisztematikusan használják másodlagos megelőző intézkedésként azoknál a betegeknél, akik már epilepsziás rohamokat tapasztaltak. Ezek a gyógyszerek súlyos káros tüneteket okozhatnak, és kölcsönhatásba léphetnek a kemoterápiás gyógyszerekkel.
Az antikoagulánsok különösen relevánsak a posztoperatív szakaszban, mivel a glioma tromboflebitis képződésének kockázata meglehetősen magas (akár 25%).
Jó hatás várható az antidepresszáns-anxiolitika szedése. A 10-30 mg metil-fenidát használata két adagban gyakran lehetővé teszi a kognitív képességek optimalizálását, az életminőség javítását, a munkaképesség fenntartását.
Az agyi ödéma neurológiai kudarcát és jeleit (a fejfájdalom, a tudatosság zavarai) a kortikoszteroid gyógyszerek - különösen a prednizolon vagy a dexametazon - kiküszöbölik. |
A kortikoszteroidok sémáját és adagolását külön-külön választják ki, a minimális effektív dózis gyakorlásával. A kezelési kurzus végén a gyógyszereket fokozatosan visszavonják. |
A kortikoszteroidokat gastroprotektív gyógyszerekkel együtt-protonszivattyú-blokkolókkal vagy H2-HistamineBlokkolókkal együtt. |
A diuretikumokat (furoszemid, mannitol) az agyszerkezetek súlyos duzzanatára és elmozdulására írják elő, mint a kortikoszteroid gyógyszerek kiegészítésére. |
Az elektroencephalogramban lévő görcsös rohamok (beleértve az anamnézist) vagy az epileptiform tünetei esetén az antikonvulzáns terápiát is előírják. Az antikonvulzánsokat nem írják elő profilaktikus célokra. |
A kemoterápiás indikációkkal rendelkező betegek ajánlott olyan antikonvulzánsok szedése, amelyek nem befolyásolják a máj enzim működését. Választott gyógyszerek: Lamotrigin, Valproinsav, Levetiracetam. Nem szabad használni: karbamazepin, fenobarbitál. |
Az agyi gliómák fejfájását kortikoszteroid kezeléssel kezelik. |
Bizonyos fejfájás esetén nem szteroid gyulladásgátló gyógyszereket vagy tramadolot lehet használni. |
Ha a beteg nem szteroid gyulladáscsökkentő gyógyszereket szed, akkor néhány nappal a műtét előtt abbahagyják őket, hogy minimalizálják a műtét során a vérzés esélyét. |
A kiválasztott fájdalom esetekben kábítószer-fájdalomcsillapítók - például fentanil vagy trimeperidin - ajánlhatók. |
A pulmonális embolia elkerülése érdekében a harmadik posztoperatív naptól kezdve az alacsony molekulatömegű heparinok - különösen az enoxaparin-nátrium vagy a nadroparin kalcium - beadását írják elő. |
Ha a beteg szisztematikus antikoaguláns vagy antiagregáns kezeléssel foglalkozik, akkor legkésőbb egy héttel a műtéti beavatkozás előtt egy héttel az alacsony molekulatömegű heparinokba kerül, a műtét előtti egy nappal a műtét után 24–48 órával. |
Ha egy gliómában szenvedő beteg vénás trombózissal rendelkezik az alsó végtagoknál, akkor közvetlen antikoagulánsokkal történő kezelést végeznek. A cava-szűrő elhelyezésének lehetőségét nem zárják ki. |
Kemoterápia az agy rosszindulatú gliomáinak
A gliomák alapvető tumorellenes kemoterápiás kezelési rendjeit tekintik:
- Lomustine 100 mg/m² az első napon, vinkristin 1,5 mg/m² az első és a nyolcadik napon, a Procarbazine 70 mg/m² a nyolc-huszonegyedik napon, hat hetente.
- Lomustine 110 mg/m² hat hetente.
- Temozolomid 5/23 150–200 mg/m² az első napról napra, 28 naponként.
- Temozolomid a kemoteradációs kezelés részeként, minden nap 75 mg/m²-t adnak.
- Temozolomid ciszplatinnal vagy karboplatinnel (80 mg/m²) és temozolomiddal 150-200 mg/m²-en az 1–5 napon 4 hétenként.
- Temozolomid 7/7 100 mg/m²-en a tanfolyam 1-8 és 15-22 napján, négyhetes ismétléssel.
- Bevacizumab 5-10 mg/kg az első és tizenöt napon, és az irinotecan 200 mg/m²-en az első és tizenöt napon, négy hétenként megismételve.
- Bevacizumab 5-10 mg/kg az első, tizenöt és huszonkilenc napon, és a lomustin 90 mg/m²-en az első napon hat héten.
- Bevacizumab 5-10 mg/kg az első és tizenöt napon, lomustin 40 mg az első, nyolc, tizenöt és huszonkettő napon hat hetente megismétlődik.
- Bevacizumab 5-10 mg/kg az első és tizenöt napon, négy hetente megismételve.
A citosztatikus gyógyszerek sok esetben sikeresen gátolják a tumorsejtek növekedését, de nem mutatnak szelektivitást az egészséges szövetek és szervek felé. Ezért a szakértők számos olyan ellenjavallatot azonosítottak, amelyekben a glióma kemoterápiája lehetetlen:
- Túlzott egyéni érzékenység a kemopreventív szerekkel szemben;
- A szív, a vese, a májfunkció dekompenzációja;
- Depressziós hematopoiesis a csontvelőben;
- Mellékvesefunkciós problémák.
A kemoterápiát rendkívüli óvatossággal adják be:
- A szignifikáns szívritmus-zavarokkal rendelkező betegek;
- Cukorbetegséggel;
- Akut vírusfertőzésekhez;
- Idős betegeknek;
- A krónikus alkoholizmusban szenvedő betegek (krónikus alkohol-intoxikáció).
A kemoprevenciós gyógyszerek legsúlyosabb mellékhatása toxicitásuk: a citosztatika szelektíven zavarja a vérsejtek funkcionalitását és megváltoztatja azok összetételét. Következésképpen a vérlemezke és az eritrociták tömege csökken, és vérszegénység alakul ki.
Mielőtt felírnák a beteget a kemoterápiás kurzust, az orvos mindig figyelembe veszi a gyógyszerek toxicitásának mértékét és a használat utáni valószínű szövődményeket. A kemoterápiás kurzusokat mindig a szakemberek és a rendszeres vérfigyelés gondosan figyeli.
A citosztatikus terápia lehetséges következményei:
- Kesztesség, kimaradás;
- Nehéz az ételek lenyelése, száraz nyálkahártyák, parodontitisz, dyspepsia;
- Központi idegrendszer instabilitása, mániás-depresszív rendellenességek, roham szindróma, Asthenia;
- A halló funkció romlása;
- A vérnyomás növekedése a hipertóniás válság kialakulásáig;
- A vérlemezkék, a vörösvértestek, a fehérvérsejtek, a többszörös vérzések, a belső és a külső vérzés csökkenése;
- Veseelégtelenség;
- Allergiás folyamatok;
- Hajhullás, a megnövekedett pigmentáció területeinek megjelenése.
A kemoterápiás kurzusok után a betegek megnövekedett a fertőző betegségek kialakulásának kockázata, és az izom- és ízületi fájdalom gyakori.
A kemoterápiás poszt-kemoterápiás hatások kockázatának csökkentése érdekében szükségszerűen felírják a további rehabilitációs intézkedéseket, amelyek célja a normál vérszám helyreállítása, a kardiovaszkuláris aktivitás stabilizálása, a neurológiai státus normalizálása. A megfelelő pszichológiai támogatást szükségszerűen gyakorolják.
Műtéti kezelés
A műtétet a daganatok fókuszának minél nagyobb eltávolítása érdekében hajtják végre, amelynek viszont csökkentenie kell az intrakraniális nyomást, csökkentenie kell a neurológiai elégtelenséget, és biztosítania kell a kutatáshoz szükséges biológiai anyagot.
- A műtétet egy speciális idegsebészeti osztályon vagy klinikán hajtják végre, amelynek szakemberei a neuro-onkológiai beavatkozásokban tapasztaltak.
- A sebész műanyag csontok trepanációjával való hozzáférést végez a gyanús glióma lokalizációja területén.
- Ha a neoplazma anatómiailag közel helyezkedik el a motoros területekhez vagy útvonalakhoz, vagy a magokban vagy a koponya idegek mentén, intraoperatív neurofiziológiai megfigyelést alkalmazunk.
- Neuronavigációs rendszerek, az intraoperatív fluoreszcencia navigáció 5-aminolevuleninsavval kívánatos a daganatok eltávolításának maximalizálása érdekében.
- A beavatkozás után kontroll CT vagy MRI-t (kontraszt injekcióval vagy anélkül) végezünk az 1-2. Napon.
Ha a glióma műtéti reszekciója lehetetlen, vagy kezdetben elismerték, vagy ha a központi idegrendszer limfóma gyanúja van, akkor biopsziát (nyitott, sztereotaktikus, navigációs monitorozással stb.) Végeznek. |
Az agyi gliomatózisban szenvedő betegeket sztereotaktikus biopsziával igazolják, mivel a terápiás taktika nagymértékben a szövettani képtől függ. |
Bizonyos helyzetekben - idős betegeknél, súlyos neurológiai rendellenességek esetén, a glioma lokalizációja esetén a csomagtartóban és más létfontosságú részekben - a kezelést a tünetek és a képalkotó információk alapján tervezik az általános orvosi konzultáció után. |
A piloid asztrocitómában szenvedő betegek, valamint az agytörzs daganatok és az exofitikus folyamatok nodularis formái ajánlottak resection vagy nyitott biopszián keresztül. |
A diffúz pontin-gliómában és a csomagtartó más diffúz daganataiban szenvedő betegeket sugárterápiával és daganatellenes gyógyszeres kezeléssel kezelik. Ilyen esetekben az ellenőrzés nem szükséges. |
Az agyi hidrocele eltávolítása után szisztematikus mágneses rezonancián és klinikai monitorozáson vesznek részt szisztematikus mágneses rezonancián és klinikai monitorozáson. Ha a daganat a növekedés jeleit mutatja, akkor azt további besugárzással távolítják el. |
Az alacsony fokú rosszindulatú glioma részleges reszekció vagy biopsziája esetén két vagy több kockázati tényezővel rendelkező betegeket szükségszerűen sugárterápiával és/vagy kemoterápiával kezelnek. |
A teljes reszekció kötelező a subependimális óriás sejt asztrocitómában szenvedő betegek számára. |
Az Everolimust diffúz szubpendimális óriás sejt asztrocitómára írják elő. |
A piloid asztrocitómát beavatkozás után mágneses rezonancia képalkotással kell eltávolítani, hogy tisztázzák a tumorszövet radikális reszekciójának minőségét. |
A glioblastómában a posztoperatív terápiát (sugárterápiát) (sugárterápiát) kell kombinálni a temozolomid alkalmazásával. |
A műtét utáni anaplasztikus asztrocitómában a további gyógyszeres kezeléssel végzett sugárterápia indokolt. Lomustin, temozolomidot használnak. |
Az anaplasztikus oligodendrogliómában vagy oligoastrocytómában szenvedő betegek sugárterápiát és kemoterápiát (Temozolomid vagy PCV monoterápiát) kapnak műtét után. |
Az idős betegeket, akiknek kiterjedt magas rosszindulatú glioma van, hipofrakciós módban besugárznak, vagy monoterápiát végeznek temozolomiddal. |
Glioma megismétlődése esetén az újbóli műtét és az azt követő kezelési taktikák lehetőségét a szakemberek konfigumja tárgyalja. A visszatérés optimális kezelési módja: Újraszabályozás + szisztémás kemoterápia + ismételt sugárterhelés + palliatív mérések. Ha lokalizált kisebb területek vannak a visszatérő daganatok növekedésének, akkor a radio-sebészet használható. |
A visszatérő glioma növekedésének választott gyógyszerei a temozolomid és a bevacizumab. |
Az erősen rosszindulatú oligodendrogliomák és anaplasztikus asztrocitómák megismétlődése a temozolomid-kezelés indikációja. |
A pleomorf xanthoastrocytoma kötelező adjuváns kemoterápia nélkül eltávolítják. |
A gliómák egyik sajátossága a kezelés és az eltávolítás nehézsége. A sebész célja, hogy a daganat szöveteit a lehető legteljesebben távolítsa el az állapot kompenzációjának elérése érdekében. Számos beteg képes javítani az életminőséget és meghosszabbítani azt, de az erősen rosszindulatú daganatok esetében a prognózis továbbra is kedvezőtlen: a kóros fókusz újbóli növekedésének valószínűsége fokozott.
Táplálkozás az agy gliómájához
Diéta rosszindulatú daganatokban szenvedő betegek számára - ez egy fontos pont, amelyre sajnos sok ember nem fordít nagy figyelmet. Időközben, az étrend változásainak köszönhetően lassíthatják a glióma fejlődését, erősíthetik és megrázhatják az immunitást.
Az étkezési változás fő területei:
- A metabolikus folyamatok normalizálása, az immunvédelem erősítése;
- A test méregtelenítése;
- Az energiapotenciál optimalizálása;
- Az összes szerv és rendszer normál működésének biztosítása számukra ilyen nehéz időszakban.
Racionális és kiegyensúlyozott étrendre van szükség, mivel az alacsony rosszindulatú daganatok korai stádiumában szenvedő betegek és a glioblastoma utolsó szakaszában szenvedő betegek. A gondosan kiválasztott étrend hozzájárul az általános jólét javulásához, a sérült szövetek visszanyeréséhez, ami különösen fontos a citosztatikus és a sugárzás kezelés hátterében. A táplálkozási komponensek egyensúlya és a megfelelő anyagcsere-folyamatok megakadályozzák a fertőző fókuszok kialakulását, blokkolják a gyulladásos reakciókat, megakadályozzák a test kimerülését.
A következő ételek és italok ajánlottak az agyi gliómához:
- Piros, sárga és narancssárga színű gyümölcsök és zöldségek (paradicsom, őszibarack, sárgabarack, sárgarépa, répa, citrusfélék), amelyek karotinoidokat tartalmaznak, amelyek megvédik az egészséges sejteket a sugárterápia negatív hatásaitól;
- Káposzta (karfiol, brokkoli, brüsszeli csírák), retek, mustár és más növényi termékek, amelyek indolot tartalmaznak - egy aktív anyag, amely semlegesíti a káros mérgező és kémiai tényezőket;
- Zöldek (kapor, petrezselyem, fiatal pitypang és csalán levelek, rebarbara, sült saláta kitûnõ, spenót), zöld borsó és spárga, spárgabab és algák (tengeri moszat, spirulina, chlorella);
- Zöld tea;
- Fokhagyma, hagyma, ananász, amelyek daganatellenes és méregtelenítő képességgel rendelkeznek;
- Korpa, gabonafélék, teljes kiőrlésű kenyér, hüvelyesek, gabonafélék és magok csírázott hajtásai;
- Sötét szőlő, málna, szamóca és szamóca, áfonya, szeder, gránátalma, ribizli, feketelevelek, rovaros, áfonya, tengeri bakikás, cseresznye és más bogyók, amelyek természetes antioxidánsokat tartalmaznak, amelyek csökkentik a szabad radikálisok, vírusok és karcinogének negatív hatásait;
- Alacsony zsírtartalmú tejtermékek.
Ne terhelje az emésztőrendszert és az egész testet nehéz és zsíros ételekkel. Hasznos frissen sajtolt házi gyümölcsleveket, turmixokat, morzsákat használni. Az omega-3 zsírsavak forrásait, például a halolajat, a lenmagolajat vagy a lenmagot hozzá kell adni az edényekhez.
Jobb, ha teljesen elkerüljük a cukrot és az édességeket. De egy kanál méz egy csésze vízzel nem árt: a méhek termékei kiejtettek gyulladásgátló, antioxidáns és daganatellenes hatásokkal. A méz használatának egyetlen ellenjavallata a termék allergiája.
Az étrendből ki kell zárni:
- Hús, zsír, belső;
- Vaj, zsíros tejtermékek;
- Füstölt hús, kolbász, konzerv hús és hal;
- Alkohol bármilyen formában;
- Édességek, sütemények, sütemények és sütemények, cukorkák és csokoládék;
- Kényelmi ételek, gyorséttermek, harapnivalók;
- Sült ételek.
Naponta elegendő zöldséget, zöldséget, gyümölcsöt és tisztítást kell fogyasztania.
A kemoterápia és az azt követő egy ideig, házi készítésű zöldség- és gyümölcsleveket kell inni, házi készítésű, alacsony zsírtartalmú túróit, tejet és sajtot kell fogyasztania. Fontos, hogy rengeteg folyadékot igyon, fogmosni és gyakran öblíteni a száját (naponta körülbelül négyszer).
Optimális étkezés az agyi glióma betegek számára:
- Zöldségkásók;
- Oldalsó ételek és gabonafélékből készült levesek (lehetőleg hajdina, zabliszt, rizs, kuszkusz, bulgur);
- Párolt sajttorta, puding, pudingok;
- Párolt és sült zöldségek;
- Pörköltek, zöldséglevesek, első és második ételek a hüvelyesektől (beleértve a szóját), a pâtés-t és a szufflét;
- Turmixok, zöld tea, kompoták és morzsák.
Megelőzés
Ha valaki egészséges életmódot vezet, és rokonai között nem volt rákpatológia esete, akkor minden esélye van arra, hogy ne kapjon agyi gliómát. Az ilyen daganatoknak nincs konkrét megelőzése, ezért a fő megelőző pontokat megfelelő táplálkozásnak, fizikai aktivitásnak, a rossz szokások elkerülésének, a foglalkozási és háztartási veszélyeknek hiánya.
A szakemberek számos egyszerű, mégis hatékony ajánlást adnak:
- Igyon több tiszta vizet, kerülje az édesített szódákat, csomagolt gyümölcsleveket, energiaitalokat és alkoholt.
- Kerülje a foglalkozási és háztartási veszélyeket: Kevesebb érintkezés a vegyi anyagokkal, korrozív oldatokkal és folyadékokkal.
- Próbáljon elkészíteni ételeket forrás, pörkölés, sütés, de nem sütéssel. Adja meg az egészséges, minőségi házi készítésű ételeket.
- Az étrend nagy részének növényi ételeknek kell lennie, beleértve a zöldeket, függetlenül az évszaktól.
- Egy másik negatív tényező a túlsúlyos, amelyet meg kell szabadulni. A súlyszabályozás nagyon fontos az egész test egészsége szempontjából.
- A növényi olajokat mindig előnyben kell részesíteni a vaj és a zsír helyett.
- Ha lehetséges, kívánatos a környezetbarát termékek, a hormonok, zöldségek és gyümölcsök nélküli húst preferencia előnyben részesíteni nitrátok és peszticidek nélkül. Jobb, ha teljesen elkerüljük a vörös húst.
- Ne vegyen be multivitamin-készítményeket indikációk nélkül és nagy mennyiségben. Ne szedj semmilyen gyógyszert orvos vény nélkül: Az öngyógyítás gyakran nagyon-nagyon veszélyes.
- Ha gyanús tünetek jelentkeznek, meg kell látogatni egy orvosot, anélkül, hogy megvárnák a helyzet súlyosbodását, a káros hatások és a szövődmények kialakulását.
- A magas glikémiás indexű édességek és ételek az étrend nemkívánatos alkotóelemei.
- Minél korábbi ember megy az orvosokhoz, annál jobb a gyógymód esélye (és ez szinte bármilyen betegségre vonatkozik, beleértve az agy gliómáját).
Az onkopatológia kialakulásának megakadályozása érdekében elegendő időre van szükség az alváshoz és a pihenéshez, elkerülve az alkoholos italok túlzott fogyasztását, a jó minőségű természetes ételek részesítését, a készülékek (különösen a mobiltelefonok) használatának csökkentését.
A tumorbetegségek gyakran előfordulnak idős és idős embereknél. Ezért fontos, hogy fiatal kortól figyelje meg saját egészségét, és ne provokáljon kóros folyamatokat egészségtelen életmód és egészségtelen szokások révén.
Az onkológia pontos kiváltó okait még nem tisztázták. Egy bizonyos szerep természetesen azonban kedvezőtlen foglalkozási és környezeti feltételeket, ionizációnak és elektromágneses sugárzásnak, hormonális változásoknak. Ne maradjon hosszú és rendszeresen a nap alatt, hagyjon hirtelen változásokat a környezeti hőmérsékleten, a fürdőben vagy a szaunában történő túlmelegedés, gyakran forró fürdőket vagy zuhanyzókat.
Egy másik kérdés: Hogyan lehet megakadályozni az agyi glióma megismétlődését a sikeres kezelés után? A daganatok növekedésének megismétlődése összetett és sajnos gyakori szövődmény, amelyet előzetesen nehéz megjósolni. A betegek ajánlhatók rendszeres megelőző vizsgákon és ellenőrzések elvégzéséhez, onkológus látogatásához és évente legalább kétszer látogatáshoz, egészséges életmódhoz, egészséges és természetes ételek étkezéséhez, a mérsékelt fizikai aktivitás gyakorlásához. Egy másik állapot az élet szeretetének, az egészséges optimizmusnak, a sikerhez való pozitív hozzáállás minden körülmények között. Ez magában foglalja a család barátságos légkörét és a munkahelyi munkát, a türelmet és a közeli emberek feltétel nélküli támogatását.
Előrejelzés
Az agy állapota és a glioma jellemzői a kimutatás idején ugyanúgy befolyásolják a túlélési arányt, mint a kezelés. A beteg és életkorának kielégítő általános egészsége javítja a prognózist (a prognózis optimistabb a fiatal betegeknél). Fontos mutató a daganat szövettani képe. Így az alacsony fokú gliómák jobb prognózissal rendelkeznek, mint az anaplasztikus gliómák, és még inkább a glioblastómák (a legkedvezőbb tumor folyamatok). Az asztrocitómák rosszabb prognózissal rendelkeznek, mint az oligodendrogliomák.
A rosszindulatú asztrocitómák rosszul reagálnak a terápiára, és viszonylag alacsony túlélési arányuk hat-öt év. Ugyanakkor az alacsony fokú gliómák várható élettartamát 1-10 évre becsülik.
A rosszindulatú asztrocitómák alapvetően gyógyíthatatlanok. A kezelés iránya általában magában foglalja a neurológiai megnyilvánulások (beleértve a kognitív diszfunkciót is) csökkentését és a várható élettartam növelését, miközben megőrzi a lehető legmagasabb életminőséget. A tüneti terápia vonzza a rehabilitációs intézkedések hátterét. A pszichológus munkája szintén fontos.
Az elmúlt évtizedben a tudósok némi előrelépést értek el az agydaganatok természetének megértésében és azok kezelésében. Sokkal többet kell tenni a betegség prognózisának optimalizálása érdekében. A szakemberek elsődleges feladata manapság a következők: Az agyi gliómának több sémával kell rendelkeznie a probléma hatékony kiküszöbölésére, mind a fejlődés korai, mind későbbi szakaszaiban.

