A cikk orvosi szakértője
Új kiadványok
Transzmurális szívinfarktus
Utolsó ellenőrzés: 07.06.2024

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
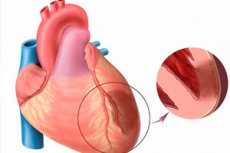
Amikor az akut miokardiális infarktusról beszélünk, a szív ischaemia egyik legveszélyeztetőbb formáját értjük. Arról szól, hogy a miokardium egy bizonyos területének ischaemiás nekrózisáról szól, amely a szívizom oxigén szükségessége és az erek általi szállításának tényleges szintje közötti egyensúlyhiány következménye. A transzmurális miokardiális infarktus viszont különösen súlyos patológiának tekinthető, amikor a nekrotikus fókuszok károsítják a kamrai fal teljes vastagságát, az endokardiumtól kezdve és az epikardiumig. A patológia mindig akut és nagy-fókuszos, amelynek csúcspontja a posztinfarktus kardioszlerózis kialakulásában. A tüneteket fényesen kiejtik, összehasonlítva egy tipikus infarktus képével (kivétel - a hátsó szívfala infarktus, gyakran rejtett módon haladnak). A prognózis közvetlenül a sürgősségi orvosi ellátás időszerűségétől függ. [1]
Járványtan
A szív- és érrendszeri betegségeket a leggyakoribb haláloknak tekintik a világ számos gazdaságilag fejlett régiójában. Például az európai országokban évente több mint négy millió ember hal meg a szívkatológiákból. Meg kell jegyezni, hogy a halálos esetek több mint fele közvetlenül kapcsolódik olyan kockázati tényezőkhöz, mint a magas vérnyomás, az elhízás, a dohányzás, az alacsony fizikai aktivitás.
A miokardiális infarktus, mint a szívkoszorúér-betegség bonyolult változata, jelenleg a felnőttek fogyatékosságának fő oka, 11%-os halálozási arány.
A transzmurális infarktus gyakrabban érinti a 40-60 éves korosztályhoz tartozó férfiakat. A nők 1,5-2-szer kevésbé gyakran szenvednek ilyen típusú infarktusban.
Az utóbbi években nőtt a transzmurális patológia előfordulása fiatal betegeknél, 20-35 éves korban.
A transzmurális miokardiális infarktus a legsúlyosabb és életveszélyes állapotok közé tartozik, a kórházi halálozás gyakran eléri a 10-20%-ot. A leggyakoribb kedvezőtlen eredményt megfigyeljük az egyidejű diabetes mellitusban, hipertóniában, valamint a visszatérő infarktus-támadásokban.
Okoz Transzmurális szívinfarktus.
A betegek túlnyomó többségében a transzmuralis infarktus fejlődése a koszorúér-edény fő csomagtartójának vagy ágának elzáródásával jár. E rendellenesség során a miokardium vérellátás hiánya, a hipoxia növekszik, ami súlyosbodik a szívizom növekedésével. A miokardiális funkcionalitás csökken, a szövet egy bizonyos részén nekrózison megy keresztül.
A koszorúér-lumen szűkítése az ilyen okokból következik be:
- A krónikus érrendszeri patológia - az ateroszklerózis, a koleszterin elemek (plakkok) lerakódásával az érfalakon - a leggyakoribb tényező a miokardiális infarktusok előfordulásában. Ezt a transzmurális infarktus halálos eredményének 95% -ában találja meg. Az atherosclerosis általános jeleit a vér lipidszintjének növekedésének tekintik. Az infarktus komplikációk kockázata drámai módon növekszik, ha az érrendszeri lumen legalább 75% -kal blokkolja.
- A vérrögök képződése és mozgása az erekben - az érrendszeri trombózis - kevésbé gyakori, de egy másik lehetséges oka a véráramlás elzáródásának a koszorúér keringésében. A trombi a bal kamrából (ahol a pitvarfibrillációk és a szeleppatológia miatt képződik) a koszorúér hálózatba léphet be, vagy egy nem bántalmazott foramen ovale-on keresztül.
A speciális kockázati csoportok között szerepelnek azok az emberek, akiknek súlyos örökletes hajlamuk van (szív- és érrendszeri patológiák a családi vonalban), valamint az 50-55 év feletti nehéz dohányosok és emberek. S[2]
Az atherosclerosis kialakulásához való negatív hozzájárulás a következők:
- Nem megfelelő étrend;
- Anyagcsere-rendellenességek, elhízás;
- Nem elegendő fizikai aktivitás, hypodynamia;
- Diagnosztizált artériás hipertónia;
- Bármilyen típusú cukorbetegség;
- Szisztémás patológiák (elsősorban vaszkulitisz).
Kockázati tényezők
A szív mindig akut reagál bármilyen keringési elégtelenségre és hipoxiára. Amikor egy koszorúér artériás edény lumenje blokkolva van, és lehetetlen alternatív véráramlást biztosítani, a szív myocytes - miokardiális sejtek - fél órán belül elkezdenek meghalni az érintett területen.
A koszorúér-hálózat ateroszklerotikus folyamatainak eredményeként zavart vérkeringés az esetek 98% -ában a transzmurális miokardiális infarktus "bűnös".
Az atherosclerosis befolyásolhatja egy vagy több koszorúér artériát. Az érintett edény szűkítése különbözik - a véráramlás mértékének mértéke a szűkített szegmens hosszában. Ha egy ember vérnyomása emelkedik, akkor az endothel réteg megsérül, az ateroszklerotikus plakk telítettsé válik a vérrel, amely később véralvad és trombuszt képez, és a helyzetet egy szabad érrendszeri luménnel súlyosbítva.
A vérrög nagyobb valószínűséggel képződik:
- Az atherosclerotikus plakk lézió területén;
- Az endothel károsodás területén;
- Az artériás edény szűkítésének helyén.
A miokardiális nekrózis növelése különböző méretű lehet, és a transzmurális nekrózis gyakran az izomréteg megszakadását váltja ki. Az olyan tényezők, mint a vérszegénység, a fertőző gyulladásos folyamatok, a láz, az endokrin és az anyagcsere-betegségek (beleértve a pajzsmirigy patológiákat), súlyosbítják a miokardiális ischaemiát. [3]
A transzmurális miokardiális infarktus kialakulásának legjelentősebb kockázati tényezőit tekintik:
- Vér lipid egyensúlyhiány;
- Hosszú távú vagy nehéz dohányzás;
- Cukorbetegség;
- Megnövekedett vérnyomás;
- Bármilyen mértékű elhízás;
- Pszichoszociális szempontok (gyakori stressz, depresszió stb.);
- Hypodynamia, testmozgás hiánya;
- Nem megfelelő táplálkozás (nagy mennyiségű állati zsír és transz-zsír fogyasztása a növényi ételek alacsony fogyasztásának hátterében);
- Alkoholfogyasztás.
"Kicsi", a viszonylag ritka kockázati tényezőket tekintik:
- Köszvény;
- Folsavhiány;
- Pikkelysömör.
Jelentősen súlyosbítja a miokardiális infarktus lefolyását, például:
- Férfi lenni;
- Trombolízis;
- Akut koszorúér-betegség;
- Dohányzó;
- Örökletes súlyosbodás a szívkoszorúér betegség miatt;
- Bal kamrai meghibásodás;
- Kardiogén sokk;
- Kamrai ritmuszavarok;
- Atrioventrikuláris blokk;
- Egy második szívroham;
- Öregség.
Pathogenezis
Az infarktus fejlesztésének folyamata a miokardium és a myocyták halálának állandó változásainak kialakulásával jár.
A miokardiális infarktus tipikus megnyilvánulása a rendellenes Q-beatok elektrokardiográfiai kimutatása, amely meghaladja a normát az időtartamban és az amplitúdóban, valamint az R-sertés amplitúdójának enyhe növekedése a mellkasi vezetékekben. A Q és az R-fogak amplitúdóinak aránya meghatározza a károsodás mélységét. Vagyis minél mélyebb Q és alacsonyabb R, annál inkább kiejtik a nekrózis mértékét. A transzmurális nekrózist az R-pontok eltűnése és a QS komplex rögzítése kíséri.
A koszorúér-trombózis kialakulása előtt az atheroscleroticus plakk endothel rétegét érinti, amelyet a trombogén vérfaktorok (A2 tromboxán stb.) Növekedésének növekedése kíséri. Ezt a hemodinamikai kudarcok, az érrendszer hirtelen változásai, a katecholamin-indexek ingadozásai nyomják.
Az atheroscleroticus plakk károsodása központi nekrózisával és extramural trombózisával, valamint egy kis stenosissal gyakran a transzmuralis infarktus vagy a hirtelen koszorúér-halálos szindróma kialakulásával ér véget. A friss ateroszklerotikus tömegek, amelyek nagy mennyiségű atherogén lipoprotát tartalmaznak, különösen hajlamosak a repedésre.
A miokardiális károsodás kialakulása leggyakrabban a reggeli órákban fordul elő, amelyet a koszorúér-érrendszer cirkadián változások jelenléte és a katecholamin szintjének változásai magyaráznak.
A transzmuralis infarktus fiatalkorban történő kialakulását a koszorúér erek veleszületett hibái, a fertőző endokarditisz, a szív myxomák, aorta stenosis, eritremia stb. Veleszabokból származó embolizmus oka lehet. Ezekben az esetekben akut egyensúlyhiány van az oxigénben lévő szívizom és az ellátás közötti igény között. A transzmurális nekrózist a hiperkatecholemia súlyosbítja.
Nyilvánvaló, hogy a legtöbb akut transzmurális miokardiális infarktus esetében az oka a koszorúér erek, a trombózis és a hosszan tartó okklúziós görcs stenotikus atherosclerosis.
Tünetek Transzmurális szívinfarktus.
A transzmurális infarktus klinikai képe több szakaszon megy keresztül, amelyek tünetikusan különböznek egymástól.
Az első szakasz a prodromális vagy az előinfarktus, amely körülbelül egy hétig tart, és a stresszhez vagy a fizikai túlterheléshez kapcsolódik. Ennek az időszaknak a tünetét az angina támadások megjelenése vagy súlyosbodása jellemzi, amelyek gyakoribbá és súlyosabbá válnak: az instabil angina alakul ki. Az általános jólét is megváltozik. A betegek elkezdenek motiválatlan gyengeséget, fáradtságot, hangulatvesztést, szorongást, alvást zavarni. A fájdalomcsillapítók, amelyek korábban segítettek a fájdalom kiküszöbölésében, most nem mutatnak hatékonyságot.
Ezután, ha nem nyújtanak segítséget, akkor a következő - akut - a patológia stádiuma megtörténik. Időtartamát a szívizom ischaemia pillanatától a nekrózis első jeleiig (a szokásos időtartam - fél órától néhány óráig) mérik. Ez a szakasz a felső végtag, a nyak, a váll vagy az alkar, az állkapocs, a Scapula felsõ szívfájdalmával kezdődik. A fájdalom lehet folyamatos (tartós) vagy hullámos. Az autonóm idegrendszer stimulációjának jelei vannak:
- Hirtelen gyengeség, lélegzetelállító érzés;
- A halál félelmének akut érzése;
- "átitatás" izzadság;
- Nehézségeket okoz még nyugalomban is;
- Émelygés (valószínűleg a hányás pontjáig).
A bal kamrai kudarc kialakul, amelyet dyspnea és csökkent impulzusnyomás jellemez, amelyet szív asztma vagy tüdőödéma követ. A kardiogén sokk lehetséges komplikáció. Az aritmiák jelen vannak a betegek túlnyomó többségében.
Első jelek
A transzmurális infarktus első "harangjai" leggyakrabban néhány órával vagy akár nappal a támadás kialakulása előtt jelennek meg. Azok az emberek, akik figyelmesek egészségükre, figyelhetnek rájuk, és időben orvosi segítséget kérhetnek.
A közelgő patológia legvalószínűbb jelei:
- A mellkasi fájdalom előfordulása időnként vagy közvetlenül a fizikai aktivitás, az erős érzelmi állapotok és a tapasztalatok után;
- Az angina támadások gyakoribb előfordulása (ha volt ilyen);
- Instabil szív, erős szívverés és szédülés érzése;
- A nitroglicerin hatása hiánya (a mellkas fájdalmait nem ellenőrzik, bár a gyógyszer korábban segített).
Fontos megérteni a helyzet súlyosságát: az összes rögzített transzmurális infarktus esete közül legalább 20% -uk halálos a támadás első 60 percében. És az itt működő orvosok hibája, általában nem. A halálos eredmény a beteg vagy szeretteinek késleltetése miatt következik be, akik nem sietnek kapcsolatba lépni az orvosokkal, és nem hívják meg a "sürgősségi segítséget" időben. Emlékeztetni kell arra, hogy ha van olyan személy, akinek fokozott a szívroham kockázata a családban, akkor minden közeli embernek egyértelműen tudnia kell cselekedeteik algoritmusát a szívroham kialakulásakor.
A transzmurális miokardiális infarktus meglehetősen erős és tartós fájdalom szindrómával gyanítható. Fájdalmas megnyilvánulások - szorítás, pecky - a mellkasban érezhetőek, képesek "visszahúzni" a felső végtagban (gyakrabban balra), a váll vagy a nyaki területet, a test oldalát vagy a lapátot. További jelek, amelyekre figyelmet kell fordítani:
- Az az érzés, hogy nincs elég levegő a lélegzethez;
- A rettegés érzése, saját halálának premoníciója;
- Fokozott izzadás;
- Bőr pallor.
A miokardiális infarktus egyik megkülönböztető tulajdonsága a szokásos angina-támadástól: A fájdalom szindróma nem térít ki nyugalomban, nem tűnik el a nitroglicerin reszorpciója után, több mint 15-20 percig tart. [4]
Szakaszai
A morfológiai tünetek szerint a miokardiális infarktusnak három szakasza van (ezeket ritkán jelzik a diagnosztikai vonalban, mivel helyesebb a patológia időtartamát napokban felírni):
- Az ischaemia szakasz (egy kicsit korábban akut fókuszos ischaemiás miokardiális disztrófia stádiumú) - 6-12 óráig tart.
- Necrosis stádium - legfeljebb 1-2 hétig tart.
- Szervezeti szakasz - akár 4 hétig tart.
Forms
A kóros fókusz lokalizációjától függően megkülönbözteti az ilyen típusú transzmurális infarktusokat:
- Elülső fali elváltozás (elülső, anterosuperior, anterolateralis, anterozeptális transzmurális infarktus;
- A hátsó (alsó) fal léziója (alsóbbrendű, inferolaterális, alsóbbrendű hátsó, diafragmatikus infarktus);
- Apikális-laterális, felső-laterális, bazális-laterális léziók;
- Hátsó, oldalirányú, hátsó-bazális, poszterolaterális, hátsó-szeptális léziók;
- Hatalmas jobb kamrai infarktus.
A patológiás nekrotikus folyamat terjedése szerint a transzmural mellett más típusú infarktus fókuszok is vannak:
- Intramural;
- Subepicardial;
- Subendocardial.
A legtöbb betegnél transzmurális és szubendokardiális léziók diagnosztizálnak.
A sérülés mértékétől függően megkülönböztetett:
- Mikronecrosis (más néven fókusz nekrózis);
- Sekély nekrózis;
- Nagy fókuszos nekrózis (viszont kicsi, közepes és kiterjedt változatra osztva).
Az elülső miokardiális fal transzmurális infarktusa gyakrabban kapcsolódik a bal koszorúér fő csomagtartójának vagy annak ágának - az elülső csökkenő artériának - elzáródásához. A patológiát gyakran kamrai extrasystole vagy tachikardia, szupraventrikuláris aritmia kíséri. A vezetési zavarok általában stabilak, mivel ezek a vezetőképes rendszer szerkezetének nekrózisával járnak.
Az alsóbbrendű miokardiális fal transzmurális infarktusa befolyásolja a membránhoz szomszédos területeket - a hátsó fal membrán szakaszát. Időnként egy ilyen infarktust hátsó membránnak, membránnak vagy alacsonyabbrendűnek nevezik. Egy ilyen lézió gyakran hasi típusú, tehát a problémát gyakran összetévesztik olyan betegségekkel, mint az akut appendicitis vagy a pancreatitis.
A bal kamra akut transzmurális miokardiális infarktusa a transzmurális léziók túlnyomó többségében fordul elő. A nekrózis fókusza lokalizálható az elülső, hátsó vagy alsóbbrendű falban, csúcsban, interventricularis septumban, vagy több zónát tartalmaz egyidejűleg. A jobb kamrát viszonylag ritkán érintik, és a pitvarok még ritkábban.
A transzmural anterolaterális miokardiális infarktus a bal kamrai károsodás egyik formája, amelyben az elektrokardiogram megnövekedett Q-fogakat mutat az I., AVL, V4-6 vezetékben, valamint az ST-szegmens elmozdulása az izolációból és a negatív koszorúér-tába. A bal kamra oldalsó falának elülső aspektusát befolyásolja a bal oldali körüli artériák vagy ágai elzáródása miatt.
A transzmurális inferolaterális miokardiális infarktus az elülső csökkenő artéria vagy a boríték artériás csomagtartó elzáródásának következménye.
Az oldalsó fal transzmurális miokardiális infarktusa az átlós artéria elzáródásából vagy a bal circumflex artéria poszterolaterális ágából származik.
A transzmurális elülső szeptális miokardiális infarktust a nekrotikus fókusz helye jellemzi a bal kamra elülső falának jobb részében és az interventricularis septum elülső részében, amely szintén a bal kamra jobb fala. A lézió eredményeként a gerjesztő vektorok hátulról és balra indulnak, így a jellegzetes elektrokardiográfiai változásokat csak a jobb mellkasi vezetékekben kell figyelembe venni.
A nagy fókuszos transzmurális miokardiális infarktus, más néven kiterjedt vagy patológiás QS-sel rendelkező MI, a legveszélyesebb patológia, amely nagyon súlyos és életveszélyes következményekkel jár a beteg számára. A kiterjedt transzmurális miokardiális infarktus gyakorlatilag nincs esélye a betegeknek.
Komplikációk és következmények
A transzmurális infarktus szövődményei sajnos nem ritkák. Fejlesztésük drasztikusan megváltoztathatja a betegség előrejelzését. A leggyakoribb káros hatások között szerepel a kardiogén sokk, a súlyos ritmus zavarok és az akut szívelégtelenség.
A késleltetett kimenetelek túlnyomó többsége a kötőszövet-zóna kialakulásának köszönhető a halott szívszövet területén. A prognózis viszonylag javítható a szívműtéttel: a műtét aortokoronális bypass, perkután koszorúér-angiográfiából stb.
Az érintett terület kötőszövetének cseréje megakadályozza a teljes miokardiális összehúzódást. Vezetési rendellenességek fordulnak elő, a szívteljesítmény változásai. Szívelégtelenség alakul ki, a szervek súlyos hipoxiát kezdenek.
Időt és intenzív rehabilitációs intézkedéseket igényel, hogy a szív a lehető legnagyobb mértékben alkalmazkodjon az új munkakörülményekhez. A kezelésnek folyamatosnak kell lennie, a fizikai aktivitást fokozatosan kell növelni, az orvosi szakember gondos felügyelete alatt.
A leggyakoribb késleltetett szövődmények némelyike a következők:
- Szív aneurizma (a szívfal szerkezeti változása és duzzadása egy zsák formájában, ami csökkent a vérkiürítés és a szívelégtelenség növeléséhez);
- Thromboembolia (fizikai inaktivitás vagy az orvosi tanácsok követésének elmulasztása miatt előfordulhat);
- A szívfunkció krónikus kudarca (a bal kamrai összehúzódó aktivitás károsodott, láb ödéma, dyspnea stb. Nyilvánvaló eredményeként).
A transzmurális infarktus utáni szövődmények kockázata fennáll a beteg életében. Különösen gyakran a betegek ismétlődő támadást vagy visszaesést alakulnak ki. A fejlődés elkerülésének egyetlen módja az, ha rendszeresen ellátogat egy kardiológusra, és pontosan követi az összes ajánlását.
A transzmurális miokardiális infarktus nagyon súlyos patológia, amely, amikor a szövődmények csatlakoznak, szinte nem hagynak esélyt a beteg számára. A leggyakoribb következmények között:
- A ritmikus szív aktivitás megsértése (pitvarfibrilláció, extrasystolic aritmiák, paroxysmal tachikardia). Gyakran a beteg meghal, amikor a kamrai fibrilláció bekövetkezik, és tovább alakul a fibrillációvá.
- Növekszik a szívelégtelenség a bal kamrai diszfunkcióval, és ennek következtében a tüdőödéma, a kardiogén sokk, a vérnyomás éles csökkenése, blokkolta a vese szűrését és a halálos eredményt.
- A pulmonális artériás thromboembolia, amely tüdőgyulladás, tüdő infarktus és - halál eredményeként eredményez.
- Szív tamponád a miokardium megszakadása és a vér törése miatt a perikardiális üregbe. Ezen esetek többségében a beteg meghal.
- Akut koszorúér aneurizma (duzzadó heg terület), amelyet a szívelégtelenség növelése követ.
- Thromboendocarditis (fibrin lerakódás a szívüregben további leválasztással és stroke-val, mesenteriális trombózissal stb.).
- Postinfarktion szindróma, amely magában foglalja a perikarditisz, artritisz, pleurisy stb. Fejlődését.
Ahogyan a gyakorlat azt mutatja, a transzmurális miokardiális infarktuson átesett betegek legnagyobb hányada a korai (kevesebb, mint 2 hónapos) utáni szakaszban meghal. Az akut bal kamrai kudarc jelenléte jelentősen súlyosbítja a prognózist. [5]
Diagnostics Transzmurális szívinfarktus.
A diagnosztikai intézkedéseket a lehető leghamarabb kell végrehajtani. Ugyanakkor a diagnózis teljességét nem szabad figyelmen kívül hagyni, mivel sok betegséget, nemcsak a szívkatológiákat, hasonló klinikai kép kíséri.
Az elsődleges eljárás az elektrokardiográfia, amely jelzi a koszorúér elzáródását. Fontos, hogy figyeljünk a tünetekre - különösen egy kiejtett mellkasi fájdalom szindróma, amely legalább 20 percig tart, amely nem reagál a nitroglicerin beadására.
Egyéb dolgok, amelyekre figyelni kell:
- Patológiás jelek a lefoglalást megelőzően;
- A nyaki fájdalom, az állkapocs, a felső végtag "visszapattanása".
A transzmurális infarktus fájdalomérzékelései gyakrabban intenzívek, ugyanakkor légzési nehézségek, tudatosság rendellenességei, syncope. A transzmurális léziónak nincs konkrét jele. A pulzusszám szabálytalansága, Brady vagy tachikardia, a nedves rekedtség lehetséges.
A hangszeres diagnózist mindenekelőtt elektrokardiográfiával kell ábrázolni: ez a fő kutatási módszer, amely egy mély és kitágult Q-fogak, csökkentett R amplitúdó, ST-szegmens emelkedését fedi fel az izolin felett. Egy idő múlva megfigyelhető egy negatív T-fogak képződése, az ST-szegmens csökkenése.
A koronarográfia további módszerként használható. Ez egy különösen pontos módszer, amely lehetővé teszi nemcsak a koszorúér érrendszeri elzáródásának kimutatását trombus vagy atherosclerotic plakk által, hanem a kamrák funkcionális képességének felmérésére, az aneurizmák és a boncolások kimutatására is.
A laboratóriumi vizsgálatok szintén kötelezőek - mindenekelőtt a CPK (kreatin-foszfokináz-MB) MB-frakciója - a teljes kreatin-foszfokináz (a miokardiális infarktus fejlődésének specifikus mutatója) myocardialis frakciója - meghatározásra kerül. Ezenkívül meghatározzuk a szív-troponinokat (kvantitatív vizsgálat), valamint a myoglobin szintet.
A mai napig más új mutatókat fejlesztettek ki, amelyeket azonban még nem használnak széles körben. Ezek a zsírsav-kötő protein, a miozin könnyű láncok, a glikogén-foszforiláz BB.
A kórház előtti szinten aktívan használják a diagnosztikai immunikromatográfiás tesztet (gyors teszteket), segítve a biomarkerek gyors meghatározását a troponin, a myoglobin, a kreatin-kináz-MB. A gyors teszt eredménye csak tíz perc alatt értékelhető. [6]
Akut transzmurális miokardiális infarktus EKG
A klasszikus elektrokardiográfiai képet infarktusban a patológiás Q-fogak megjelenése, amelyek időtartama és amplitúdója magasabb a normálnál. Ezen túlmenően a mellkasi vezetékekben az R-Beats amplitúdójának gyenge növekedése van.
A szívizom-nekrózis által provokált kóros Q-fogakat 2-24 órával a klinikai megnyilvánulások megkezdése után látják el. Körülbelül 6-12 órával a kezdet után az ST-szegmens emelkedése elmúlik, és a Q-fogak, éppen ellenkezőleg, intenzívebbé válnak.
A patológiás Q-botok kialakulását azzal magyarázzuk, hogy az elhullott szerkezetek elektromos gerjesztéssel való képességének elvesztése. A bal oldali kamrai fal posztnecrotikus vékonyodása szintén csökkenti annak potenciálját, ennek eredményeként a jobb kamra és a bal kamra hátsó falának depolarizációs vektorjainak előnye. Ez magában foglalja a kamrai komplex kezdeti negatív eltérését és a patológiás Q-fogak képződését.
A halott szívszövet csökkentett depolarizációs potenciálja szintén hozzájárul az R-Beats amplitúdójának csökkenéséhez. Az infarktus mértékét és terjedését a rendellenes Q-fogakkal és a csökkent R-fogak amplitúdójával rendelkező vezetékek számával értékelik.
A nekrózis mélységét a Q és R ütem amplitúdóinak kapcsolata alapján ítélik meg. A mélyebb q és alsó R jelzi a nekrózis kiejtési fokát. Mivel a transzmurális miokardiális infarktus közvetlenül magában foglalja a szívfal teljes vastagságát, az R-fogak eltűnnek. Csak a QS-komplex nevű plakk negatív alakját rögzítik. [7]
Transzmurális miokardiális infarktus elektrokardiográfiai jelei |
Az elektrokardiogram (általában a mellkasi vezetékekben) rendellenes Q-botot és QS komplexeket mutat. Ugyanezek a változások fordulhatnak elő az endokarditiszben, a miokardiális részvételben, a limer és aszeptikus miokarditiszben, a kardiomiopátiában, a progresszív izomdisztrófiában és így tovább. Fontos a kvalitatív differenciáldiagnózis végrehajtása. |
Megkülönböztető diagnózis
A transzmurális miokardiális infarktus gyakran megkülönböztethető a szegycsont mögött lévő fájdalomszindróma más okaival. Ez lehet a mellkasi aorta aneurizma, a tüdőembólia, az akut perikarditisz (elsősorban a vírus etiológiája), az intenzív radikuláris szindróma. A diagnózis során a szakember szükségszerűen figyelmet fordít az atherosclerosis kockázati tényezőinek, a fájdalom szindróma sajátosságaira és annak időtartamára, a beteg testének reakciójára a fájdalomcsillapítók és az értágítóok felhasználására, a vérnyomás-értékek. Az objektív vizsgálat eredményeit, az elektrokardiogramot, az echokardiogramot, a laboratóriumi vizsgálatokat kiértékeljük. [8]
- Az aorta aneurizma boncolását a fájdalom megjelenése gyakrabban jellemzi a lapátok között. A fájdalom a nitrátokkal szembeni rezisztenciát mutatja, és az artériás hipertónia története van. Ebben az esetben nincsenek nyilvánvaló elektrokardiográfiai változások, a szívmarkerek indexei normálisak. Intenzív leukocitózis és LF eltolódás balra van. A diagnózis, az echokardiográfia, az aortográfia, a kontraszt, a számítógépes tomográfia tisztázása érdekében is előírják.
- A perikarditisz a múltbeli fertőző légúti betegségek gondos elemzését igényli. Vegye figyelembe a fájdalom változásait az inhaláció és a kilégzés során, vagy különböző testhelyzetekben, pericardialis súrlódási zúgolódások és nem dinamikus szívjelzők.
- Az osteochondrosis és a plexitis megismétlődését a szegycsont oldalán lévő fájdalom kíséri. A fájdalom a beteg testtartásától és légzési mozgásától függ. A tapintás feltárja az idegvégződések zónájának szélsőséges fájdalomérzetét.
- A tüdőembólia mélyebb fájdalom, mint a transzmurális infarktus jellemzi. A paroxizmális légzési zavar, az összeomlás és a felső test vörössége gyakran jelen van. Az elektrokardiográfiai kép hasonlóságai vannak az alsó hely miokardiumának infarktus léziójával, ám a jobb oldalon a szívrekeszek akut túlterhelésének megnyilvánulásai vannak. Az echokardiográfia során intenzív pulmonális hipertónia figyelhető meg.
- Az akut has képét a peritoneális irritáció jelei kíséri. A leukocitózis erősen kiejthető.
A transzmurális miokardiális infarktus az akut pancreatitis, a hipertóniás válság mellett is megkülönböztethető.
Ki kapcsolódni?
Kezelés Transzmurális szívinfarktus.
A terápiás beavatkozásoknak a következő szekvenciális célokkal kell rendelkezniük:
- Fájdalomcsillapítás;
- A szívizom vérellátásának helyreállítása;
- A miokardium terhelésének csökkentése és az oxigénigény csökkentése;
- A transzmurális fókusz méretének korlátozása;
- A szövődmények kialakulásának megelőzése.
A fájdalomcsillapítás lehetővé teszi a beteg jólétének javítását és az idegrendszer normalizálását. A helyzet az, hogy a súlyos fájdalom által kiváltott túlzott ideges aktivitás hozzájárul a megnövekedett pulzusszámhoz, a megnövekedett vérnyomáshoz és az érrendszeri ellenálláshoz, ami tovább súlyosbítja a szívizom terhelését és növeli a szívizom oxigén szükségességét.
A fájdalom szindróma kiküszöbölésére használt gyógyszerek kábítószer-fájdalomcsillapítók. Intravénásan adják be őket.
A miokardium, a koronarográfia, a trombolízis (trombolitikus) terápia megfelelő vérellátásának helyreállítása érdekében aortokoronális bypass műtétet végeznek.
A koronarográfia kombinálódik a stentálással vagy a léggömb angioplasztikával, hogy helyreállítsák az artéria szabadságát egy stenttel vagy léggömbrel, és normalizálják a véráramot.
A trombolitikus terápia szintén elősegíti a vénás (koszorúér) véráramlás helyreállítását. Az eljárás a megfelelő trombolitikus gyógyszerek intravénás injekciójából áll.
Az aortocoronary bypass az egyik műtéti lehetőség a koszorúér vérellátásának folytatására és optimalizálására. A bypass műtét során a sebész megkerüli az érrendszeri utat, amely lehetővé teszi a véráramlást a szívizom érintett területein. Ezt a műveletet a helyzettől függően vészhelyzeti vagy választható eljárásként lehet elvégezni.
A szív terhelésének csökkentése és a hipoxia minimalizálása érdekében ilyen gyógyszercsoportokat írnak elő:
- Szerves nitrátok - hozzájárulnak a fájdalom eltávolításához, korlátozzák a nekrotikus fókusz terjedését, csökkentik a mortalitást a transzmurális infarktusból, stabilizálják a vérnyomást (kezdetben intravénás cseppet adtak be, egy idő után a gyógyszerek tabletta formájába történő átkerülése után);
- β-adrenoblockers - A nitrátok hatását fokozzák, megakadályozzák az aritmiák kialakulását és a megnövekedett vérnyomást, csökkentik a miokardiális hipoxia súlyosságát, csökkentik a fizikai szövődmények (különösen a kamrai repedés) kockázatát.
Ha a betegnek szövődményei, például tüdőödéma, kardiogén sokk, szívvezetési zavarok alakulnak ki, a terápiás kezelést külön-külön állítják be. Biztosítani kell a fizikai és mentális nyugalmat.
A transzmurális infarktusban szenvedő betegek terápiájának mindegyik szakaszát bizonyos rendszerek és protokollok szerint hajtják végre. Mivel kiegészítő gyógyszereket lehet előírni:
- Anagregáns gyógyszerek - Csökkentse a vérlemezke-aggregációt, gátolja a vérrögök képződését. A legtöbb transzmurális infarktus esetében a betegek kettős antiplathuzat-kezelésre írnak elő, amely egyidejűleg egyidejűleg az antiagregánsok verziójának egyidejű verzióját tartalmazza.
- Angiotenzin-konvertáló enzim-inhibitor gyógyszerek - elősegítik a vérnyomás stabilizálását, megakadályozzák a szív deformációját.
- Antikoleszterin-gyógyszerek (sztatinok) - a lipid anyagcserének javítására, az alacsony sűrűségű lipoproteinek és a koleszterin alacsonyabb szintjének javítására - az atheroscleroticus progresszió potenciális markerei.
- Antikoagulánsok - megakadályozzák a vérrögök kialakulását.
A gyógyszeres terápiát szükségszerűen az általános helyreállító intézkedések egészítik ki - különösen a pihenés és az ágy pihenésének gondos betartását, az étkezési változásokat (terápiás táblázat № 10 és), a fizikai aktivitás fokozatos bővítését igényli.
A támadás utáni első 24 órában a beteget az első 24 órában ágyban kell tartani. A motoros aktivitás fokozatos folytatódásával kapcsolatos kérdéseket külön-külön tárgyaljuk a kezelőorvossal. Javasoljuk, hogy a légzési gyakorlatokat gyakorolják a tüdőbotok megelőzése érdekében.
Az élelmiszer-adag korlátozott, csökkentve a kalóriatartalmat 1200-1500 kcal-ra. Kizárja az állati zsírokat és a sót. A menüt növényi ételek, káliumtartalmú termékek, gabonafélék, tenger gyümölcsei bővítik. A folyadékbevitel mennyisége szintén korlátozott (napi 1-1,5 liter).
Fontos: A betegnek teljesen abba kell hagynia a dohányzást (mind aktív, mind passzív) és az alkoholfogyasztást.
Transmural infarktus után egy személy kötelező adagolót mutat egy kardiológusnál. Eleinte a megfigyelést hetente, majd havonta kétszer (a támadás utáni első hat hónapban) hajtják végre. Hat hónap elteltével elegendő havonta meglátogatni a kardiológust. Az orvos vizsgálatot végez, kontroll elektrokardiográfiát, stresszteszteket végez. [9]
Műtéti kezelés
A transzmuralis infarktus műtéti kezelése nyitva lehet (a mellkasi metszésen keresztüli hozzáféréssel) és a perkután (magában foglalja az artériás ereken keresztüli próbát). A második technikát egyre inkább használják hatékonysága, alacsony trauma és minimális szövődmények miatt.
A perkután műtétek gyakori típusai:
- A vénás stentálás egy speciális tágító elem elhelyezése a hajó szűkítése területén. A sztent egy speciális műanyagból vagy fémből készült hengeres háló. Szonda segítségével szállítják a szükséges érrendszeri területre, ahol kibővülnek és balra. Ennek a kezelésnek az egyetlen jelentős lehetséges szövődménye lehet a retrombosis.
- A ballon vaszkuláris pattanás a stentáláshoz hasonló eljárás, de a hálóhenger helyett a szonda speciális léggömbkeretet szállít, amely felfújódik, amikor eléri a kívánt érrendszeri területet, és tágítja az edényt, ezáltal helyreállítva a normál véráramot.
- A lézeres excimer érrendszeri pattanás - magában foglalja egy száloptikus szonda használatát, amely a koszorúér érintett szegmensébe történő eljutásakor lézeres sugárzást hajt végre. A sugarak viszont befolyásolják az alvadást és elpusztítják azt, annak köszönhetően, hogy a vérkeringés helyreáll.
A nyílt szívműtét gyakorlata ésszerű a teljes artériás elzáródásban szenvedő betegek számára, ha a stentálás nem lehetséges, vagy egyidejű koszorúér-kóros (például szívhibák) jelenlétében. Ilyen helyzetben bypass műtétet hajtanak végre, az érrendszeri útvonalakat (autoimplantációkkal vagy szintetikus anyagokkal) megkerülik. A műveletet szívmegállással és AIC ("mesterséges keringés"), vagy működő szerv használatával hajtják végre.
A következő típusú megkerülési típusok ismertek:
- Mammarocoronary - A belső mellkasi artériás ereket, amely kevésbé hajlamos az atheroscleroticus változásokra, és nincs olyan szelep, mint egy véna, söntként használják.
- Aortocoronary - A beteg saját vénáját söntként használják, amelyet a koszorúér és az aortához varrnak.
Bármely szívműtét potenciálisan veszélyes eljárás. A művelet általában több órán át tart. Az első két napban a beteg a szakemberek állandó felügyelete alatt marad az intenzív osztályon. Szövődmények hiányában egy rendszeres kórterembe kerül. A rehabilitációs időszak sajátosságait külön-külön határozzuk meg.
Megelőzés
A transzmurális infarktus kialakulásának megelőzésére szolgáló megelőző intézkedések célja a lehetséges káros tényezők negatív hatásainak csökkentése az emberi testre. Különösen fontos a beteg emberek ismételt támadásának megelőzése. A gyógyszeres támogatás mellett számos orvosi ajánlást kell követniük, ideértve a táplálkozás változásait, a fizikai aktivitás korrekcióját és az életmódot.
Így a megelőzés elsődleges lehet (azok számára, akiknek még soha nem volt transzmurális vagy más infarktus) és másodlagos (a miokardiális infarktus megismétlődésének megakadályozása érdekében).
Ha egy személy a kardiovaszkuláris patológia fejlesztésének kockázati csoportjában van, akkor a következő ajánlások készülnek rá:
- Növelje a fizikai aktivitást.
A hypodynamia számos szív- és érrendszeri problémát provokálhat. A szívhang támogatása különösen a 35–40 év feletti emberek számára szükséges. Egyszerűen és hatékonyan erősítheti a szívet napi gyaloglás, kocogás, úszás és kerékpározás révén.
- Teljesen feladja a rossz szokásokat.
A dohányzás és az alkoholfogyasztás senkinek káros, függetlenül az eredeti állapotától. És a szív- és érrendszeri patológiákkal rendelkező emberek számára az alkohol és a cigaretta kategorikusan ellenjavallt. És ez nem csak szavak, hanem bizonyított tény.
- Egyél a minőséget és a megfelelő táplálkozást.
A táplálkozás az általános egészségünk és az érrendszeri egészségünk alapja. Fontos, hogy kevés sült ételt, állati zsírokat, szintetikus helyettesítőkkel, transz-zsírokkal, nagy mennyiségű sóval fogyasztunk. Javasoljuk, hogy bővítse az étrendet zöldségekkel, zöldekkel, gyümölcsökkel, diófélékkel, bogyókkal, tenger gyümölcseivel.
- Kerülje a stressz negatív hatásait, keressen pozitívabb érzelmeket.
Kívánatos, ha lehetséges, a túlzott érzelmi stressz és sokkok elkerülése. Azok az emberek, akik hajlamosak aggódni, és a szorongás, akik gyakran "a szívhez közel" helyezkednek el, ajánlott a nyugtatók szedése (az orvossal folytatott konzultáció után).
- Figyelje a vérnyomás-leolvasást.
Az érrendszeri lumen későbbi görcsökhöz és elzáródásához vezető folyamatokat gyakran a vérnyomás növekedése provokálja. Az ilyen szövődmények elkerülése érdekében függetlenül figyelnie kell a vérnyomást, szedje meg az orvos által előírt vérnyomáscsökkentő gyógyszereket.
- A vércukorszint ellenőrzése.
A diabetes mellitusban szenvedő betegeknek problémái vannak az érrendszeri falak állapotával, amelyek törékenyebbé válnak és a betegség miatt könnyen eltömődnek. A patológiás intravaszkuláris folyamatok fejlődésének megakadályozása érdekében rendszeresen konzultálnia kell egy endokrinológussal, kezelésen keresztül és szisztematikus orvosi ellenőrzés alatt kell maradni (a vércukorszintek értékének figyelemmel kísérése érdekében).
- Lásd egy kardiológust rendszeresen.
A transzmurális infarktus vagy más szívbetegségek kialakulásának kockázatának kitett embereket szisztematikusan (évente 1-2 alkalommal) kell megvizsgálni egy háziorvos és egy kardiológus. Ez az ajánlás különösen releváns a 40–45 év feletti betegek számára.
A másodlagos megelőzés célja a transzmurális infarktus ismételt támadásának kialakulásának megakadályozása, amely a beteg számára végzetes lehet. Az ilyen megelőző intézkedések a következők:
- Értesíti orvosát a gyanús tünetekről (még viszonylag ártalmatlan is);
- Az orvos receptjeinek és tanácsának követése;
- Megfelelő fizikai aktivitás, étrend és életmód kiigazításának biztosítása;
- Olyan típusú munkatevékenység kiválasztása, amely nem igényel túlzott fizikai erőfeszítést, és nem kíséri pszicho-érzelmi sokkokkal.
Előrejelzés
A kardiovaszkuláris berendezés patológiái a megnövekedett mortalitás leggyakoribb tényezője. A transzkurális miokardiális infarktus az ischaemiás szívbetegség legveszélyesebb szövődménye, amelyet még a diagnosztikai és terápiás módszerek állandó javulása ellenére nem lehet "megfékezni".
A támadás utáni túlélés sok tényezőtől függ - elsősorban az orvosi ellátás sebességétől, valamint a diagnózis minőségétől, az általános egészségtől és az életkorától. Ezenkívül a prognózis a kórházi ápolás időszakától függ a támadás kezdetétől, a szívszövet károsodásának mértékétől, a vérnyomás-értékektől stb.
A szakértők leggyakrabban a túlélési arányt egy évre becsülik, ezt követően három, öt és nyolc év. A legtöbb esetben, ha a betegnek nincs vese patológiája és cukorbetegség, akkor a hároméves túlélési arányt valósághűnek tekintik.
A hosszú távú prognózist elsősorban a kezelés minősége és teljessége határozza meg. A legnagyobb halál kockázatát a támadás utáni első 12 hónapban jelentették. A beteg halálának fő tényezői:
- Infarktus visszatérés (leggyakoribb);
- Krónikus miokardiális ischaemia;
- Hirtelen szívhalál szindróma;
- Tüdőembólia;
- Akut keringési rendellenesség az agyban (stroke).
A megfelelően elvégzett rehabilitációs intézkedések döntő szerepet játszanak a prognózis minőségében. A rehabilitációs időszaknak a következő célokat kell elérnie:
- Biztosítson minden feltételet a szervezet helyreállításához, a szokásos terhelésekhez való alkalmazkodáshoz;
- Javítsa az életminőséget és a teljesítményt;
- Csökkentse a szövődmények kockázatát, ideértve a visszatéréseket is.
A minőségi rehabilitációs beavatkozásoknak szekvenciálisnak és megszakítás nélkülinek kell lenniük. A következő szakaszokból állnak:
- A fekvőbeteg-időszak - a beteg intenzív ellátó vagy intenzív osztályba, valamint tovább - a kardiológiai vagy érrendszeri osztályba (klinika) kezdődik.
- Rehabilitációs központban vagy szanatóriumban való tartózkodás - legfeljebb 4 hétig tart a szívroham után.
- A járóbeteg-időszak - magában foglalja a kardiológus, rehabilitológus, az LFK oktató (egy évre) történő járóbeteg-nyomon követését.
A rehabilitációt ezután a beteg önállóan, otthon folytatja.
A sikeres rehabilitáció alapja a mérsékelt és következetes fizikai aktivitás, amelynek sémáját az orvos egyéni alapon fejlesztette ki. Bizonyos gyakorlatok után a beteg állapotát egy szakember figyeli, és számos kritérium szerint értékeli (az úgynevezett "stressztesztek" különösen relevánsak). [10]
A fizikai aktivitás mellett a rehabilitációs program magában foglalja a gyógyszerek támogatását, az életmód korrekcióját (étkezési változások, súlyszabályozás, a rossz szokások kiküszöbölése, a lipid anyagcserének megfigyelése). Az integrált megközelítés elősegíti a szövődmények kialakulásának megelőzését és a kardiovaszkuláris rendszer napi tevékenységekhez való hozzáigazítását.
A transzmurális miokardiális infarktust a legkedvezőbb prognózis jellemzi, amelyet a halálozás megnövekedett valószínűsége magyarázza még a kórház előtti szakaszban is. A betegek kb. 20% -a a támadást követő első négy hétben hal meg.

