A cikk orvosi szakértője
Új kiadványok
Hipertóniás szívelégtelenség
Utolsó ellenőrzés: 07.06.2024

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
A hipertóniás szívelégtelenség (HFH) a szívelégtelenség egyik formája, amely a krónikus hipertónia eredményeként alakul ki, amely magas vérnyomás. A magas vérnyomás olyan állapot, amelyben az artériákban a nyomás hosszú ideig megemelkedik. A szív folyamatos kitettsége a nagynyomásnak túlterhelheti és ronthatja a kontraktilis funkciót, ami viszont a szívelégtelenség kialakulását okozza.
A GSN-t a következő jellemzők jellemzik:
- Megnagyobbodott szív: A magas vérnyomásban a szív megnövekedett és vastagabbá válhat (hipertrófia). Ez adaptív válaszként fordul elő a megnövekedett munkaterhelésre, de az idő múlásával a megvastagodott szívfalak kevésbé lehetnek hatékonyak a szerződésekhez.
- A kontraktilis funkció romlása: A hipertónia a szív összehúzódásának és a vér hatékonyságának csökkenéséhez vezethet. A kontraktilis funkciónak ez a romlása a vér stagnálását okozhatja a szervekben és a szövetekben.
- Forombolás: A HCV a vér stagnálhat a tüdőben és más szervekben. Ez duzzanat, légszomj, fáradtság és egyéb tünetek duzzanatával nyilvánulhat meg.
- A szívszövődmények fokozott kockázata: A HSA-k növelik a szívszövődmények, például a miokardiális infarktus (szívroham), aritmiák és más szív- és érrendszeri problémák kockázatát.
A HF tünetei között szerepelhet a légszomj, fáradtság, duzzanat (általában a lábakban), a fokozott fáradtság a testmozgással és a szívelégtelenség egyéb jelei. A GSH kezelése magában foglalja a vérnyomás ellenőrzését gyógyszeres kezeléssel, a tünetek és a testfolyadék szintjének kezelése, valamint az orvos rendszeres nyomon követése. Fontos, hogy kövesse orvosának ajánlásait, és fenntartsuk az egészséges életmódot a GSH előrehaladásának kezelésére és megelőzésére.
Pathogenezis
A hipertóniás szívelégtelenség (HHF) patogenezisének komplex mechanizmusok és változások, amelyek a szívben és az erekben bekövetkeznek, a hosszú távú hipertónia (magas vérnyomás) hátterében. Itt vannak a HFH patogenezisének fő szempontjai:
- Myocardialis hipertrófia: A szív kamrai falaira (hipertónia) folyamatosan megnövekedett nyomás hatására a szívizom (szívizom) növekszik a méret és a vastag. Ezt a jelenséget miokardiális hipertrófiának nevezzük, és adaptív válasz a megnövekedett munkaterhelésre. Az idő múlásával azonban a hipertrófia károsodott szívizomszerkezethez és funkcióhoz vezethet.
- A kontraktilis funkció romlása: A miokardiális hipertrófia a szív összehúzódásának és a vér hatékony pumpálásának romlásához vezethet. A szív kevésbé lesz képes fenntartani a normál véráramot, és oxigént és tápanyagban gazdag vért biztosít a szervek és szövetek számára.
- Torlingok: A szív csökkentett kontraktilis funkciója a vér medencéjét okozhatja a tüdőben és más szervekben. A vér stasis légszomjat, duzzanatot, megnövekedett májat és egyéb tüneteket okozhat.
- A szív megnövekedett törzse: A hipertónia állandó törzsét helyez a szívre, mivel ennek meg kell küzdenie a vér pumpálásának fokozott nyomását. Az idő múlásával ez a szívizom viseléséhez és a teljesítményének romlásához vezethet.
- Vaszkuláris átalakítás: A hipertónia befolyásolja az érrendszer szerkezetét és működését is. A magas vérnyomás károsodhat az érrendszeri falon, ami rontja a vérnyomás szabályozását és növeli a szív munkaterhelését.
- Egyéb kockázati tényezők: A hipertónia növelheti az atherosclerosis (koleszterin-lerakódások) kockázatát az erekben, ami tovább ronthatja a véráramlást és szívkomplikációkhoz vezethet.
A GSH előrehaladtával a szív kevésbé lesz képes hatékonyan végrehajtani működését, ami szív tünetek és szövődmények kialakulásához vezethet. A hipertónia időben történő diagnosztizálása és kezelése fontos a CHD kialakulásának és a prognózis javításának megelőzése érdekében.
Tünetek Hipertóniás szívelégtelenség
A hipertóniás szívelégtelenség tünetei a betegség mértékétől és súlyosságától függően változhatnak. Néhány általános tünet a következők:
- Dyspnea (légzési elégtelenség): A dyspnea lehet a GSH egyik legkorábbi és legjellemzőbb tünete. A betegeknek nehézségekbe ütközhetnek, különösen a fizikai aktivitással és az éjszakai (éjszakai dyspnea), amikor lefeküdnek.
- Ödéma (a lábak és/vagy a has duzzanata): A kapillárisok megnövekedett nyomása a folyadék szivárgását okozhatja a környező szövetekbe, ami duzzanatot eredményez, leggyakrabban az alsó lábakban és a lábakban. Súlyosabb esetekben hasi ödéma alakulhat ki.
- Fáradtság és gyengeség: A GSH-ban szenvedő betegek fáradtnak és gyengenek érezhetik magukat, különösen fizikai tevékenységek elvégzésekor.
- Megnövekedett fatigue: A megnövekedett szív-munkaterhelés és a csökkent szívhatékonyság megnövekedett fáradtságot okozhat a betegeknél.
- Megnövekedett szívverés (tachycardia): A szívnek a elégtelenség kompenzálására tett kísérlete megnövekedett pulzusszámot eredményezhet.
- Szívfájdalom (angina): Egyes betegek szívfájdalmat vagy nyomásfájdalmat (angina) tapasztalhatnak, különösen a fizikai aktivitás esetén.
- Az étvágy és a hányinger elvesztése: A betegek étvágya, émelygés vagy hányás veszteségét tapasztalhatják meg, ami a gyomor-bélrendszer csökkentett véráramlásával jár.
- Csökkent a vizeletkibocsátás: A GSH a vesefunkció romlásához vezethet, ami csökkenti a vizeletkibocsátást és a testfolyadék szintjét.
- Álmatlanság és szorongás: A betegek álmatlanságot és szorongást tapasztalhatnak, különösen a légszomjával és a kellemetlenséggel összefüggésben.
Mindezek a tünetek idővel és további orvosi problémákkal súlyosbodhatnak. A HFH gondos megfigyelést, kezelést és vérnyomásfigyelést igényel. Ha azt gyanítja, hogy hipertóniás szívelégtelenség, vagy hasonló tüneteket tapasztal, ügyeljen arra, hogy orvosához forduljon diagnózishoz és kezeléséhez.
Szakaszai
A hipertóniás szívelégtelenség több szakaszon keresztül megy keresztül, és értékelésük segít meghatározni a betegség súlyosságát és jellegét, ami fontos a megfelelő kezelési stratégia kiválasztásában és ennek a betegségnek a kezelésében. A hipertóniás szívelégtelenség következő szakaszai általában felismerik:
- I. szakasz (I. osztály): Ebben a szakaszban a betegeknek lehetnek magas vérnyomásuk, de még nem mutatnak szívelégtelenség tüneteit. A szívfunkció általában normális marad, és a betegeknek nem lehetnek problémák a fizikai aktivitással. A magas vérnyomás azonban növelheti a szívelégtelenség kialakulásának kockázatát a jövőben.
- II. Szakasz (II. Osztály): Ebben a szakaszban a betegek megmutathatják a szívelégtelenség első tüneteit, például a légszomjat és a fizikai aktivitás fáradtságát. A szívfunkció nyugalomban továbbra is viszonylag normális maradhat, de a testmozgással kevésbé lesz hatékony.
- III. Szakasz (III. Osztály): Ebben a szakaszban a szívelégtelenség tünetei nyilvánvalóbbá és zavaróbbá válnak. A betegek légszomjával, még nyugalomban is, és kimerültek, kisebb fizikai erőfeszítésekkel. A szívfunkció csökken, és a véráramlás kevésbé lesz hatékony.
- IV. Szakasz (IV. Osztály): Ebben a szakaszban a szívelégtelenség tünetei nagyon súlyosak. A betegek még nyugalomban is lehetnek légszomjat és fáradtságot. A szívfunkció súlyosan veszélyeztetett, és nem elég vér éri el a szöveteket és a szerveket, ami súlyos szövődményekhez vezethet.
Komplikációk és következmények
A hipertóniás szívelégtelenség (HFH) különféle szövődményekhez vezethet, amelyek veszélyesek lehetnek az egészségére, és további kezelést és kezelést igényelnek. A HFH néhány fő szövődménye a következők:
- Akut szívelégtelenség: A HFH kialakulásának hatására a szív nem képes vért pumpálni, és ez akut szívelégtelenséghez vezethet, ami kórházi ápolást és intenzív kezelést igényelhet.
- Aritmiák: A szív szerkezetének és elektromos aktivitásának változásai aritmiát okozhatnak, például pitvarfibrillációt és más szabálytalan szívritmusokat.
- A miokardiális infarktus (szívroham): A hipertóniás szívelégtelenség növeli a miokardiális infarktus kockázatát, különösen vaszkuláris atherosclerosis jelenlétében.
- Duzzanat: A tüdőben és más szövetekben a vér stagnálása duzzanatot okozhat, ami nehézségeket okozhat a légzéshez, az életminőség csökkentéséhez és a szövődményekhez.
- Szerveskárosodás: A GSH negatív hatással lehet a különféle szervekre és rendszerekre, például a vesékre, a májra és mások, amelyek diszfunkcióhoz vezethetnek.
- Koszorúér szívbetegség: A szív és az erek fokozott stressze növeli a szívkoszorúér betegség kockázatát, amely magában foglalhatja az anginát és az anginát.
- Szívválázási rendellenességek: A GSH változásokat okozhat a szívszelepek szerkezetében és működésében, ami szelepi rendellenességekhez vezethet.
- A trombózis és az embolizmusok: A thrombosis (vérrögök) és az embolizmusok (a véralvadások szétválása és utazása) fokozott kockázata szívrohamhoz és stroke-hoz vezethet.
- Vesebetegség: A GSH a vesefunkció romlását okozhatja, és krónikus veseelégtelenséghez vezethet.
- Pszichológiai és érzelmi problémák: A hosszú távú betegségek stresszt, depressziót és szorongást okozhatnak a betegeknél.
Diagnostics Hipertóniás szívelégtelenség
A HFH diagnosztizálása átfogó megközelítést igényel, ideértve a klinikai értékelést, a laboratóriumi és instrumentális vizsgálatokat. Itt vannak a hipertóniás szívelégtelenség diagnosztizálásának fő módszerei:
- Fizikai examináció és történelem szedése: Az orvos megvizsgálja a beteget, és megvitatja tüneteit és kórtörténetét. Fontos megismerni a magas vérnyomás és más krónikus állapotok jelenlétét.
- Vérnyomás mérése: A hipertóniás szívelégtelenség fő jele a vérnyomás tartós növekedése. Az orvos méri a beteg vérnyomását és figyeli annak dinamikáját.
- Laboratóriumi vizsgálatok: A vérvizsgálatok magukban foglalhatják a nátrium, a kálium, a kreatinin és más anyagok mérését a vesefunkció és az elektrolit egyensúlyának felmérésére. Ezenkívül a szívizom károsodásainak (például troponin) markerszintjeinek mérése elősegítheti a szívelégtelenség észlelését.
- Elektrokardiográfia (EKG): Az EKG rögzíti a szív elektromos aktivitását, és felismeri az aritmiákat, a vezetési rendellenességeket és a szívfalak megvastagodási jeleit.
- Echokardiográfia (szív ultrahang): Az echokardiográfia ultrahanghullámokat használ a szív szerkezetének és funkciójának megjelenítésére. Az ultrahang felhasználható a szívfalak méretének és vastagságának felmérésére, a kamrai funkcióval, valamint a diasztolés diszfunkció jeleinek kimutatására (a szív károsodott relaxációja).
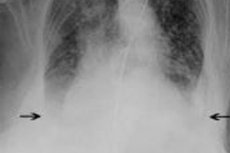
- Mellkasi röntgen: A röntgen elősegítheti a tüdő torlódása és a szívbővítés jeleit.
- A szív MRI (mágneses rezonancia képalkotása) és CT (számítógépes tomográfia): Ezek a technikák részletesebb információt nyújthatnak a szív szerkezetéről és működéséről, valamint a környező szövetek állapotáról.
- Szívvizsgálat: A testmozgás és a 24 órás elektrokardiogram megfigyelés felhasználható a szív működésének felmérésére a fizikai aktivitás során és a vérnyomás ellenőrzésére egész nap.
A DBS diagnosztizálása nemcsak annak a feltételnek a jelenlétét, hanem annak súlyosságának és lehetséges szövődményeinek felmérését is magában foglalja. A diagnosztikai eredmények alapján az orvos megfelelő kezelést és ajánlásokat ír elő a beteg számára.
Kezelés Hipertóniás szívelégtelenség
A hipertóniás szívelégtelenség kezelése célja a vérnyomás kezelése és a szív törzsének enyhítése. Itt vannak a kezelés fő szempontjai:
- Vérnyomás-szabályozás: A hipertóniás szívelégtelenség kezelésének elsődleges célja az, hogy a vérnyomást olyan szintekre csökkentse, amelyek nem teszik ki a túlzott feszültséget a szívre. Ezt általában vérnyomáscsökkentő gyógyszerekkel, például angiotenzin-konvertáló enzimekkel (ACE) gátlókkal, béta-blokkolókkal, diuretikumokkal és másokkal valósítják meg.
- A mögöttes hipertónia kezelése: Fontos maga az artériás hipertónia kezelése, mivel ez a hipertóniás szívelégtelenség mögöttes oka. Az orvos kiválasztja a legmegfelelőbb gyógyszereket vagy a gyógyszerek kombinációját, a konkrét indikációktól és a beteg állapotától függően.
- Korlátozza a sót: Az étrend sóbevitelének korlátozása elősegítheti a test duzzanat- és folyadékszintjét, ami megkönnyíti a szív működését.
- Folyadék-alcontrol: Fontos a folyadék egyensúlyának monitorozása, hogy elkerüljék a testben a túlzott folyadék visszatartását. Bizonyos esetekben szükség lehet a folyadékbevitel korlátozására.
- Támogató terápia: Orvosa olyan gyógyszereket írhat fel, mint például a diuretikumok, hogy csökkentse a duzzanatot, és megkönnyítse a szív működését. A szívizom kontraktilitását javító gyógyszereket is felírni lehet.
- Életmódbeli változások: A betegeknek javasoljuk, hogy egészséges életmódot fogadjanak el, ideértve a megfelelő táplálkozást, a mérsékelt fizikai aktivitást, a tevékenységi szintű ajánlások betartását és a stresszkezelést.
- Rendszeres monitorozás és orvoslátogatások: A hipertóniás szívelégtelenségben szenvedő betegeknek rendszeresen kell orvosolniuk az állapotot, a kezelés beállítására és a szövődmények megelőzésére.
A hipertóniás szívelégtelenség kezelése individualizált megközelítést igényel, és az orvos a legmegfelelőbb gyógyszereket és ajánlásokat írja elő, a beteg specifikus klinikai helyzetétől függően.
Előrejelzés
A hipertóniás szívelégtelenség (HF) prognózisa számos tényezőtől függően jelentősen eltérhet, beleértve a betegség súlyosságát, a kezelés hatékonyságát, az életmódhoz való betartást és az étkezési ajánlásokat, valamint más betegségek és kockázati tényezők jelenlétét. Fontos megjegyezni, hogy az orvosi ajánlások betartása és a magas vérnyomás kezelése kritikus szerepet játszik a HF előrejelzésében.
A GOS előrejelzését befolyásoló fő pontok a következők:
- A GSH súlyossága: A GSH enyhe, közepes vagy súlyos lehet attól függően, hogy a szív mennyire képes megbirkózni a magas vérnyomás miatt. Az enyhe forma jobb előrejelzéssel járhat, mint egy súlyos forma.
- Vérnyomás-ellenőrzés: A hatékony vérnyomás-szabályozás gyógyszeres kezeléssel és életmódbeli változásokkal jelentősen javíthatja a HCP-k prognózisát. Az ellenőrizetlen magas vérnyomás súlyosbíthatja a szív egészségét és szövődményekhez vezethet.
- A kezelés és az ajánlások betartása: Fontos, hogy a GSH-ban szenvedő betegek betartják orvosuk ajánlásait, szedjenek az előírt gyógyszereket, kövessenek egy só- és folyadékkal korlátozott étrendet, és aktív életmódot vezetjenek a fizikai aktivitás ajánlásainak betartásával.
- KOMBIDITÁSOK: Más orvosi problémák, például cukorbetegség, elhízás, vese vagy tüdőbetegség jelenléte súlyosbíthatja a GSN prognózisát.
- Kor és nem: A prognózis a beteg életkorától és nemétől függően változhat.
- Komplikációk: Az olyan szövődmények, mint az aritmiák, a miokardiális infarktus vagy a trombózis, súlyosbíthatják a prognózist.
- A kezelés hatékonysága: Ha a GSH kezelése nem eredményezi a várt eredményeket, vagy nem befolyásolja hatékonyan a vérnyomást, akkor a prognózist hátrányosan befolyásolhatja.
Általában véve a korai diagnosztizálás, a kezelés és az életmód módosításainak szigorú betartása, valamint a rendszeres orvosi nyomon követés javíthatja a GSH előrejelzését és megakadályozhatja annak előrehaladását. Fontos azonban, hogy konzultáljon egy orvossal a prognózis jobb értékelése és a beteg sajátos igényeinek megfelelő kezelési terv kidolgozása érdekében.
A használt irodalom
- Shlyakhto, E. V. Kardiológia: Nemzeti Útmutató / szerk. Írta: E. V. Shlyakhto. - 2. kiadás, felülvizsgálat és kiegészítés - Moszkva: Geotar-Media, 2021
- Kardiológia Hurst szerint. 1., 2., 3., 2023. kötet

