A cikk orvosi szakértője
Új kiadványok
Ostit
Last reviewed: 05.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
Az osteitis (a görög oszteon szóból, jelentése „csont”) egy olyan betegség, amelyet a csontszövetben zajló gyulladásos folyamatok jellemeznek.
Ilyen gyulladás kialakulhat benne traumás tényezőknek vagy fertőzésnek való kitettség következtében, és főként törésekkel vagy sikertelen csontsebészeti beavatkozással jár. Ez a gyulladás nem specifikus. A specifikus csontgyulladás a tuberkulózis, szifilisz stb. fertőzés hematogén terjedésének eredményeként alakul ki. Sok esetben az ostitis a tuberkulózissal, különösen a tuberkulózisos ízületi gyulladással járó csontkárosodásokra utal.
Az ostitis lefolyása krónikus vagy akut formát ölthet. Akut állapotban a csont pusztulásnak van kitéve, krónikus betegség esetén pedig a proliferációs folyamatok előfordulása figyelhető meg. Veleszületett és tercier szifilisz esetén szifilitikus, csontosodó és feloldódó ostitisről beszélnek.
A fenti csontszövet-károsodási típusok mindegyike megfelelő kezelést igényel. Így specifikus ostitis jelenlétében az orvosi intézkedések elsősorban az alapbetegségre összpontosítanak. Más esetekben célszerűbb lehet sebészeti kezelést előírni a gyulladásos folyamat fertőtlenítése céljából. A sebészeti beavatkozást antibakteriális, deszenzibilizáló és immunstimuláló gyógyszerek alkalmazása kíséri.
Amikor az ostitist időben diagnosztizálják, és a szükséges racionális kezelést a lehető leghamarabb megkezdik, a lefolyásának prognózisa kedvező, a teljes gyógyulás nagy valószínűségével.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Az osteitis okai
Az ostitis okait két fő tényezőcsoport képviseli, amelyek meghatározzák a betegség előfordulását.
Ezek közül a leggyakoribb a csont integritásának traumás károsodása ütés, zúzódás, törés (nyílt vagy zárt) következtében, valamint az utóbbi sebészeti beavatkozása következtében. A törések veszélyt jelentenek arra, hogy gennyes mikroflóra jelenhet meg a sebben.
A mikroflórával kapcsolatban meg kell jegyezni, hogy bizonyos típusai, mint például a szifiliszes és a tuberkulózisos mikroflóra, szintén kiválthatnak ostitis-t. Ezek okozzák a szifiliszes, illetve a tuberkulózisos ostitis-t. Ennek az a magyarázata, hogy amikor valakinek szifilise vagy tuberkulózisa van, a fertőzés a véráramon keresztül az egész szervezetben terjedhet, többek között a csontszövetet is érintve.
Az orvosi statisztikák korlátozott számú esetet is megjegyeznek, amikor az ostitis olyan betegségek hátterében fordult elő, mint a brucellózis, a gonorrhoea, a lepra, a paratífusz és a reumatoid artritisz.
Így az ostitis okai főként a csontot ért traumás mechanikai hatásokra, valamint a fertőző patogenezis különböző tényezőire redukálódnak. Ennek alapján, attól függően, hogy mi okozta az ostitisre jellemző csontgyulladást, kiválasztják a megfelelő kezelési módszert.
Az osteitis tünetei
Az ostitis tüneteit és súlyosságuk mértékét az etiológia, a kóros folyamat kiterjedése, a beteg objektív általános állapota, valamint az határozza meg, hogy megjelentek-e az ostitissel összefüggésben a szervezetben bármilyen kísérőbetegség és működési zavar.
Az ostitis progressziója gyakran előfordulhat anélkül, hogy bármilyen észrevehető megnyilvánulással jelezné jelenlétét, amíg egy bizonyos ponton súlyosbodás nem következik be.
Az akut ostitis általában helyi fájdalomtünetekkel jár. Ezt követően némi duzzanat jelentkezik, a végtag vagy a gerincoszlop érintett területének működése negatívan változik. Nem zárható ki a kóros törések, másodlagos deformációk kialakulásának lehetősége. Zavarok lépnek fel az idegek és a gerincvelő működésében, ami jellemző a spondylitisre, azaz a gerinc tuberkulózisára. Ha a csonthártyát és a lágy szöveteket gyulladásos folyamatok érintik, sipolyok és flegmonok alakulnak ki.
A krónikus ostitis lényegében a krónikus periodontitis továbbfejlődése lehet. Ebben az esetben a betegség az állkapocs csontjának egyoldali vagy kétoldali megvastagodásában nyilvánul meg. Ebben az esetben az állkapocs jelentős területei is érintettek lehetnek ebben a folyamatban. Egészen addig a pontig, amíg a gyulladás az ostitis lokalizációjától függően az állkapocs teljes felét jobbra vagy balra kiterjedheti.
Bizonyos körülmények között, kedvezőtlen körülmények következtében exacerbációk jelentkezhetnek. Ilyenek például a megfázás, a stresszes körülmények stb. A klinikai kép ebben az esetben hasonló az akut folyamathoz. Ami az időtényezőt illeti, úgy tűnik, hogy csak az anamnézis és a röntgenfelvételek alapján lehet azonosítani.
Az osteitis tünetei teljesen észrevehetetlenek lehetnek, és a betegség jelenlétét gyakran csak a súlyosbodás szakaszában állapítják meg. Ennek alapján az ilyen csontgyulladás korai diagnózisa nagy jelentőséggel bír, mivel megfelelő kezelés nélkül az osteitis hajlamos lehet a lézió jelentős terjedésére az emberi szervezetben.
Hol fáj?
BCG osteitis
A BCG vakcinát először 1923-ban alkalmazták. A gyógyszer szubkután beadása 1962 óta történik, és a mai napig ez az egyetlen tuberkulózis elleni oltási módszer. A BCG a BCG orosz átírása, a Bacillum Calmette Guerin rövidítése, ahogy a kultúrát az alkotói, A. Calmette és C. Guerin francia tudósok nevéről nevezik.
A BCG-oltás segít megelőzni a tuberkulózis legsúlyosabb formáinak kialakulását, beleértve a tuberkulózisos agyhártyagyulladást és a fulmináns tuberkulózist. Évente akár százmillió gyermek is megkaphatja ezt az oltást.
Azonban ennek a vakcinának a használatával nem lehet teljesen biztos abban, hogy nem okoz mindenféle oltás utáni szövődményt. És bár ezek rendkívül jelentéktelen számban (0,004-2,5%) jelentkeznek, mégis előfordulnak.
A regionális supraclavicularis és subclavia, axilláris, nyaki nyirokcsomók vereségében megnyilvánuló leggyakoribb negatív következmények mellett jelenleg azt is megjegyzik, hogy az osteitis gyakran a BCG oltás után alakul ki.
Általánosan elfogadott, hogy ennek fő okai a manipulációt végző személy esetleges becstelen magatartása, a végrehajtás technikájának megsértése. Ez lehet a vakcina túl nagy bőrbe juttatási mélysége vagy az előírt normát meghaladó dózis. Az ilyen intézkedések következményei különféle negatív helyi reakciókat okozhatnak a szövetekben nekrotikus jelenségek, fekélyek, nyirokcsomó-gyulladás, keloid és hidegtályog, valamint lupus formájában az oltás beadásának helyén.
A BCG osteitis oltásból is kialakulhat a meglévő ellenjavallatok figyelembevétele nélkül, amikor ez az oltás a gyermek immunrendszeri válaszának egyéni jellemzői miatt elfogadhatatlan.
A BCG ostitis, valamint a gyermek testének számos más lehetséges negatív reakciója a vakcinációra csak akkor zárható ki, ha az oltást szakképzett szakemberre bízzák.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
Tuberkulózisos osteitis
A tuberkulózisos ostitisre egy specifikus gyulladás jellemző, amely főként az emberi csontváz azon részein fordul elő, ahol nagy mennyiségű vörös, hematopoietikus, myeloid csontvelő található.
A legnagyobb károsodás a csigolyatestekben, a sípcsont, a combcsont és a felkarcsont metafízisében jelentkezik. A szeméremcsont, a csípőcsont és az ülőcsont teste is fogékony az ilyen betegség kialakulására.
A gyulladás lokalizációja túlnyomórészt egyetlen, azonban néha ez a fajta károsodás a csontváz több részén is előfordulhat.
Ami a betegség kialakulásának nagy valószínűségét illeti, a kockázati csoportba a gyermekkor és a serdülőkor tartozik.
A gyulladásos gócok leggyakrabban az ízületek közvetlen közelében figyelhetők meg, amelyek bizonyos körülmények között a közeli ízületre való átterjedés lehetőségét okozó tényezővé válhatnak. Megfelelő kezelés hiányában ezt súlyosbíthatja az ízületi tok szinoviális membránjában megjelenő gyulladás. Másrészt, ha a tuberkulózisos ostitis gyulladásos góca az ízülettől távol található, akkor annak beágyazódása lehetséges, de ez csak akkor történhet meg, ha az emberi test jó ellenálló képességgel rendelkezik.
A tuberkulózisos ostitisre jellemző a kóros folyamat hosszú fejlődési és progressziós ideje, és a korai stádiumban nem jár jelentős fájdalomtünetekkel, ami miatt gyakran nem okoz szorongást a betegben. De itt rejlik a betegség fő veszélye. Végül is ezért halogatják sokan sokáig a kezelés megkezdését, ami végső soron nagyon kedvezőtlen eredményhez vezet.
Az állkapocs osteitisje
Az állkapocs osteitisje egy olyan betegség, amelyben gyulladásos folyamatok mennek végbe a csontszövetben. Gyakori kísérő jelenség a csonthártya gyulladása is, amelyet csonthártyagyulladásnak neveznek. Emellett flegmonok és sipolyok is kialakulhatnak, és csontvelő-gyulladás - osteomyelitis - is csatlakozhat.
Az állkapocs-gyulladás előfordulását jelezheti az állkapocs egy részén jelentkező fájdalom. Ezt követően ezen a helyen duzzanat figyelhető meg, ami megnehezíti a rágást. Ezt követően fájdalom jelentkezik az egész állkapocsban.
Ezt a betegséget súlyos mechanikai sérülések, ütések, zúzódások okozhatják, amelyek az állkapocs törését eredményezték. A sikertelen sebészeti beavatkozás következményei is okozhatják.
Az osteitis az állkapocsban azért jelentkezhet, mert számos betegség, például a tuberkulózis és a szifilisz esetén az egész test hematogén úton fertőződik meg.
A kezelés átfogó megközelítésen alapul, és sebészeti beavatkozásból áll, antibakteriális és immunstimuláló gyógyszerek felírásával kombinálva. Általános fertőző betegség jelenléte megköveteli annak elsődleges kezelését.
Az állkapocs osteitisje egy nagyon kellemetlen betegség, amelyet mind traumás, mind fertőző tényezők okozhatnak, és kezelése meglehetősen radikális orvosi intézkedések alkalmazását igényli.
Rostos osteitis
A fibrosus osteitis a hiperparatireoidizmus lefolyásával járó lehetséges szövődmények egyike, amelyben a csontok lágyulnak és deformálódnak. A hiperparatireoidizmusra jellemző, hogy a mellékpajzsmirigyhormon olyan mennyiségben termelődik, amely jelentősen meghaladja a szervezet normális működéséhez szükséges mennyiséget. Ennek eredményeként a kalcium-foszfor anyagcsere zavart szenved, és az oszteoklasztikus folyamatok fokozódnak, amelyek során a foszfor és a kalcium kiválasztódik a csontokból. Ugyanakkor, mivel a tubuláris felszívódás csökken, és a foszfor nagyobb aktivitással kezd kiválasztódni, hiperfoszfaturia és hipofoszfatémia előfordulása figyelhető meg.
A csontszövetet érintő változások közé tartozik az oszteomalácia és az oszteoporózis megjelenése.
A csontok törékennyé válnak, ami fokozott hajlamot okoz a felső és alsó végtagok töréseire, valamint a gerincvelői sérülésekre.
A betegség során végzett vérvizsgálatok eredményei szerint magas kalcium- és alkalikus foszfatázszintet regisztrálnak. A mellékpajzsmirigyhormon is nagy mennyiségben van jelen. A foszforszint csökken. A röntgenvizsgálat a csontok elvékonyodását, integritásuk megsértését repedések és törések formájában, valamint ciszták kialakulását mutatja.
A rostos osteitis legtöbb esetben nem jár semmilyen nyilvánvaló, specifikus tünettel; ezek csak szövődmények esetén jelentkezhetnek. Ez azonban semmiképpen sem adhat okot arra, hogy a rostos osteitis, ha nem zavarja és nem befolyásolja jelentősen a közérzetet, akkor nem jelent veszélyt az egészségre. Mint minden más betegséget, ezt is kezelni kell.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Kondenzációs osteitis
A kondenzáló ostitis egy gyulladásos folyamat, amely egyszerre érinti a csont minden részét: magát a csontot – ostitis, a csonthártyát – periostitis, és a myelitis – a csontvelőben kialakuló gyulladás. Sajátossága, hogy gócos szklerotizáló jellegű, és lefolyása krónikus formában zajlik.
A kondenzációs ostitis etiológiája a csontszövet atipikus reakciójának előfordulásával jár azoknál a betegeknél, akiknél magas az ellenállás vagy alacsony a fertőzés mértéke, főként fiatal korban.
Ez a betegség leggyakrabban az alsó kisőrlők elhelyezkedésének területén lokalizálódik. A foghúzás nem vezet a szklerotikus elváltozási zónák eltűnéséhez. Az oszteoszklerózis kisebb peremeinek jelenléte néha kompenzált okklúzális túlterhelés következtében jelentkezik, ami nem a parodonciumban korábban lezajlott gyulladásos folyamatokkal van összefüggésben.
A kondenzáló osteitis okozta patomorfológiai változások az aszeptikus folyamat kialakulásának egyik egymást követő szakaszaként jellemezhetők, ami csontritkuláshoz, azaz a csont pusztulásához, és oszteoszklerózishoz vezet, amelyben a csontsűrűség növekszik.
Mindezek alapján arra a következtetésre jutottunk, hogy a kondenzációs ostitis egy krónikus betegség, amelyet a kóros progresszió terjedése jellemez nagy területeken, mind a csont, mind a csontvelő és a csonthártya szklerotizáló folyamatokban való részvételével. Ennek fényében jelenléte komoly kezelést és megelőző intézkedéseket igényelhet.
 [ 28 ]
[ 28 ]
Az ostitis diagnózisa
Az ostitis diagnózisát főként a csontok állapotáról szóló információk alapján végzik, amelyeket röntgenvizsgálat eredményeként nyertek.
A röntgenfelvételeken az ostitis a tömör vagy szivacsos csontállomány destruktív elváltozásainak gócpontjaiként jelenik meg, amelyek alakjuk változó. Ezek a gócok több milliméteres méretűek, és centiméterben mérhetők. A széleik lehetnek élesek vagy határozatlanok. Néha a környező csontszövetben oszteoszklerotikus reakció jelenléte is kimutatható, és a góc belsejében egy árnyék található a szekvestrációról.
A tuberkulózisos ostitisre jellemző, hogy a csontszövet túlnyomórészt gyengén expresszált produktív reakciót mutat, amely egy keskeny szklerotikus szegélyhez hasonlít, amely körülveszi a pusztulás fókuszát. Tuberkulózisos ostitis esetén szivacsos szekvestrum képződik.
A metafízis régiójából kiinduló, excentrikusan elhelyezkedő csontgyulladás, főként gyermekeknél, előfeltétele lehet a tuberkulózisos osteitisre jellemző réteges vagy lineáris periosteális reakciónak. Ebben az esetben a tomográfiát alkalmazzák a pontos diagnózishoz.
Az ostitis diagnosztikai intézkedései közé tartozik a radioizotóp-vizsgálat is, amely pontosan azonosítja a gyulladás lokalizációját, amikor a röntgenfelvételek nem egyértelműek. Ez segít meghatározni azt a helyet, ahol csontszövet-biopsziát kell végezni.
A specifikus ostitis diagnózisa immunológiai és mikrobiológiai módszerekkel történik.
Az ostitis diagnózisa szükséges ahhoz, hogy a betegséget a lehető legjobban meg lehessen különböztetni a disztrófiás-degeneratív cisztás képződményektől, a kérgi lacunától, a korlátozott aszeptikus nekrózistól, az osteoid osteomától, a chondroblastomától, az eozinofil granulomától stb. A pontos és egyértelmű diagnózis felállítása pozitív tényező a hatékony kezelési folyamat és a sikeres gyógyulás szempontjából.
 [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 29 ], [ 30 ], [ 31 ], [ 32 ]
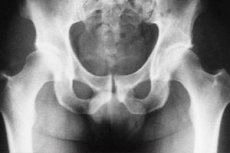
A csípőízület tuberkulózisos osteitisének röntgendiagnosztikája
A csípőízület az emberi test egyik leggyakoribb helye, ahol a csont- és ízületi tuberkulózis fordul elő. Ennek alapján fontos a betegséget a lehető legkorábbi szakaszban azonosítani, ami jelentősen megkönnyíti a kezelési folyamatot és minimalizálja a későbbi szövődményeket. A diagnosztikai intézkedéseket sok esetben röntgenvizsgálattal végzik. Különösen a csípőízület tuberkulózisos ostitisének röntgendiagnosztikáját végzik.
A röntgenfelvételek adatai szerint a csontritkulás jeleit már a legkorábbi vizsgálatok is kimutatják, és ezek kimutatása csak a mindkét csípőízületet lefedő képek összehasonlításával lehetséges. Már a tuberkulózisos osteitisz előtti stádiumban is megfigyelhetők a lágy szövetek elváltozásai, amelyek az ízületi tok és a fenék középső és kis izmai közötti kontúrokban az intermuszkuláris rétegek megnagyobbodott árnyékaiként jelentkeznek. A medencecsontok aszimmetrikus elrendeződése megfigyelhető, ha a személy az érintett oldali izomsorvadás vagy ízületi megvastagodás, illetve fájdalmas kontraktúra miatt helytelen testhelyzetet vesz fel.
Másfél-két hónap elteltével a röntgenfelvételek a csontszövetben a destruktív folyamatok gócainak megjelenését mutatják, amelyek szélei egyenetlenek és homályosak, és amelyekben több szivacsos szekveszter jelenléte is megfigyelhető.
A tuberkulózisos osteitis leggyakrabban az acetabulumot alkotó csontokban fordul elő, kisebb mértékben a combnyakban, rendkívül ritkán pedig a combfejben észlelhető. Ez utóbbival kapcsolatban meg kell jegyezni, hogy jobban láthatók azokon a röntgenfelvételeken, amelyek során a combcsontot kifelé abdukálják. Az acetabulumban a csontszövet-károsodás gócainak kimutatását a hátsó röntgenfelvételek készítése segíti elő.
Bizonyos esetekben a beteg korai deformációt mutathat a magban, csontosodást és a combcsont fejének megnagyobbodását.
A csípőízület tuberkulózisos osteitisének röntgendiagnosztikáját a betegség különböző szakaszaiban végzik, ami lehetővé teszi számunkra, hogy azonosítsuk a kóros folyamat dinamikáját, és ennek alapján bizonyos kiigazításokat végezzünk a kezelési tervben, amelynek célja a prognózis javítása és a hatékony kezelés lehetőségének növelése.
Mit kell vizsgálni?
Hogyan kell megvizsgálni?
Ki kapcsolódni?
Az ostitis kezelése
Az ostitis kezelése orvosi beavatkozások sorozatát foglalja magában, amelyeket minden egyes esetben az etiológia és a betegség kialakulását kiváltó okok alapján választanak ki. Általában sebészeti beavatkozást végeznek az érintett, nekrotikus folyamatokon átesett szövetek eltávolítására - necroectomia. Ez a sebészeti kezelési módszer tuberkulózisos ostitis esetén javallt. Ezenkívül szekvesztrektómiát végeznek a betegség miatt a csontból leválasztott, szekveszternek nevezett csonttöredékek eltávolítására. Célszerű lehet a csontok szegmentális és longitudinális reszekciója, üregeik vákuumos és ultrahangos kezelése, valamint beáramlásos-szívó drénezés alkalmazása is.
Az ostitis terápiás kezelése magában foglalja az antimikrobiális terápiát antibiotikumokkal és szulfonamidokkal. A kemoterápia hatékony antiszeptikumokat foglal magában, beleértve a specifikus antiszeptikumokat is, intramuszkulárisan és intravaszkulárisan, belsőleg és lokálisan. Széles körben alkalmazzák a proteolitikus enzimeket, például a papainot, a kimotripszint stb.
Az ostitis kezelésében fontos szerepet játszanak a passzív és aktív immunizálás, valamint a fizioterápiás eljárások. Az érintett végtagot rögzíteni is kell.
Így az ostitis kezelését főként kórházi környezetben végzik, és a betegség etiológiája és jellege, valamint a beteg általános állapota alapján írják fel. Ezen tényezők kombinációja alapján az orvos bizonyos módszerek mellett dönt, és kidolgozza a legmegfelelőbb és leghatékonyabb orvosi intézkedési rendszert.
Az ostitis megelőzése
Az oszteítisz specifikus formájában gyakran számos betegség, például szifilisz, tuberkulózis stb. jelenléte miatt alakul ki egy személyben. Ebben az esetben az egész test hematogén úton, a keringési rendszer véráramlásán keresztül fertőzésnek van kitéve. A fertőzés különösen a csontszövetbe jut, ahol gyulladást vált ki.
Így az ostitis megelőzése ebben az esetben feltételezi a szükséges orvosi intézkedések megtételét, amelyek célja e fő fertőző betegség kezelése. Nagyon fontos, hogy a kezelést a lehető leghamarabb megkezdjék, miután a személynél diagnosztizálták a megfelelő fertőzést. A korai kezelés jelentősen hozzájárul a széles körű elterjedésének megakadályozásához.
A traumás eredetű ostitis megelőzése érdekében mindenekelőtt a nyílt törés elsődleges kezelését, valamint a zárt törések osteoszintézise során a legszigorúbb aszeptikus körülmények fenntartásának elveinek szigorú betartását igényli.
Az ostitis megelőzésének összefoglalása érdekében két fő elvet fogunk hangsúlyozni. Először is, a betegségek akut formáinak kötelező kezelésének szükségessége a krónikus formába való átmenet megelőzése érdekében. Egy másik elengedhetetlen feltétel a csontok épségének károsodása esetén, ütések, sérülések, zúzódások és törések, különösen a nyílt törések esetén, a kórokozó mikroorganizmusok és a fertőzés bejutásának elkerülése érdekében.

