A cikk orvosi szakértője
Új kiadványok
Mellékpajzsmirigyek
Utolsó ellenőrzés: 04.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
1879-ben a svéd tudós, S. Sandstrom leírta az emberi mellékpajzsmirigyeket, és nevet adott nekik. A mellékpajzsmirigyek létfontosságú szervek. Feladatuk a mellékpajzsmirigyhormon (PTH) termelése és kiválasztása, amely a kalcium- és foszfor-anyagcsere egyik fő szabályozója.
A párosított felső mellékpajzsmirigy (glandula parathyroidea superior) és alsó mellékpajzsmirigy (glandula parathyroidea inferior) kerek vagy ovális testek, amelyek a pajzsmirigy lebenyeinek hátsó felszínén helyezkednek el: az egyik mirigy felül, a másik alul. Mindkét mirigy hossza 4-8 mm, szélessége 3-4 mm, vastagsága 2-3 mm. Ezeknek a mirigyeknek a száma nem állandó, 2 és 7-8 között változhat, átlagosan négy van belőlük. A mirigyek össztömege átlagosan 1,18 g.
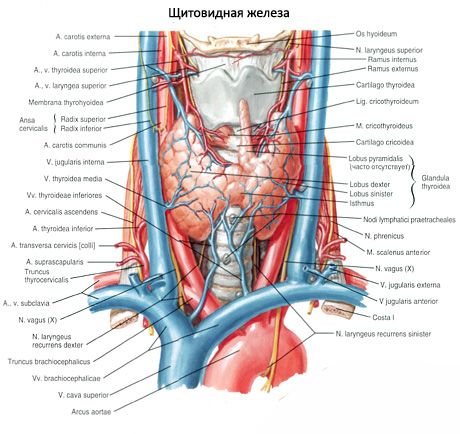
A mellékpajzsmirigyek világosabb színükben különböznek a pajzsmirigytől (gyermekeknél halvány rózsaszínűek, felnőtteknél sárgásbarnák). A mellékpajzsmirigyek gyakran ott helyezkednek el, ahol az alsó pajzsmirigyartériák vagy azok ágai behatolnak a pajzsmirigyszövetbe. A mellékpajzsmirigyeket a környező szövetektől saját rostos tokjuk választja el, amelyből kötőszöveti rétegek nyúlnak be a mirigyekbe. Ez utóbbiak nagyszámú eret tartalmaznak, és a mellékpajzsmirigyeket hámsejtek csoportjaira osztják.
A mirigyek parenchymáját a fő- és az acidofil parathyrociták alkotják, amelyek zsinórokat és fürtöket alkotnak, amelyeket vékony kötőszöveti rostkötegek vesznek körül. Mindkét sejttípust a parathyrociták fejlődésének különböző szakaszainak tekintjük. A fő-parathyrociták sokszögű alakúak, bazofil citoplazmájuk nagyszámú riboszómával rendelkezik. Ezek között a sejtek között sötét (aktívan szekréciót végző) és világos (kevésbé aktív) sejteket különböztetünk meg. Az acidofil parathyrociták nagyok, éles kontúrokkal rendelkeznek, sok apró mitokondriumot tartalmaznak glikogénrészecskékkel.
A mellékpajzsmirigyek hormonja, a paratiroxin (parathormon), fehérje összetételű, és részt vesz a foszfor-kalcium anyagcsere szabályozásában. A parathormon csökkenti a kalcium kiválasztását a vizelettel, és D-vitamin jelenlétében növeli annak felszívódását a bélben. A tirokalcitonin a parathormon antagonistája.
A mellékpajzsmirigyek embriogenezise
A mellékpajzsmirigyek a párosított III. és IV. kopoltyútasak hámjából fejlődnek ki. A fejlődés 7. hetében a testek hámszövetei elválnak a kopoltyútasak falától, és a növekedés során farokirányba mozdulnak el. Ezt követően a képződő mellékpajzsmirigyek állandó helyet foglalnak el számukra a pajzsmirigy jobb és bal lebenyének hátsó felszínén.
 [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
A mellékpajzsmirigyek erei és idegei
A mellékpajzsmirigyek vérellátását a felső és alsó pajzsmirigyartéria ágai, valamint a nyelőcső és a légcső ágai biztosítják. A vénás vér az azonos nevű vénákon keresztül áramlik ki. A mellékpajzsmirigyek beidegzése hasonló a pajzsmirigy beidegzéséhez.
A mellékpajzsmirigyek életkorral összefüggő jellemzői
Az újszülöttek mellékpajzsmirigyeinek teljes tömege 6 és 9 mg között ingadozik. Az élet első évében a teljes tömegük 3-4-szeresére nő, 5 éves korra ismét megduplázódik, 10 éves korra pedig megháromszorozódik. 20 év után a négy mellékpajzsmirigy teljes tömege eléri a 120-140 mg-ot, és időskorig állandó marad. A nőknél a mellékpajzsmirigyek tömege minden korban valamivel nagyobb, mint a férfiaknál.
Általában egy embernek két pár mellékpajzsmirigye van (felső és alsó), amelyek a pajzsmirigy hátsó felszínén, a tokján kívül, a felső és alsó pólus közelében helyezkednek el. A mellékpajzsmirigyek száma és elhelyezkedése azonban változhat; néha akár 12 mellékpajzsmirigy is található. Elhelyezkedhetnek a pajzsmirigy és a csecsemőmirigy szövetében, az elülső és hátsó mediastinumban, a szívburokban, a nyelőcső mögött, a nyaki verőér elágazásának területén. A felső mellékpajzsmirigyek lapított tojásdad alakúak, az alsók gömb alakúak. Méreteik körülbelül 6x3-4x1,5-3 mm, össztömegük 0,05-0,5 g, színük vöröses vagy sárgásbarna. A mellékpajzsmirigyek vérellátását főként az alsó pajzsmirigyartéria ágai végzik, a vénás kiáramlás a pajzsmirigy, a nyelőcső és a légcső vénáin keresztül történik. A mellékpajzsmirigyeket a visszatérő és a felső gégeidegek szimpatikus rostjai, a paraszimpatikus beidegzést pedig a vagus idegek végzik. A mellékpajzsmirigyeket vékony kötőszöveti tok borítja; az ebből kinyúló válaszfalak behatolnak a mirigyekbe. Ezek ereket és idegrostokat tartalmaznak. A mellékpajzsmirigyek parenchymája parathyrocitákból, vagyis fősejtekből áll, amelyek között a festődés mértéke szerint hormonálisan aktív világos vagy fényes sejtek, valamint nyugalmi sötét sejtek különböztethetők meg. A fősejtek csoportokat, zsinórokat és fürtöket alkotnak, időseknél pedig tüszőket, amelyek üregében kolloid található. Felnőtteknél főként a mellékpajzsmirigyek perifériáján elhelyezkedő, eozinnal festődő sejtek jelennek meg - eozinofil vagy oxifil sejtek, amelyek degenerálódó fősejtek. A mellékpajzsmirigyekben a fő- és oxifil sejtek közötti átmeneti formák is megtalálhatók.
A parathormon szintézisének, szerkezetének dekódolásának és anyagcseréjének vizsgálatában az első sikereket 1972 után érték el. A parathormon egy 84 aminosavmaradékból álló, ciszteinmentes, körülbelül 9500 dalton molekulatömegű, egyláncú polipeptid, amely a mellékpajzsmirigyekben képződik egy bioprekurzorból - a proparathormonból (proPTH), amelynek NH2-terminálisán 6 további aminosav van . A proPTH a mellékpajzsmirigyek fő sejtjeiben szintetizálódik (a granuláris endoplazmatikus retikulumban), és a Golgi-készülékben történő proteolitikus hasítás során parathormonná alakul. Biológiai aktivitása lényegesen alacsonyabb, mint a PTH aktivitása. Úgy tűnik, a proPTH hiányzik az egészséges emberek véréből, de kóros állapotokban (mellékpajzsmirigy-adenóma esetén) a PTH-val együtt kiválasztódhat a vérbe. Nemrégiben felfedezték a proPTH egy prekurzorát, a preproPTH-t, amely további 25 aminosavmaradékot tartalmaz az NH2-terminálison. Így a preproPTH 115 aminosavmaradékot tartalmaz, a proPTH - 90-et és a PTH - 84-et.
A szarvasmarha és sertés parathormon szerkezete mára teljesen feltárt. Az emberi parathormont izolálták mellékpajzsmirigy adenomáiból, de szerkezetét csak részben sikerült megfejteni. A parathormon szerkezetében vannak különbségek, de az állati és emberi parathormonok kereszt-immunreaktivitást mutatnak. Az első 34 aminosavmaradékból álló polipeptid gyakorlatilag megőrzi a természetes hormon biológiai aktivitását. Ez lehetővé teszi számunkra, hogy feltételezzük, hogy a molekula karboxil-végén fennmaradó közel %-a nem kapcsolódik közvetlenül a parathormon fő hatásaihoz. A parathormon 1-29-es fragmense is mutat bizonyos biológiai és immunológiai aktivitást. A biológiailag inaktív 53-84-es fragmens szintén immunológiai hatást mutat, azaz a parathormon ezen tulajdonságait a molekulájának legalább 2 szakasza mutatja.
A vérben keringő parathormon heterogén, és eltér a mellékpajzsmirigyek által kiválasztott natív hormontól. A vérben legalább három különböző típusú parathormont különböztetnek meg: az intakt parathormon 9500 dalton molekulatömeggel; a parathormon molekula karboxil részéből származó biológiailag inaktív anyagok 7000-7500 dalton molekulatömeggel; és a biológiailag aktív anyagok körülbelül 4000 dalton molekulatömeggel.
Még kisebb fragmentumokat találtak a vénás vérben, ami arra utal, hogy ezek a periférián képződtek. A parathormon-fragmensek fő képződési területei a máj és a vesék voltak. A parathormon fragmentációja ezekben a szervekben fokozott volt májbetegségben és krónikus veseelégtelenségben (CRF). Ilyen körülmények között a parathormon-fragmensek lényegesen hosszabb ideig maradtak a véráramban, mint egészséges egyéneknél. A máj főként intakt parathormont szívott fel, de sem a karboxil-terminális, sem az amino-terminális parathormon-fragmenseket nem távolította el a vérből. A vesék vezető szerepet játszottak a parathormon anyagcseréjében. A karboxil-terminális immunreaktív hormon metabolikus clearance-ének közel 60%-át, a parathormon amino-terminális fragmensének pedig 45%-át tették ki. A parathormon aktív amino-terminális fragmensének metabolizmusának fő területe a csontok voltak.
A parathormon pulzáló szekrécióját észlelték, amely éjszaka a legintenzívebb. Az éjszakai alvás kezdetétől számított 3-4 óra elteltével a vérben lévő hormon szintje 2,5-3-szor magasabb az átlagos nappali szintnél.
A parathormon fő funkciója a kalcium homeosztázisának fenntartása. Ugyanakkor a szérum kalciumszintje (teljes és különösen ionizált) a parathormon szekréciójának fő szabályozója (a kalciumszint csökkenése serkenti, míg a növekedése gátolja a parathormon szekrécióját), azaz a szabályozás a visszacsatolás elve szerint történik. Hipokalcémia esetén a proPTH parathormonná alakulása fokozódik. A vér magnéziumtartalma is fontos szerepet játszik a parathormon felszabadulásában (megnövekedett szintje serkenti, míg csökkent szintje gátolja a parathormon szekrécióját). A parathormon fő célpontjai a vesék és a vázizomzat, de ismert a parathormon hatása a kalcium felszívódására a bélben, a szénhidrát toleranciára, a szérum lipidszintjére, valamint szerepe az impotencia, a bőrviszketés stb. kialakulásában.
A parathormon csontokra gyakorolt hatásának jellemzéséhez rövid tájékoztatást kell nyújtani a csontszövet szerkezetéről, fiziológiai felszívódásának és átalakulásának jellemzőiről.
Ismert, hogy a szervezetben található kalcium nagy része (akár 99%-a) a csontszövetben található. Mivel a csontokban foszfor-kalcium vegyületek formájában található meg, a teljes foszfortartalom %-a is a csontokban található. Szövetük, látszólagos statikus jellege ellenére, folyamatosan átalakul, aktívan vaszkularizálódik és magas mechanikai tulajdonságokkal rendelkezik. A csont a foszfor, a magnézium és más, az ásványi anyagcserében a homeosztázis fenntartásához szükséges vegyületek dinamikus "raktára". Szerkezete sűrű ásványi komponenseket tartalmaz, amelyek szorosan kapcsolódnak a szerves mátrixhoz, amely 90-95%-ban kollagénből, kis mennyiségű mukopoliszacharidból és nem kollagén fehérjékből áll. A csont ásványi része hidroxiapatitból - empirikus képlete Ca10(PO4)6(OH)2 - és amorf kalcium-foszfátból áll.
A csontot a differenciálatlan mezenchima sejtekből származó oszteoblasztok alkotják. Ezek mononukleáris sejtek, amelyek részt vesznek a szerves csontmátrix komponenseinek szintézisében. Egyrétegű rétegben helyezkednek el a csontfelszínen, és szoros kapcsolatban állnak az oszteoiddal. Az oszteoblasztok felelősek az oszteoid lerakódásáért és az azt követő mineralizációjáért. Létfontosságú aktivitásuk terméke az alkalikus foszfatáz, amelynek a vérben lévő tartalma közvetett mutatója aktivitásuknak. Az mineralizált oszteoid által körülvéve egyes oszteoblasztok oszteocitákká - mononukleáris sejtekké - alakulnak, amelyek citoplazmája csatornákat képez, amelyek a szomszédos oszteociták csatornáival kapcsolódnak össze. Nem vesznek részt a csontátalakulásban, de részt vesznek a perilakunáris pusztulás folyamatában, ami fontos a vérszérum kalciumszintjének gyors szabályozásához. A csontfelszívódást oszteoklasztok - óriás polinukleáris sejtek - végzik, amelyek látszólag mononukleáris makrofágok fúziójával jönnek létre. Azt is feltételezik, hogy az oszteoklasztok prekurzorai a csontvelő hematopoietikus őssejtjei lehetnek. Mozgékonyak, a csonttal érintkező réteget alkotnak, és a legnagyobb felszívódású területeken helyezkednek el. A proteolitikus enzimek és a savas foszfatáz felszabadulása miatt az oszteoklasztok kollagénlebontást, hidroxiapatit-pusztulást és ásványi anyagok eltávolítását okozzák a mátrixból. Az újonnan képződött, rosszul mineralizált csontszövet (osteoid) ellenáll az oszteoklasztikus reszorpciónak. Az oszteoblasztok és az oszteoklasztok funkciói függetlenek, de egymással összehangoltak, ami normális csontváz-átépüléshez vezet. A csontok hosszának növekedése az endokondrális csontosodástól, szélességének és vastagságának növekedése a csonthártya csontosodásától függ. A 47Ca -val végzett klinikai vizsgálatok kimutatták, hogy a csontváz teljes kalciumtartalmának akár 18%-a is megújulhat évente. Amikor a csontok károsodnak (törések, fertőző folyamatok), a megváltozott csont felszívódik, és új csont képződik.
A csontreszorpció és -képződés lokális folyamatában részt vevő sejtkomplexeket alapvető többsejtű átalakító egységeknek (BMU-knak) nevezzük. Ezek szabályozzák a kalcium, a foszfor és más ionok helyi koncentrációját, a csont szerves komponenseinek, különösen a kollagénnek a szintézisét, szerveződését és mineralizációját.
A parathormon fő hatása a csontváz csontjaiban a felszívódási folyamatok fokozása, amely mind az ásványi, mind a szerves csontszerkezet alkotóelemeire hatással van. A parathormon elősegíti az oszteoklasztok növekedését és aktivitását, amit fokozott oszteolitikus hatás és a csontreszorpció fokozódása kísér. Ebben az esetben a hidroxiapatit kristályok feloldódnak, miközben kalcium és foszfor szabadul fel a vérbe. Ez a folyamat a vér kalciumszintjének növelésének fő mechanizmusa. Három összetevőből áll: a kalcium mobilizálása a perilakunáris csontból (mély oszteociták); az oszteoprogenerátor sejtek oszteoklasztokká történő proliferációja; a kalcium állandó szintjének fenntartása a vérben a csontból (felszínes oszteociták) történő felszabadulásának szabályozásával.
Így a parathormon kezdetben fokozza az oszteociták és oszteoklasztok aktivitását, fokozza az oszteolízist, ami a vér kalciumszintjének emelkedését, valamint a kalcium és az oxiprolin vizelettel történő fokozott kiválasztását okozza. Ez a parathormon első, kvalitatív, gyors hatása. A parathormon második hatása a csontokra kvantitatív. Az oszteoklasztok készletének növekedésével jár. Aktív oszteolízis esetén stimulus lép fel az oszteoblasztok fokozott proliferációjára, aktiválódik mind a felszívódás, mind a csontképződés, a felszívódás túlnyomó többségével. A parathormon feleslege negatív csontegyensúlyt eredményez. Ezt az oxiprolin - a kollagén lebomlásának terméke - és a mukopoliszacharidok szerkezetében található szialinsavak túlzott kiválasztása kíséri. A parathormon aktiválja a ciklikus adenozin-monofoszfátot (cAMP). A cAMP fokozott kiválasztása a vizelettel a parathormon beadása után a szövetek érzékenységének indikátoraként szolgálhat.
A parathormon legfontosabb hatása a vesékre a foszfor-reabszorpció csökkentésének képessége, fokozva a foszfaturiát. A nefron különböző részein a redukció mechanizmusa eltérő: a proximális részben a parathormon ezen hatása a megnövekedett permeabilitásnak köszönhető, és a cAMP részvételével jelentkezik, míg a disztális részben nem függ a cAMP-tól. A parathormon foszfaturikus hatása változik a D-vitamin-hiány, a metabolikus acidózis és a csökkent foszfortartalom esetén. A parathormonok kismértékben növelik a kalcium teljes tubuláris reabszorpcióját. Ugyanakkor a proximális részekben csökkentik, a disztálisokban pedig növelik azt. Ez utóbbi domináns jelentőséggel bír - a parathormon csökkenti a kalcium-clearance-t. A parathormon csökkenti a nátrium és bikarbonátjának tubuláris reabszorpcióját, ami magyarázhatja az acidózis kialakulását hiperparatireoidizmusban. Növeli az 1,25-dioxikolekalciferol-1,25(OH2 ) D3 - aD3 -vitamin aktív formájának - képződését a vesékben. Ez a vegyület fokozza a kalcium-reabszorpciót a vékonybélben azáltal, hogy serkenti egy specifikus kalciumkötő fehérje (CaBP) aktivitását a falában.
A parathormon normális szintje átlagosan 0,15-0,6 ng/ml. Ez életkortól és nemtől függően változik. A 20-29 évesek vérében a parathormon átlagos szintje (0,245±0,017) ng/ml, a 80-89 éveseké (0,545±0,048) ng/ml; a 70 éves nőknél a parathormon szintje (0,728±0,051) ng/ml, az azonos korú férfiaknál pedig (0,466±0,40) ng/ml. Így a parathormon tartalma az életkorral növekszik, de nőknél nagyobb mértékben.
A hiperkalcémia differenciáldiagnózisához általában több különböző tesztet kell alkalmazni.
Bemutatjuk az általunk kidolgozott klinikai és patogenetikai osztályozást, O. V. Nikolaev és V. N. Tarkaeva (1974) osztályozása alapján.
A mellékpajzsmirigy-hormon szekréciójának károsodásával és az arra való érzékenységgel kapcsolatos betegségek klinikai és patogenetikai osztályozása
Elsődleges hiperparatireózis
- Patogenezis szerint:
- hiperfunkcionális adenoma(k);
- az OGD hiperpláziája;
- hiperfunkcionális mellékpajzsmirigy-karcinóma;
- I. típusú többszörös endokrin neoplázia hiperparatireózissal (Wermer-szindróma);
- II-es típusú többszörös endokrin neoplázia hiperparatireózissal (Sipple-szindróma).
- A klinikai jellemzők szerint:
- csontforma:
- csontritkulásos,
- fibrocisztás osteitis,
- "Pagetoid";
- visceropathiás forma:
- a vesék, a gyomor-bél traktus, a neuropszichiátriai szféra túlnyomórészt károsodott károsodásával;
- vegyes forma.
- csontforma:
- Lefelé irányuló:
- fűszeres;
- krónikus.
Másodlagos hiperparatireózis (a mellékpajzsmirigyek másodlagos hiperfunkciója és hiperpláziája elhúzódó hipokalcémiával és hiperfoszfatémiával)
- Vese patológia:
- krónikus veseelégtelenség;
- tubulopathia (Albright-Fanconi típusú);
- vesebetegség.
- Bélrendszeri patológia:
- felszívódási zavar szindróma.
- Csontpatológia:
- szenilis csontlágyulás;
- gyermekágyi;
- idiopátiás;
- Paget-kór.
- D-vitamin-hiány:
- vesebetegség;
- máj;
- örökletes enzimhiányok.
- Rosszindulatú betegségek: mielóma.
Harmadlagos hiperparatireózis
- A mellékpajzsmirigyek autonóm módon működő adenomája(i), amely régóta fennálló másodlagos hiperparatireózis hátterében alakul ki.
Pszeudohiperparatireózis
- A mellékpajzsmirigyből származó daganatok által termelt parathormon.
Hormonálisan inaktív mellékpajzsmirigy cisztás és tumoros képződmények
- Ciszta.
- Hormonálisan inaktív daganatok vagy karcinóma.
Hypoparathyreosis
- A mellékpajzsmirigyek veleszületett alulfejlettsége vagy hiánya.
- Idiopátiás, autoimmun eredetű.
- Posztoperatív, a mellékpajzsmirigyek eltávolításával összefüggésben kialakult.
- Posztoperatív a vérellátás és a beidegződés károsodása miatt.
- Sugárkárosodás, exogén és endogén (külső sugárterápia, pajzsmirigybetegség kezelése radioaktív jóddal).
- A mellékpajzsmirigyek károsodása vérzés vagy infarktus következtében.
- Fertőző elváltozások.
Pszeudohypoparathyreosis
- I. típus - a célszervek érzéketlensége a mellékpajzsmirigy-hormonra, az adenilát-cikláztól függően;
- II. típus - a célszervek érzéketlensége a mellékpajzsmirigy-hormonra, független az adenilát-cikláztól, esetleg autoimmun eredetű.
Pszeudo-pszeudo-hipoparatireózis
A pszeudohypoparathyreosis szomatikus jeleinek jelenléte egészséges rokonoknál, olyan betegek családjaiban, akiknek pszeudohypoparathyreosisban szenvedő betegek voltak, akiknek nincsenek jellegzetes biokémiai rendellenességeik és tetánia.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ]

