A cikk orvosi szakértője
Új kiadványok
Nyelőcső leukoplakia
Utolsó ellenőrzés: 04.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
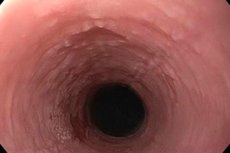
Ha a felső emésztőrendszer nyálkahártyájának hámrétege intenzíven elszarusodni kezd, akkor a nyelőcső leukoplakiájának kialakulásáról beszélünk. A betegség kezdeti szakaszában sűrű plakk képződik, amely eltávolítható, és gyakorlatilag nem jár gyulladásos folyamat jeleivel. Idővel a nyálkahártya destruktív elváltozásai jelennek meg az arcon, a nyelven és a szájüregben. Kezelés hiányában nagy a kockázata a rosszindulatú folyamat kialakulásának. [ 1 ]
Járványtan
Ha figyelembe vesszük a nyelőcső leukoplakiájával segítséget kérő betegek általános statisztikáit, a betegség leggyakrabban 30-70 éves betegeknél, és gyakrabban férfiaknál fordul elő (a férfiaknál több mint 4%, míg a nőknél 2%).
Száz leukoplakiával diagnosztizált betegre vetítve akár 6%-ban is előfordulhatnak rákmegelőző állapotok, és akár 5%-ban korai stádiumú rák. Főként szemölcsös és erozív-fekélyes típusú nyelőcső-leukoplakiában szenvedő betegekről beszélünk: ilyen betegeknél a rákmegelőző állapot invazív laphámsejtes karcinómaként osztályozható.
A nyelőcső nyálkahártyájának intenzív keratinizációja miatt kialakuló kezdeti vagy növekvő karcinómája néha hasonló a leukoplakiához. Ennek fényében minden olyan személyt, akinél felmerül a betegség gyanúja, szövettani és egyéb vizsgálatokra utalnak a rákmegelőző vagy rosszindulatú állapot időben történő diagnosztizálása érdekében.
Érdemes megjegyezni, hogy a nyelőcső leukoplakiája rendkívül ritka patológia a szájüregi leukoplakiához képest. Elmondható, hogy ezt a két betegséget gyakran a klinikai tünetek közös jellege miatt azonosítják. Egyes országokban a diagnózis pontosabb megfogalmazása érdekében a „nyelőcső leukoplakia” kifejezést a „nyelőcső epidermoid metapláziája” kifejezéssel helyettesítik.
Okoz nyelőcső leukoplakia
A szakértők még nem határozták meg a nyelőcső leukoplakiájának kialakulásának pontos etiológiáját. Az azonban már most is magabiztosan kijelenthető, hogy a patológia túlnyomórészt külső káros tényezők - különösen termikus, mechanikai vagy kémiai irritáció - hatására alakul ki. A betegség kockázatát jelentősen növeli több ilyen tényező egyidejű hatása. Például a nyelőcső és a szájüreg leukoplakiája gyakran előfordul a "rosszindulatú" dohányosoknál: nyálkahártyájuk rendszeresen ki van téve a nikotingyanták és a cigarettafüst termikus és kémiai hatásainak is. [ 2 ]
Ha részletesebben megvizsgáljuk, a következő okok vezethetnek a nyelőcső leukoplakia kialakulásához:
- a nyálkahártyákat érintő neurodystrophiás rendellenességek;
- a bőr és a nyálkahártyák krónikus gyulladásos folyamatai, az emésztőrendszer;
- genetikai hajlam (az úgynevezett „családi” diszkeratózis);
- A-vitamin hipovitaminózis;
- a nyálkahártyák involúciója;
- hormonális rendellenességek, hosszan tartó vagy súlyos hormonális egyensúlyhiány;
- a szájüreg és az emésztőrendszer fertőző elváltozásai;
- káros foglalkozási befolyások, beleértve a krónikus foglalkozási megbetegedéseket;
- dohányzás, alkoholfogyasztás;
- túlzottan forró ételek fogyasztása, fűszerek és fűszerek túlzott használata;
- száraz élelmiszerek szisztematikus fogyasztása, durva, száraz élelmiszerek rendszeres fogyasztása;
- fogászati betegségek, fogászati implantátumok jelenléte;
- fogászati problémák vagy hiányzó fogak, amelyek megakadályozzák az étel megfelelő rágását;
- kórosan legyengült immunitás.
Kockázati tényezők
A 30 év feletti embereket a nyelőcső leukoplakia kockázatának lehet tekinteni.Gyermekkorban a patológia sokkal ritkábban fordul elő.
A szakértők számos olyan tényezőt azonosítanak, amelyek hozzájárulhatnak a betegség kialakulásához:
- vírusos betegségek, vírusfertőzések hordozása (különösen herpeszvírus stb.);
- fertőző és gyulladásos patológiák, különösen azok, amelyek hosszú vagy krónikus lefolyásúak;
- rendszeres mechanikai, kémiai vagy termikus sérülések (gyakori ismételt gasztroduodenoszkópiás beavatkozások, túl durva száraz vagy forró étel fogyasztása, agresszív folyadékok – például erős alkohol – fogyasztása stb.);
- szisztematikus dohányzás;
- rendszeres hánytatás (például étkezési zavarok esetén);
- szakmai káros hatások és patológiák (kémiai gőzök, por belélegzése, savakkal és lúgokkal való munka);
- a vitaminok felszívódásának zavara, a szervezetben a vitaminok elégtelen bevitele;
- az immunrendszer éles vagy súlyos gyengülése (különösen HIV-fertőzött és más immunhiányos állapotú betegeknél);
- örökletes tényező (hasonló patológia jelenléte közeli hozzátartozókban).
A nyelőcső leukoplakia közvetlen okai mellett az orvosok kiemelik a genetikai hajlammal, az egyéni jellemzőkkel és a beteg életmódjával összefüggő kockázati tényezők különleges jelentőségét. Ezen tényezők időben történő korrekciója vagy kiküszöbölése hatékony lépés lehet a patológia megelőzésében: a terapeutával vagy gasztroenterológussal folytatott szisztematikus konzultáció segít a betegeknek nemcsak abban, hogy többet megtudjanak egészségi állapotukról, hanem a patológiát a lehető leghamarabb felismerjék. Szükség esetén az orvos azonnal megfelelő diagnosztikai eljárásokat ír elő és célzott kezelést végez. [ 3 ]
Pathogenezis
A nyelőcső leukoplakia kóros gócainak kialakulását különféle etiológiai tényezők befolyásolják, amelyek negatív hatással vannak a nyálkahártyákra és az egész testre. A betegség patogenetikai mechanizmusát azonban nem vizsgálták alaposan: az interferonok és más immunmediátorok patogenezisben való részvétele nem bizonyítja a leukoplakia kialakulásának specifikusságát.
Feltehetően bizonyos irritáló anyagok hatására a hámszövetre specifikus adhéziós fehérje expressziója zavart szenved. Ez a hámsejtek fokozott intercelluláris kölcsönhatásához vezet, ami aktiválja a sejtek hiperdifferenciálódásának folyamatait.
Ebből következik, hogy túlzott keratinizáció történik, ami fiziológiailag rendellenes, és ezzel egyidejűleg a sejtek „érettsége” is növekszik az apoptózis elnyomásával. Ezen folyamatok eredményeként az egymáshoz „kötött”, keratinizált „hosszú életű” sejtek nem hámlanak, és sűrű, hiperkeratózisos rétegek alakulnak ki. [ 4 ]
Idővel, különféle külső hatások következtében destruktív változások következnek be a szövetekben, ami fokozott sejtszaporodáshoz vezet a bazális rétegben. Érdemes megjegyezni, hogy a fenti folyamatok mind a leukoplakiára jellemző immunreaktivitás aktiválódása nélkül zajlanak le. Ennek fényében a patológia kezelésének az intercelluláris interakciók normalizálódásán kell alapulnia.
Tünetek nyelőcső leukoplakia
Sok betegnél a nyelőcső leukoplakiája az életminőség jelentős csökkenésével jár, és a betegség rosszindulatúvá válásának kockázata negatívan befolyásolja a betegek általános pszichológiai állapotát.
A nyelőcső leukoplakia fő típusai a következők:
- lapos vagy egyszerű nyelőcső-leukoplakia;
- szemölcsös típusú betegség;
- eróziós-fekélyes típusú;
- lágy leukoplakia.
Az egyszerű leukoplakia a leggyakoribb. Külső vizsgálat során általában nem lehet kóros elváltozásokat kimutatni. Tapintással nem látható a közeli nyirokcsomók megnagyobbodása. A garat vizsgálata során az orvos figyelmet fordít a nyálkahártyára, amelynek normális esetben kellően nedvesnek, fényesnek és halvány rózsaszínűnek kell lennie. Amikor a nyelőcső leukoplakiája a garatra és a szájüregbe terjed, korlátozott, világos foltok képződnek, amelyek tiszta konfigurációjúak, dudorok (egyfajta fehéres film, amelyet nem lehet elválasztani) nélkül. Gyakran a keratózisos zónák tovább terjednek - az arc, az ajkak belső felületére. Fontos: a fehéres foltot még erőszakkal sem lehet eltávolítani.
A verrucosa típusú nyelőcső leukoplakia egyszerű (lapos) patológiából is kialakulhat. A betegek égő érzésre panaszkodnak a szegycsont mögött, állandó irritációra vagy szárazságra a torokban, kellemetlen érzésre nyeléskor (különösen száraz étel fogyasztása esetén). Fájdalmat vagy egyéb tüneteket nem észlelnek. A betegek vizsgálata során kiderül a rossz szokások (dohányzás, alkoholfogyasztás), az emésztőrendszeri, endokrin vagy szív- és érrendszeri betegségek egyidejű jelenléte.
A verrucus leukoplakia kétféle formában fordulhat elő:
- a nyelőcső plakkos leukoplakiája (fehér plakkszerű elváltozások kialakulásával kísérve);
- a nyelőcső verrucus leukoplakiája (sűrű kinövések képződnek, mint a szemölcsök).
Az ilyen változásokat a nyálkahártyában csak endoszkópia elvégzésekor lehet észrevenni, vagy amikor a folyamat a nyelv hátsó részére és oldalsó felületeire, a szájüregbe, az alveoláris folyamatba és a szájpadlásba terjed.
A plakkváltozatban a kóros gócok korlátozottak, kissé a nyálkahártya felszíne fölé nyúlnak, szabálytalan konfigurációval és tiszta kontúrokkal jellemezhetők.
A szemölcsös változatban a nyálkahártya felett egy sűrű tuberkulózis jelenik meg, amelyen nem lehet redőt képezni. A kiemelkedés színe fehérestől a mélysárgáig változik.
A nyelőcső leukoplakiájának erozív típusát erozív hibák és repedések kialakulása jellemzi, ami a patológia egyszerű vagy szemölcsös változatainak kezelésének hiányából ered. A nyilvánvaló szövetkárosodás miatt a beteg fájdalmat, égő érzést, tömörödést és nyomást tapasztal. A fájdalom bármilyen irritáló anyagnak való kitettség után jelentkezik - különösen evés és ivás közben. A sebek vérzése is előfordulhat.
A nyelőcső leukoplakia első jelei nem minden embernél egyformák. Gyakran a probléma nyilvánvaló tünetek nélkül jelentkezik, mivel évekig észrevétlenül is fennállhat.
Más esetekben a leukoplakia bizonyos kellemetlen érzések formájában jelentkezik – például nyelési nehézség, torokfájás és égő érzés a szegycsont mögött stb. Ezek a tünetek azonban általában a betegség viszonylag késői szakaszában jelentkeznek. [ 5 ]
Szakaszai
A nyelőcső és a szájüreg leukoplakiájának stádiumait a betegség típusa határozza meg:
- Az első szakaszban világos filmek jelennek meg a nyálkahártyán, amelyeket nem lehet eltávolítani tamponnal. Egyéb kóros tünetek általában hiányoznak. A kezelés ebben a szakaszban a leghatékonyabb, mivel csak a nyelőcső submucosus rétege érintett.
- A második stádiumot kiemelkedő tuberkulózok megjelenése jellemzi, amelyek terjedhetnek és összeolvadhatnak. Ugyanakkor a legközelebbi nyirokcsomók is érintettek lehetnek.
- A harmadik szakaszban repedések vagy eróziók formájában mikrosérülések keletkeznek a tuberkulózis területén. További fájdalmas tünetek jelentkeznek, mint például a fájdalom, égő érzés, amelyet az étel- és italrészecskék okoznak a sebbe jutva. Az állandó kellemetlenség hátterében a beteg pszichoneurológiai állapota zavart szenved, ingerlékenység és álmatlanság léphet fel. A nyelőcső lumenének jelentős szűkülése is előfordulhat.
A nyelőcső leukoplakiájának egyik vagy másik szakaszában a klinikai kép mind átfogóan, mind önmagában is megnyilvánulhat, mivel számos tényezőtől függ: más patológiák jelenléte, a beteg egyéni jellemzői, a betegség folyamatának prevalenciája stb. Ezért, ha étkezés közben vagy után kellemetlen érzés jelentkezik, szakmai konzultációra van szükség a megfelelő profilú orvossal - különösen gasztroenterológussal vagy fogorvossal.
Forms
Az Egészségügyi Világszervezet által bemutatott modern osztályozás a leukoplakiát homogén és nem homogén formákra osztja. A nem homogén forma további részei az eritroplákiának, a nodulárisnak, a foltosnak és a szemölcsösnek.
Vannak információk arról, hogy a nem homogén leukoplakia egyes esetei minden második esetben epiteliális diszplázia, és magas a rosszindulatú daganatok kockázata.
Létezik egy másik osztályozás is, amely magában foglalja az „epiteliális rákmegelőző állapot” fogalmát: ide tartozik az eritroplákia és a leukoplakia. E szövettani felosztás szerint a leukoplakia fokális epiteliális hiperpláziára oszlik, sejtatípiás tünetek nélkül, valamint enyhe, közepes és súlyos diszpláziára. A diszpláziát viszont laphámsejtes intraepiteliális diszplázia jellemzi (három súlyossági foka van).
A megadott osztályozást a klinikai diagnózis patomorfológiai leírására és kiegészítésére használják.
Komplikációk és következmények
Szükséges kezelés hiányában, vagy a leukoplakia nem megfelelő terápiája esetén a kóros folyamat növekszik, szövettömörödés következik be, ami később a nyelőcső szűkületét okozhatja (a lumen tartós szűkülete). Az állapot romlásának tipikus jelei a következők:
- a rekedtség, zihálás megjelenése;
- tartós köhögés látható ok nélkül;
- állandó idegen testérzet a torokban;
- fájdalom, különösen az étel lenyelésének megpróbálásakor.
A beteg étkezési nehézségeket tapasztal, fogy, ingerlékeny lesz, alvászavarok lépnek fel, és csökken a munkaképessége.
A nyelőcső leukoplakiájának legösszetettebb és legveszélyesebb következménye azonban egy rosszindulatú etiológiájú daganatos folyamat lehet. Leggyakrabban a szövődmény a betegség szemölcsös és erozív-fekélyes típusainak hátterében alakul ki. A nyelőcsőráknak két formája van:
- laphámsejtes karcinóma, amely a nyelőcsövet bélelő hámsejtekből fejlődik ki;
- adenokarcinóma, amely a nyelőcső alsó szakaszában fordul elő.
A nyelőcsőben más típusú rosszindulatú folyamatok viszonylag ritkák.
A fejlődés korai szakaszában azonban a leukoplakia jól reagál a terápiára, amelyet a lehetséges irritáló tényezők, beleértve a rossz szokásokat is, kiküszöbölésével egyidejűleg végeznek.
Diagnostics nyelőcső leukoplakia
A nyelőcsőbetegségek általános diagnosztikája általában a következőket foglalja magában:
- anamnézis gyűjtése;
- vizuális vizsgálat (ellenőrzés);
- nyelőcső-szkópia;
- elektrokardiográfia (mellkasi fájdalom differenciáldiagnózisára);
- A nyelőcső röntgenvizsgálata;
- nyelőcső-manometria.
A vizsgálatok közé tartozik az általános vér- és vizeletvizsgálat. Rosszindulatú degeneráció gyanúja esetén vérvizsgálatot lehet végezni tumormarkerek kimutatására – ezek olyan anyagok, amelyeket a tumorsejtek képeznek és a biológiai folyadékokba választanak ki. A tumormarkerek leggyakrabban onkológiai patológiákban szenvedő betegek vérében találhatók meg. [ 6 ]
A műszeres diagnosztika mindig hatékony, ha más diagnosztikai módszerekkel kombinálva alkalmazzák. A fő eljárás a nyelőcső endoszkópos vizsgálata: egy puha endoszkópot helyeznek az üregébe, amelynek segítségével a teljes nyálkahártya teljes vizsgálatát végzik, sőt, ha szükséges, biopsziát is vesznek - egy darab szövetet szövettani elemzéshez.
Az endoszkópos kép a nyelőcső leukoplakia típusától függ:
- Lapos formában az epiteliális sejtekben akantózis figyelhető meg proliferatív változásokkal a bazális és tövises rétegekben, valamint dysplasia parakeratosis dominanciával. Külsőleg ez korlátozott fehéres foltok kialakulásában nyilvánul meg, amelyek ragasztott filmekhez hasonlítanak.
- A szemölcsös formában, ellentétben a lapos formával, a hiperkeratózis dominál. A tövises és bazális rétegek tipikus sejtmegnagyobbodása figyelhető meg enyhe atípia és polimorfizmus hátterében. Az alatta lévő struktúrákban a kapilláris hálózat kitágul, fokális limfoid infiltráció jelei mutatkoznak kevés eozinofil és plazmasejt jelenlétével. A nyálkahártyán különböző alakú és méretű, tömörödött, világos színű (plakk vagy szemölcsös kinövés formájában) kiemelkedések találhatók.
- Az erozív-fekélyes formában a krónikus gyulladásos folyamat minden jele kimutatható, hisztiocitás-limfoid infiltráció kialakulásával. Intenzív hiperkeratózis alakul ki a hibás hámrétegben, a bazális réteg diszpláziája jelentkezik, és fekélyes gócok jelennek meg. Az alatta lévő szövet sejtes infiltrációnak van kitéve. Az endoszkópos vizsgálat eróziókat és/vagy repedéseket, néha vérzést mutat. Az erozív gócok átmérője egy millimétertől két centiméterig terjedhet. [ 7 ], [ 8 ]
A hiperplasztikus, parakeratotikus, hiperkeratotikus elváltozásokat, a mitózisok számának növekedését, a bazális polaritás elégtelenségét, a nukleáris polimorfizmust, a sejtek keratinizációját, a hiperkromatizmust és egyéb jeleket a szakemberek rákmegelőző állapotnak tekintik. Megfigyelhető a triász helytelen aránya, beleértve a proliferatív aktivitást, a sejtek differenciálódását és a biokémiai anaplázia folyamatokat. [ 9 ]
Megkülönböztető diagnózis
A leukoplakia lapos típusa megkülönböztetést igényel a lichen planus tipikus lefolyásától, amelyben jellegzetes morfológiai struktúra található, a sokszögű papulák szimmetrikus egyesülése. A lichen planusban a kóros elemek domináns lokalizációja a retromoláris zóna és a vörös labiális határ.
A leukoplakia tipikus típusa megkülönböztethető a korlátozott hiperkeratózistól, amelyben egy lapos terület alakul ki, sűrű pikkelyekkel bélelve, és vékony, világos kiemelkedéssel körülvéve.
A verrucosa típusú leukoplakia megkülönböztethető a Candida fertőzéstől. Ezt a betegséget fehéres-szürke filmek megjelenése jellemzi, amelyek szorosan "ülnek" a nyálkahártyán. Amikor a filmet erőszakkal eltávolítják, egy erősen vérző fekélyfelület válik láthatóvá. További diagnosztikai célból citológiai vizsgálatot végeznek.
A leukoplakia eróziós-fekélyes típusa megkülönböztetést igényel egy hasonló típusú lichen planustól, amelyben kis csomók jelennek meg a kóros elváltozások szélein (ezek a bőrön is jelen lehetnek).
Ezenkívül a betegséget meg kell különböztetni a másodlagos szifilisz, a nyálkahártya krónikus mechanikai károsodása és a reflux oesophagitis, a nyelőcső kémiai és termikus égési sérülései megnyilvánulásaitól. Ezen patológiák azonosításához fontos figyelembe venni a léziók konfigurációját, a nyálkahártya felszíne feletti magasságukat, a fény jelenlétét, a részecskék szétválását kaparáskor és a háttérváltozások jelenlétét.
Nem mindig lehetséges diagnózist felállítani külső vizsgálat és a beteg anamnézisének összegyűjtése alapján. Nem szabad megfeledkezni a patológia olyan változatáról sem, mint az idiopátiás nyelőcső leukoplakia, amely minden látható ok nélkül kialakul. Ebben az esetben a differenciáldiagnózis különösen fontos.
Nem minden szakember veszi figyelembe, hogy szét kell választani az olyan fogalmakat, mint a nyelőcső és a szájüreg leukoplakiája: sok szempontból ezek a kifejezések másolódnak. A szövettani dekódolás során pedig egy ilyen jelentési jel, mint a "nyelőcső leukoplakia", teljesen hiányozhat: sokkal fontosabb, hogy a kezelőorvos ismerje a szövettani folyamatok természetét - azaz azokat, amelyek eredményeként a tömörödés gócai kialakultak - atrófia, ödéma, infiltráció, a középső hámréteg akantózisa, a nyelőcső laphámszövetének felszíni területeinek hiperkeratózisa következtében. Az atipikus sejtek jelenlétére, a dysplasiára vonatkozó információk is szükségesek. Ehhez kiterjesztett megközelítést kell alkalmazni a betegek vizsgálatára.
Ki kapcsolódni?
Kezelés nyelőcső leukoplakia
A nyelőcső leukoplakiáját leghatékonyabban folyékony nitrogén, lézer vagy elektromos koagulátor alkalmazásával végzett sebészeti beavatkozással lehet kezelni. A kriosebészet a legoptimálisabb módszernek tekinthető, mivel minimális a patológia kiújulásának kockázata.
A kezelés során átfogó taktikát kell alkalmazni. A kóros gócok kiégetése mellett antibiotikum-terápián is részt kell venni, valamint kellően hosszú ideig szigorú diétát kell követni az alkoholtartalmú italok, a nehezen emészthető, fűszeres, savanyú ételek teljes kizárásával.
Általánosságban elmondható, hogy a nyelőcső leukoplakiájának kezelési intézkedései helyi és általánosak.
A hatékony helyi hatás előfeltétele a káros tényező semlegesítése. Például a betegnek abba kell hagynia a dohányzást és az alkoholfogyasztást. Ha ezt nem teszik meg, a betegség nemcsak előrehalad, hanem a rosszindulatú daganatok kockázata is jelentősen megnő. További fontos pontok a szájhigiéniai szabályok betartása, a további fertőtlenítési intézkedések, a gyógyszerek szedése és szükség esetén sebész segítsége.
A szakemberek a nyelőcső leukoplakiájának érintett területeire gyakorolt terápiás hatás különböző módszereit alkalmazzák. A leggyakoribb és legkönnyebben hozzáférhető módszer az A-vitamin olajos oldatának applikátoros alkalmazása a patológia gócaira, valamint az Aevit kombinált gyógyszer (A- és E-vitamin kombinációja) belsőleges alkalmazása.
Radikális kezelést írnak elő, ha a nyelőcső leukoplakiája kritikus stádiumba került, vagy olyan esetekben, amikor a gyógyszerek alkalmazása nem éri el a szükséges terápiás hatást. [ 10 ]
A sebészeti kezelés magában foglalja az érintett területek kimetszését szikével, lézersugárral (CO2 vagy hélium-neon), elektrokoagulátorral, kriodestruktorral. Többféle expozíciós módszer is alkalmazható. Az ilyen kezelésnek azonban vannak hátrányai: hegesedés alakul ki, a szövetek deformálódnak, a nyelőcső funkcionális kapacitása károsodik. A szövetek felépülése általában hosszú, az epitelializáció átlagos időtartama körülbelül 2 hónap. A műtött területeken serózus ödéma alakul ki, nedves varasodás alakul ki, és a sejtek aktivitása, a fehérje- és szénhidrát-anyagcsere folyamatai lelassulnak. Mindez közvetlenül befolyásolja a regenerációs időszak időtartamát. Egy másik fontos szempont: még a sebészeti beavatkozás sem garantálja a kiújulások hiányát, és nem csökkenti a rosszindulatú daganat kialakulásának valószínűségét. [ 11 ]
Más radikális technikákat is alkalmaznak, különösen az alacsony frekvenciájú ultrahangot, a fotodinamikus kezelést, amely a megváltozott szövetek szelektív megsemmisítésén alapul fényérzékeny elemek stimulálásával.
Figyelembe kell venni, hogy a sebészeti kezelés lehetőségei korlátozottak: mindenekelőtt a nyelőcsőhöz való hozzáférés sajátosságaira, a beavatkozás traumájára stb. vonatkozik [ 12 ]
A nyelőcső leukoplakia gyógyszeres kezelése
Belső használatra retinolt, olajos oldatok formájában lévő tokoferolt és B-csoportú vitaminokat (különösen riboflavint, 0,25 g-ot naponta kétszer egy hónapon keresztül) írnak fel.
Lehetőség van általános tonikok, biogén stimulánsok és keratoplasztikus szerek használatára.
Aevit |
Hosszú ideig, körülbelül 1,5 hónapig szedje, napi 1 kapszulát. Ismételje meg a kezelést - 3 hónap elteltével. Lehetséges mellékhatások: fáradtság, alvászavarok, étvágytalanság. |
Plazmol |
Naponta vagy minden második nap 1 ml-t kell szubkután beadni. Egy kezelés 10 injekciót igényel. Egyes betegek túlérzékenységi reakciókat tapasztalhatnak a gyógyszerrel szemben (viszketés, kiütés, megnövekedett testhőmérséklet). |
Longidaza |
Bőr alá vagy intramuszkulárisan adják be 3000 NE mennyiségben. A kúra öt-25 injekciót igényel. Az injekciók közötti időköz 3-10 nap. A kúra megismétlése 2-3 hónap múlva lehetséges. Lehetséges mellékhatások: fájdalom az injekció beadásának helyén, enyhe bőrpír. |
Lavomax (Tiloron) |
Az első két napot naponta egyszer 125 mg-mal, majd minden második nap 125 mg-mal kell bevenni. A gyógyszer immunmoduláló és vírusellenes hatással rendelkezik. Egyes betegek allergiásak lehetnek a gyógyszer összetevőire. |
Szokozéril |
Intravénás infúziókhoz nátrium-klorid-oldattal vagy 5%-os glükózzal. Az adagolást és az alkalmazás gyakoriságát a kezelőorvos határozza meg. A mellékhatások rendkívül ritkák, enyhe fájdalom lehetséges az injekció beadásának helyén. |
A terápia mennyiségét a kezelőorvos határozza meg, a nyelőcső leukoplakia formájától, az elváltozások méretétől és a betegség lefolyásának sebességétől függően. Az A-vitamint szájon át, retinol-acetát 3,4%-os olajos oldata vagy 5,5%-os retinol-palmitát formájában kell bevenni, 10 csepp naponta háromszor 6-8 héten keresztül. A kezelést 4-6 havonta megismétlik.
Fizioterápiás kezelés
A fizioterápiás módszerek közé tartozik a nyelőcső leukoplakia zónáinak eltávolítása diathermocoagulációval vagy kriodestrukcióval. A diathermocoagulációt időszakosan végzik, amíg a hiperkeratózis zónák teljesen koagulálódnak. A gyógyulási folyamat 1-1,5 hétig tart.
A kriodestrukciót jelenleg aktívan alkalmazzák a rákmegelőző állapotok komplex terápiájában. Az eljárásnak gyakorlatilag nincsenek ellenjavallatai, komplex szisztémás patológiákban szenvedő betegek számára is felírható. A kriodestrukció során a kontaktfagyasztás olyan területeken alkalmazható, amelyekhez sebészeti úton nehéz hozzáférni. A hőmérséklet-expozíció indikátorai 160-190 °C, az időtartam 1-1,5 perc. A kiolvasztás időtartama körülbelül három perc, a gyógyulási idő legfeljebb 10 nap.
A nyelőcső leukoplakiában szenvedő betegek fotodinamikus kezelése az egyik legfejlettebb módszernek számít. Magában foglalja a fotoszenzibilizátorok alkalmazását a kórosan megváltozott területeken. Bizonyos hosszúságú fényhullámoknak való kitettség során (a festék abszorpciós határának megfelelően) molekuláris energiakoncentráció jön létre. Felszabaduláskor befolyásolja a molekuláris oxigén átalakulását a külső környezetből aktív, instabil formákba - különösen szingulett oxigénbe, amely képes elpusztítani a mikrobiális sejteket. Ez egy viszonylag új fizioterápiás technika, amely még nem minden egészségügyi intézményben elérhető.
Gyógynövényes kezelés
A nyelőcső leukoplakiájának hagyományos kezelési módszerei nem mindig megfelelőek és hatékonyak. Alkalmazásuk csak a kezelőorvos jóváhagyása után megengedett. A helyzet az, hogy a gyógynövények idő előtti és helytelen használata súlyosbíthatja a kóros folyamat lefolyását, súlyosbíthatja a gyomor-bél traktusban meglévő problémákat, és szövődmények kialakulásához vezethet.
Eközben a következő népi recepteket alkalmazzák a legsikeresebben a nyelőcső leukoplakiájára:
- Hemlock. [ 13 ] A növény virágzatát összezúzzuk, lazán egy félliteres üvegbe öntjük tetejéig, vodkával megtöltjük, és fedővel lezárjuk. Hűtőszekrényben három hétig tároljuk. Ezután a tinktúrát leszűrjük, és a következőképpen fogyasztjuk: az első napon 2 csepp tinktúrát kell 150 ml vízben feloldani, majd a termék adagját naponta egy cseppel növeljük, amíg adagonként 40 cseppre nem emelkedik. Ezután a termék mennyiségét ismét csökkentjük az eredeti 2 cseppre.
- Fenyőtűkből készült forrázat. Friss fenyőtűket gyűjtsünk össze, tegyük termoszba, és öntsünk rájuk forrásban lévő vizet (130 g tű 500 ml forrásban lévő vízhez). Hagyjuk ázni 8 órán át (ideális esetben egy éjszakán át). Ezután szűrjük le a gyógyszert, és kezdjük el szedni, naponta néhány kortyot igyunk belőle több részletben. Célszerű minden nap friss forrázatot készíteni.
- Sárgarépa- és céklalé. Készítsen és igyon frissen facsart sárgarépa- és céklalevet naponta (kb. 50:50 arányban), éhgyomorra, egy órával étkezés előtt, 150 ml-t.
A hagyományos orvoslást a hagyományos kezelési módszerek kiegészítéseként érdemes használni. Nem szabad kizárólag a hagyományos receptekre hagyatkozni, különösen a nyelőcső leukoplakia előrehaladott stádiumában.
Megelőzés
A nyelőcső leukoplakia kialakulásának megelőzése magában foglalja a dohányzásról való leszokást, az alkoholfogyasztást, a fűszeres és savanyú ételek korlátozását az étrendben, a szájüreg tisztítására szolgáló higiéniai eljárások rendszeres elvégzését és az emésztőrendszeri patológiák időben történő kezelését. A felsorolt intézkedések egészítik ki az A-vitamin vagy más vitaminkészítmények olajos oldatának hosszú távú használatát:
- Az Aevit az A és E vitaminok olajos oldatainak komplexe;
- Az Asepta vitaminok, korallkalcium, Q10 koenzim és növényi kivonatok komplex kombinációja.
A természetes eredetű gyógynövénykivonatok és illóolajok pozitív hatással vannak a szájüreg és az egész test állapotára. Ajánlott kiváló minőségű, antibakteriális hatású fogkrémeket használni, amelyek védik a nyálkahártyát a kórokozó baktériumoktól, és nem befolyásolják negatívan a hasznos mikroflórát.
Hasznos rendszeresen öblíteni a száját, és kamilla, zsálya, körömvirág és más gyulladáscsökkentő és regeneráló tulajdonságokkal rendelkező növényekből készült gyógyteákat inni.
A homoktövis kivonat és a geránium illóolaj kiváló megelőző intézkedéseknek számítanak. Ezek a termékek segítenek fenntartani a nyelőcső nyálkahártyájának normális állapotát, és meglehetősen erős antiszeptikus tulajdonságokkal is rendelkeznek.
Előrejelzés
A nyelőcső leukoplakia kezelése különböző módszerekkel történik. Enyhe esetekben konzervatív terápia alkalmazható, amely zsírban oldódó vitaminok (különösen az A-vitamin) szedésén, valamint a szervezet természetes védekezőképességének erősítésén alapul. Maga a patológia lefolyása kiszámíthatatlan és minden beteg esetében egyedi: egyes betegek életük végéig együtt élnek a betegség kezdeti stádiumával, anélkül, hogy panaszkodnának kellemetlenségekre vagy állapotuk romlására. Más betegeknél a laphámsejtes rák egy éven belül kialakulhat.
Ha gyanú merül fel, hogy a konzervatív terápia nem hatékony, az orvos sebészeti beavatkozást ír elő a kóros gócok eltávolításával és alapos szövettani vizsgálatával.
Kezelés nélkül a rosszindulatú patológia kialakulásának kockázata jelentősen megnő. Ezért a nyelőcső leukoplakiáját rákmegelőző állapotnak minősítik. Különösen veszélyes ebben az értelemben a fekélyes és szemölcsös leukoplakia, valamint a patológia terjedése a nyelv területére.

