A cikk orvosi szakértője
Új kiadványok
Molluscum contagiosum
Utolsó ellenőrzés: 04.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
Okoz molluscum contagiosum
A betegség kórokozója a molluscus contagiosum vírus, amelyet csak az emberre nézve kórokozónak tekintenek, és közvetlen érintkezés útján (felnőtteknél - gyakran nemi közösülés során) vagy közvetve, közönséges higiéniai cikkek (mosogatórongyok, szivacsok, törölközők stb.) használatával terjed.
A lappangási idő több héttől több hónapig terjedhet. Előfordul, hogy a betegség csökkent immunitású, súlyos szisztémás betegségekben szenvedő embereknél fordul elő.
A vírus (MCV) egy besorolatlan himlővírus-típus. A betegség széles körben elterjedt, és csak embereket érint. Az egy év alatti gyermekek ritkán betegszenek meg, valószínűleg az anyától szerzett immunitás és a hosszú lappangási idő miatt.
Számos megfigyelés szerint a molluscum contagiosum gyakoribb az atópiás dermatitisben és ekcémában szenvedő betegeknél. Ez a bőr csökkent reaktivitásának és a helyi szteroidok hosszú távú használatának köszönhető. Szokatlanul kiterjedt kiütéseket figyeltek meg szarkoidózisban szenvedő betegeknél, immunszuppresszív terápiában részesülő betegeknél és HIV-fertőzött betegeknél. Így a sejtközvetített immunitás nagy jelentőséggel bír a fertőző folyamat kialakulásában és fejlődésében.
Pathogenezis
A patogenezis összefüggéseit még nem vizsgálták kellőképpen, de a döntő szerepet az epidermális növekedési faktor zavara játssza. A vírus behatol az epidermisz bazális rétegének keratinocitáiba, és jelentősen megnöveli a sejtosztódás sebességét. Ezután a tövises rétegben aktívan felhalmozódik a vírus DNS. Ennek eredményeként egy csomó alakul ki, amelynek középpontjában az epidermális sejtek pusztulása és szétesése következik be, míg a bazális réteg sejtjei nem érintettek. Így a csomó központi részét körülbelül 25 μm átmérőjű hialin testeket (puhatestű testeket) tartalmazó törmelék képviseli, amelyek viszont vírusos anyag tömegét tartalmazzák. A dermisz gyulladásos elváltozásai jelentéktelenek vagy hiányoznak, de régóta fennálló elemek esetén krónikus granulomatózus infiltrációként jelentkezhetnek.
Hogyan terjed a molluscum contagiosum?
A Molluscum contagiosum sérült bőrrel vagy szennyezett tárgyakkal való közvetlen érintkezés útján terjed. A molluscum contagiosum terjedésének fő módjai a következők:
- A molluscum contagiosum terjedésének fő módja a fertőzött személlyel való közvetlen fizikai érintkezés. Ez magában foglalhatja a kiütéssel érintett terület bőrkontaktusát, kézkontaktust, csókolózást vagy szexuális érintkezést.
- Megosztott tárgyak: A molluscum contagiosum vírus terjedhet megosztott tárgyakon, például törölközőkön, ruhákon, játékokon, medencéken vagy zuhanyzókon keresztül is, amelyeket fertőzött emberek használtak. A vírus ezeken a tárgyakon maradhat, és használatuk során átterjedhet másokra.
- Vakarás és trauma: Az érintett bőrfelületek mechanikai behatások, például vakarás, kaparás vagy a kiütés eltávolítása révén válhatnak a vírus forrásává. Ez a vírus más bőrfelületekre való terjedéséhez vezethet.
- Autoinfekció: Ritka esetekben a molluscum contagiosum ugyanazon személy testének egyik részéről a másikra terjedhet. Ez akkor fordulhat elő, ha a fertőzött bőr egészséges bőrrel érintkezik.
Fontos hangsúlyozni, hogy a molluscum contagiosum könnyen terjedhet, különösen gyermekek között és olyan helyzetekben, ahol az emberek közel vannak egymáshoz, vagy közös higiéniai eszközöket használnak. Ezért fontos a higiéniai óvintézkedések betartása és az érintett bőrrel való közvetlen érintkezés kerülése a vírus átvitelének megelőzése érdekében.
Tünetek molluscum contagiosum
A Molluscum contagiosum lappangási ideje 14 naptól 6 hónapig tart. A kiütést fényes, gyöngyházfehér, félgömb alakú papulák jelentik, középen köldök alakú bemélyedéssel. A papulák mérete lassan növekszik, 6-12 hét alatt elérheti az 5-10 mm átmérőt. Magányos elváltozások esetén a papulák átmérője jelentős méreteket ér el. Sérülés után vagy spontán módon, több hónap elteltével a papulák gennyesedhetnek és fekélyesedhetnek. Általában 6-9 hónap után a kiütés spontán elmúlik, de némelyik akár 3-4 évig is fennállhat. A kiütés leggyakrabban az arcon, a nyakon, a törzsön, különösen a hónaljban lokalizálódik, kivéve a szexuális úton terjedő fertőzéseket, amikor általában az anogenitális terület érintett. Elemei lokalizálódhatnak a fejbőrön, az ajkakon, a nyelven, az arc nyálkahártyáján, a bőr bármely részén, beleértve az atipikus lokalizációt is - a talp bőrét. A papulák hegeken, tetoválásokon is lokalizálódhatnak.
A vírus bejutásának helyén egy vagy több, sűrű, fényes, fájdalommentes, rózsaszín vagy szürkéssárga csomók jelennek meg, amelyek mérete a kölesmagtól a borsószemig változik. Az elem közepén jellegzetes mélyedés található. Gyermekeknél leggyakrabban az arcon, a nyakon, a kézfej hátsó részén helyezkednek el, és véletlenszerűen szétszóródhatnak az egész bőrön, vagy különálló gócokba csoportosulhatnak.
10 év alatti gyermekeknél a molluscum contagiosum leggyakrabban az arcon lokalizálódik. Itt a kiütések leggyakrabban a szemhéjakon, különösen a szempillavonal mentén, a szem körül, az orron és körülötte, az arcon, az állon helyezkednek el. Az arcon kívül más területek is gyakran érintettek - az állkapocs alatti terület, a nyak, a mellkas, a felső végtagok, a törzs, a külső nemi szervek stb.
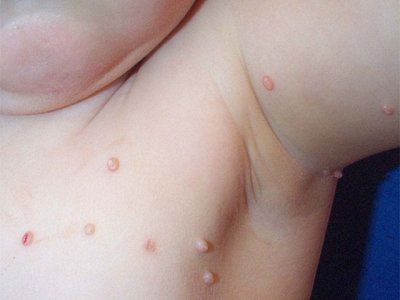
Ha gyermekeknél az arcon való gyakori lokalizáció (az esetek körülbelül fele) megmagyarázható és gyakori előfordulás, akkor felnőtteknél a molluscum contagiosum ritkán fordul elő az arcon, és a legyengült immunitás (atópia, immunszuppresszív terápia, AIDS stb.) eredményének tekinthető. A felnőtteket immunisnak tekintik a vírussal szemben, így a bőrön, különösen az arcon való gyors terjedése, valamint az atipikus formák megjelenése szerzett immunhiányra utal. Ilyen esetekben tisztázni kell az anamnézist, elvégezni a szükséges vizsgálatokat (beleértve a HIV-fertőzést is) a patogenezis tisztázása érdekében.
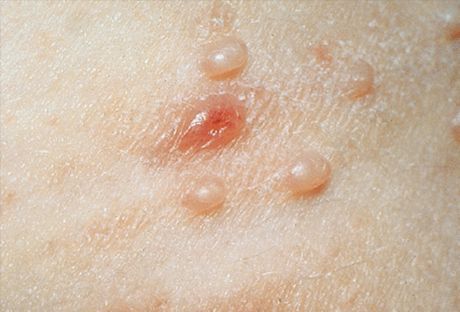
Tipikus esetekben a kiütés elsődleges elemei a nem gyulladásos, félig áttetsző, fehéres-matt, hússzínű vagy sárgás-rózsaszín csomók, amelyek gombostűfej vagy kölesmag méretűek. Gyakrabban több ilyen elem is van, kis csoportokban, aszimmetrikusan helyezkednek el, és nem okoznak szubjektív érzéseket. A kis elemek nem mutatnak köldökmélyedést a közepén, és nagyon hasonlítanak a miliákra vagy a lapos szemölcsök fiatal formáira. Számuk és méretük lassan növekszik, és átlagosan borsóméretet érnek el. Az ilyen elemek félgömb alakúak, jellegzetes bemélyedéssel a közepén és sűrű állagúak. Amikor a csomót csipesszel oldalról összenyomják, fehéres, pépes massza válik ki a köldökmélyedésből, amely elszarusodott epidermiszsejtekből, puhatestűekből és zsírból áll. Ez segíti a klinikai és mikroszkópos diagnózist.
Az arcon megjelenő klinikai tünetek igen változatosak lehetnek, és hasonlíthatnak néhány más, hasonló tünetekkel járó dermatózisra. A fent leírt tipikus elemek mellett atípusos formák is előfordulhatnak. Azokban az esetekben, amikor egy elem eléri az 1 cm-es vagy annál nagyobb méretet, egy cisztához hasonló óriásforma figyelhető meg. Egyes elemek (általában óriások) fekélyesednek, és keratoakantómára, fekélyes bazaliomára vagy laphámsejtes bőrrákra hasonlítanak. Az egyes elemek begyulladhatnak, gennyesedhetnek, ezért megváltoztathatják megjelenésüket, és aknéhoz (akneiform), bárányhimlő elemeihez (varicelliform), folliculitishez (folliculitis-szerű) vagy furunculushoz (furunculus-szerű) hasonlóvá válnak. Az ilyen klinikai formák bizonyos nehézségeket okoznak a diagnózis során. A tipikus csomók egyidejű jelenléte megkönnyíti a diagnózist. A gennyesedés általában az elem spontán regressziójával végződik.
HIV-fertőzött egyéneknél a kiütések többszörösek, főként az arcon lokalizálódnak, és ellenállnak a hagyományos terápiának.
Felnőtteknél, szexuális úton terjedő fertőzések esetén, a kiütések a nemi szerveken és a perinitális területeken lokalizálódhatnak.
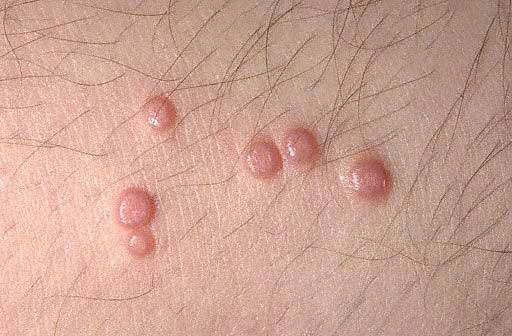
A csomók jellegzetes vonása, hogy csipesszel összenyomva a papulák központi mélyedéséből fehér, pépes massza szabadul fel. Szubjektív érzések általában hiányoznak. Előfordul, hogy a kiütések nagy, egyenetlen, daganatszerű képződményekké ("óriás molluscum") egyesülhetnek, vagy spontán eltűnhetnek.
Hisztopatológia
Jellegzetes képződmény figyelhető meg, amely körte alakú lebenykékből áll. Az epidermisz sejtjei megnagyobbodtak, számos intraplazmatikus zárvány (puhatestű test) található, amelyek vírusrészecskéket tartalmaznak. A dermiszben egy kis gyulladásos infiltrátum található.
A diagnózis a jellegzetes klinikai képen alapul. A diagnózist a puhatestűből kipréselt pépes massza mikroszkópos vizsgálata során jellegzetes "puhatestű testek" kimutatásával lehet igazolni (a natív készítmény sötét mikroszkópos látómezejében fényes, vagy a főbb színezékekkel - metilénkékkel vagy Romanovszkij-Giemsa - sötétkékre festődik). Bizonyos esetekben az érintett bőr szövettani vizsgálatát végzik a diagnózis tisztázása érdekében.
Diagnostics molluscum contagiosum
Gyermekek és serdülők arcán a molluscum contagiosumot elsősorban a lapos szemölcsöktől, miliáktól, angiofibrómáktól (izolált és szimmetrikus), syringomától, epidermodysplasia verruciformistól, Darier-kórtól, trichoepitheliomától és az atipikus formáktól - cisztáktól, pattanásoktól, bárányhimlő kiütésektől, folliculitistől, furuncle-től, árpától - különböztetik meg.
Középkorú és idős embereknél a fent említett, ebben a csoportban ritkább dermatózisokon kívül a molluscum contagiosum differenciáldiagnózisát a faggyúmirigyek szenilis hiperpláziájával, xanthelasmával, papuláris xantomával, cisztákkal és komedonokkal járó noduláris elasztoidózissal (Favre-Racouchot-kór), hidrocisztomával (a szemhéjakon), keratoakantomával, fekélyes bazaliomával vagy laphámsejtes bőrrákjával végzik.
Mit kell vizsgálni?
Hogyan kell megvizsgálni?
Ki kapcsolódni?
Kezelés molluscum contagiosum
A betegeknek kerülniük kell az uszodák és fürdők látogatását, és gondosan be kell tartaniuk a személyes higiéniai szabályokat. Bármilyen kozmetikai beavatkozás nem kívánatos. A molluscum contagiosumra nincs specifikus kezelés.
Gyógyszerek
A molluscum contagiosum kezelése különféle gyógyszerek alkalmazását foglalhatja magában. Íme néhány ezek közül:
- Helyi retinoidok: Ilyen gyógyszerek például a tretinoin (Retin-A) és a tazarotén (Tazorac). Ezek a gyógyszerek segíthetnek felgyorsítani a puhatestűek száradási folyamatát.
- Triklórecetsav (TCA): Ez a vegyszer közvetlenül a puhatestűekre alkalmazható az eltávolításukhoz. Az eljárást orvosnak kell elvégeznie.
- Imiquimod (Aldara): Ez a krém felhasználható az immunrendszer stimulálására a molluscum contagiosum vírussejtek elpusztítására.
- Bőr alá adott imiquimod (Zyclara): Ez a gyógyszer hasonló az Aldara krémhez, de bőr alá adják be injekció formájában.
- Cantharidin: Ez a vegyi anyag használható a molluscum contagiosum kezelésére, de orvosnak kell alkalmaznia, mert bőrirritációt okozhat.
Hogyan lehet eltávolítani a molluscum contagiosumot?
A molluscum contagiosumot szőrtelenítő csipesszel és kanállal történő kaparással távolíthatja el, majd az eróziót 1%-os alkoholos jódoldattal bekenheti. Eltávolítás előtt helyi érzéstelenítés 10%-os lidokain spray-vel vagy rövid távú fagyasztás folyékony nitrogénnel ajánlott (különösen gyermekeknél). Az ilyen kezelés nem hagy maradandó nyomokat. A diathermocoagulációt, a krio- vagy lézeres roncsolást az arcon jobb elkerülni, mivel ezek hegesedést okozhatnak. Kisgyermekeknél bizonyos esetekben tanácsos a tüneteket kezelés nélkül hagyni, vagy az interferon kenőcs hosszú távú külső használatára korlátozódni.
A betegeknek (vagy a gyermekek szüleinek) tisztában kell lenniük a betegség esetleges visszaeséseivel, ezért a kezelés befejezése után 2-3 héttel minden családtagot, valamint a beteget is meg kell vizsgálni, és figyelembe kell venni az azonosított hajlamosító tényezőket.
Szükséges a csomók eltávolítása Volkman-kanállal, diatermokoaguláció, majd 2-5%-os alkoholos jódoldattal történő kenés. Az elemek diatermokoagulációja is lehetséges. A betegség disszeminált formáiban vírusellenes szereket alkalmaznak: proteflazit (felnőtteknek naponta kétszer 15-20 csepp), interferon (naponta 4-5 alkalommal 3-4 csepp az orrba) vagy metisazon orálisan.
Klinikai irányelvek
A Molluscum contagiosum egy vírusos betegség, amelyet a Molluscum contagiosum vírus okoz. A betegség apró, kerek, sima, papuláris elváltozások formájában jelentkezik a bőrön, amelyek lehetnek fehérek, rózsaszínek vagy kemények. A vírus fertőzött betegekkel vagy tárgyakkal, például törölközőkkel vagy ruházattal való érintkezés útján terjed.
A molluscum contagiosum kezelésére vonatkozó klinikai irányelvek a következők lehetnek:
- Megfigyelés kezelés nélkül: Egyes betegeknél a molluscum néhány hónapon vagy éven belül magától elmúlhat. Ez a megfigyeléses megközelítés kis számú elváltozás esetén javasolható gyermekek és felnőttek számára.
- Extrúzió (kivonás): Ez egy olyan eljárás, amelynek során az orvos egy eszköz segítségével kinyomja a puhatestű tartalmát. Az extrúziót általában orvos vagy bőrgyógyász végzi, és fájdalmas lehet. Hatékony lehet, de égési sérülések, hegesedés vagy kiújulás léphet fel.
- Kémiai kezelések: Orvosa vegyszereket, például triklórecetsavat (TCA) vagy szubkután imiquimodot írhat fel a puhatestűek eltávolítására. Ezek a kezelések bőrpírt, égő érzést és hámlást is okozhatnak.
- Sebészeti kezelés: A puhatestű sebészeti eltávolítása ollóval, lézerrel vagy elektrokauterrel mérlegelhető azokban az esetekben, amikor más módszerek hatástalanok.
- Terjedés megelőzése: Mivel a molluscum contagiosum könnyen terjed, fontos kerülni a fertőzött bőrfelületekkel és a vírussal szennyezett tárgyakkal való érintkezést.
A molluscum contagiosum kezelését orvos felügyelete mellett kell végezni, és a módszer megválasztása a molluscumok számától és helyétől, valamint a beteg életkorától és általános állapotától függ. Konkrét ajánlásokért és receptekért mindig konzultáljon orvosával.
Néhány könyv és tanulmány listája a molluscum contagiosum tanulmányozásával kapcsolatban
- „Molluscum Contagiosum: Diagnózis és klinikai kezelés” Szerző: Dr. John Bordeau Megjelenés éve: 2012
- „Molluscum Contagiosum: Orvosi szótár, bibliográfia és jegyzetekkel ellátott kutatási útmutató az internetes hivatkozásokhoz” Szerző: Health Publica Icon Health Publications Megjelenés éve: 2004
- „Molluscum Contagiosum: Teljes körű útmutató” Szerző: Dr. Frederick Babinski Megjelenés éve: 2017
- „A Molluscum Contagiosum epidemiológiája gyermekeknél: szisztematikus áttekintés” Szerzők: Seyed Alireza Abtahi-Naeini, Mahin Aflatoonian és mások Megjelenés éve: 2015
- „Molluscum Contagiosum vírus: Jelenlegi trendek és jövőbeli kilátások” Szerzők: Anubhav Das, AK Singh és mások Megjelenés éve: 2019
- „Molluscum Contagiosum vírus: A himlővírusok elhanyagolt rokona” Szerzők: SR Patel, G. Varveri és mások Megjelenés éve: 2019
Irodalom
Butov, Yu. S. Dermatovenerológia. Nemzeti vezetés. Rövid kiadás / szerk. Yu. S. Butova, Yu. K. Skripkina, OL Ivanova. - Moszkva: GEOTAR-Media, 2020.


 [
[