A cikk orvosi szakértője
Új kiadványok
Prosztata biopszia prosztatarák esetén
Utolsó ellenőrzés: 07.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
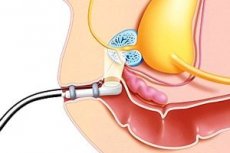
A PSA-meghatározási módszer megjelenése előtt a prosztata biopsziát csak a diagnózis tisztázása és a hormonterápia felírása céljából végezték a prosztatarák tapintható változásai vagy áttétei esetén.
Jelenleg a korai diagnózis lehetővé teszi a prosztatarák lokalizált formáinak kimutatását és radikális kezelését, így a biopszia várhatóan további információkat szolgáltat, amelyek befolyásolják a kezelési módszer kiválasztását.
A prosztata biopszia típusai
A biopszia elvégzésének fő módszere a prosztata többszörös punkciós biopsziája transzrektális ultrahangvezérlés mellett, 18 G-s tűvel. Egyidejű antibakteriális terápia esetén a szövődmények kockázata alacsony. A 14 G-s tűvel végzett biopszia magas fertőzéses szövődmények és vérzés kockázatával jár.
A prosztatarákok körülbelül 18%-át tapintható prosztatatömeg észlelésekor diagnosztizálják. Az esetek 13-30%-ában a PSA-szint 1-4 ng/ml. Amikor a mirigyben lévő nyirokcsomót tapintják, célzott biopszia ajánlott. A kontrasztanyagos duplex ultrahanggal végzett biopszia érzékenysége nem rosszabb, mint a többszörös biopszia érzékenysége. Ez a kutatási módszer azonban még nem kapott általános elismerést.
Kutatások szerint körülbelül 4-10 ng/ml PSA-tartalom esetén a rák csak az esetek 5,5%-ában igazolódik. Egyidejű primer biopsziával ez a szám 20-30-ra nő. A biopszia relatív indikációja a PSA küszöbértékének 2,5 ng/ml-re való csökkenése. Szextáns biopszia során 2,5-4 ng/ml PSA-szinttel a prosztatarák kimutatása 2-4%, de kiterjesztett biopsziás technikával (12-14 szúrás) 22-27%-ra nő. Meg kell jegyezni, hogy a látens rákot az esetek 20%-ában észlelik (a tumor térfogata kisebb, mint 0,2 cm3 ). Így a PSA-norma felső határának csökkenése klinikailag jelentéktelen daganatok kimutatásához vezet, amelyek kezelés nélkül sem lennének életveszélyesek. Még nincsenek elegendő adatok a PSA-norma felső határának megállapításához, amely lehetővé teszi a nem tapintható, de klinikailag jelentős daganatok kimutatását. A relatív értékek meghatározásakor figyelembe kell venni más PSA-mutatókat is (emelkedés, megduplázódási idő stb.). A PSA felső határának emelése, amelynél biopszia szükséges, irracionális, mivel továbbra is nagy a valószínűsége a prosztatarák kimutatásának. Csak 75 év felett lehetséges a felső küszöbérték 6,5 ng/ml-re emelése.
Célzott prosztata biopszia csak tapintható daganat és 10 ng/ml feletti PSA-szint esetén szükséges. Áttétek vagy lokálisan előrehaladott folyamat esetén a diagnózis tisztázásához elegendő 4-6 biopszia elvégzése. Egyéb esetekben több biopszia ajánlott.
Az elmúlt 15 évben széles körben elterjedt a KK Hodge és munkatársai (1989) által javasolt biopsziás technika. Lényege, hogy a biopsziás mintákat a prosztata középső árka és oldalsó határa közötti középpontban, mindkét lebeny tövéből, középső részéből és csúcsából veszik, ezért nevezték a technikát szektáns (6 pontos) biopsziának. A 6 pontos biopsziás módszert később továbbfejlesztették úgy, hogy a mirigy perifériás zónájának posterolaterális részeit is bevonták a biopsziás mintákba, amelyek a standard technikával nem hozzáférhetők. Ezenkívül a prosztata térfogatának növekedésével a szektáns technikával végzett rákfelismerés gyakorisága csökken. A szükséges szövetminták száma tisztázásra szorul. Szinte minden vizsgálatban a biopsziás minták számának növekedése növelte a módszer érzékenységét (a 6 pontos biopsziához képest). A biopszia érzékenysége annál nagyobb, minél nagyobb a vizsgált biopsziás minták száma. Mirigymodelleken végzett vizsgálatok során azt találták, hogy ha a daganat térfogata a mirigy térfogatának 2,5, 5 vagy 20%-a, akkor szektorális biopsziával az esetek 36, 44 és 100%-ában diagnosztizálják a daganatot. Biopszia elvégzésekor figyelembe kell venni, hogy az esetek 80%-ában a daganat a perifériás zónában fordul elő. Egy tanulmány szerint 13-18 biopszia elvégzése 35%-kal növelte a módszer érzékenységét. A bécsi normogramok (2003) tükrözik az injekciók száma, a beteg életkora és a prosztata térfogata közötti összefüggést. Az előrejelzés pontossága 90%.
A biopsziák számának függése a beteg életkorától és prosztata térfogatától, 90%-os pozitív prediktív pontossággal
Kor, évek |
Prosztata térfogata, ml |
|||
<50 |
50-60 |
70 |
>70 |
|
20-29 |
6 |
8 |
8 |
8 |
30-39 |
6 |
8 |
10 |
12 |
40-49 |
8 |
10 |
12 |
14 |
50-59 |
10 |
12 |
14 |
16 |
69 |
12 |
14 |
16 |
- |
>70 |
14 |
16 |
18 éves |
- |
Bebizonyosodott, hogy az elsődleges biopszia során nem helyénvaló a mirigy átmeneti zónáját rögzíteni, mivel ott a rák nagyon ritka (az esetek kevesebb, mint 2%-ában). Jelenleg a leggyakoribb a 12 pontos biopszia. Nagy jelentőséget tulajdonítanak nemcsak a szúrások számának, hanem a tű szögének is.
Prosztatarák biopszia következtetés
A szövettani jelentésnek feltétlenül tükröznie kell a következő pontokat:
- biopsziák lokalizációja; különösen fontos a radikális prosztatektómia tervezésekor; az idegkímélő műtét végrehajtásakor figyelembe veszik a daganat egyik vagy mindkét lebenyre való terjedését; ha a mirigy csúcsa érintett, mobilizációjának stádiuma bonyolultabb; nagy a valószínűsége a pozitív sebészeti margónak a húgycső záróizom izolálásakor;
- a biopszia orientációja a mirigy kapszulájához képest; a tisztázás érdekében a disztális (rektális) szakaszt speciális oldattal festik;
- PIN-kód elérhetősége;
- a biopsziás elváltozás térfogata és a pozitív punkciók száma;
- A tumorsejtek Gleason-differenciálódása;
- extrakapszuláris kiterjesztés - a prosztata kapszula, a szomszédos zsírszövet és az inváziós tumorszövet biopsziáiban történő kimutatása, ami fontos a kezelési módszer kiválasztásához;
- perineurális invázió, ami a daganat 96%-os valószínűséggel a prosztata mirigyén túli terjedését jelzi;
- érrendszeri invázió;
- egyéb szövettani változások (gyulladás, prosztata hiperplázia).
Ha a fenti mutatók nem tükröződnek a szövettani jelentésben, akkor meg kell jelölni a pozitív biopsziák helyét és számát, valamint a tumor Gleason szerinti differenciálódásának mértékét.
 [ 7 ]
[ 7 ]
A biopsziás adatok értelmezése prosztatarákban
A biopsziás adatok értelmezése egyéni megközelítést igényel. Ha az első biopszia negatív, ismételt biopszia szükséges, a rák kimutatásának valószínűsége 10-35%. Súlyos dysplasia esetén a rák kimutatásának valószínűsége eléri az 50-100%. Ebben az esetben az ismételt biopszia kötelező a következő 3-6 hónapban. Bizonyított tény, hogy két biopszia képes kimutatni a legtöbb klinikailag jelentős daganatot. Még nagyszámú biopszia elvégzése és az első biopszia negatív eredménye után is az ismételt biopszia gyakran kimutatja a rákot. Prosztatarák gyanúja esetén egyik diagnosztikai módszer sem biztosít kellő érzékenységet az ismételt biopszia elkerüléséhez. Az egyetlen elváltozás kimutatásának esetei különös figyelmet igényelnek. A radikális prosztatektómia utáni klinikailag jelentéktelen rák (0,5 cm3-nél kisebb daganat térfogata ) az esetek 6-41%-ában figyelhető meg. Ebben a helyzetben átfogóan kell értékelni a klinikai helyzetet és meg kell határozni a kezelési taktikát. A legfontosabb tényezők a beteg életkora, PSA-szintje, a daganat differenciálódásának mértéke, a biopsziás elváltozások térfogata és a klinikai stádium. A magas fokú prosztata intraepiteliális neoplázia (PIN) jelenléte a biopsziás mintákban a prosztata rosszindulatú folyamatára utalhat. Az ilyen betegeknél 3-12 hónapon belül ismételt biopszia ajánlott, különösen, ha kezdetben 6 biopsziás mintát vettek. Az ismételt biopszia indikációi a tapintható tömeg a prosztatában, a PSA-szint emelkedése és a súlyos dysplasia az első biopsziában.
Ki kapcsolódni?

