A cikk orvosi szakértője
Új kiadványok
Skarlát
Utolsó ellenőrzés: 23.04.2024

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
Járványtan
Víztározó és a fertőzés forrásának - a beteg angina, skarlát és egyéb klinikai formái légúti streptococcus fertőzések és egészséges hordozói csoportú Streptococcus A. A beteg legveszélyesebb a másikat, amíg a harmadik héten a betegség. Az A csoportba tartozó streptococcusok szállítása széles körben elterjedt a népességben (az egészséges népesség 15-20% -a); sok hordozó hosszú ideig (hónapok és évek) kiüríti a kórokozót.
A skarlátvörös láz - aeroszol (légi cseppecskék) és érintkezés (élelmiszerek és háztartások) átadására szolgáló mechanizmusok. A fertőzés a beteggel vagy a hordozóval való szoros hosszú távú kommunikáció során jelentkezik.
A skarlátlétre gyakorolt természetes hajlam magas. Scarlet láz egyéneknél fordul elő nem antitoxikus immunitás során fertőzés toxintermelő Streptococcus, termelő eritrogén toxinok típusú A, B és C. A típus-specifikus immunitás posztinfekciós; ha más szerovír streptococcus A fertőzött, akkor egy második betegség lehetséges.
A Scarlet-láz mindenütt jelen van, de gyakoribb a mérsékelt és hideg éghajlatú régiókban. 1994 és 2002 között az esetek nagy része gyermek volt (96,4%). A skót láz gyakoribb a városi lakosság körében, sokkal magasabb, mint a vidéki lakosok körében. A skarlátlég hosszú távú és havi morbiditása általános szintje és dinamikája alapvetően meghatározza az elôiskolás gyermekek elôfordulását szervezett csoportokban. Minden évben a gyermekintézményeket ellátó gyermekek 3-4 alkalommal gyakrabban megbetegednek, mint az otthon született gyermekek. Ez a különbség az élet első két évének (6-15-szeres) gyermekcsoportjában, míg a 3-6 éves gyermekek körében kevésbé észrevehető. Az azonos csoportok között megemlítik az egészséges bakteriális közlekedés legmagasabb mutatóit. A skót láz fokozott súlya a betegek egy esete esetében a gyermekek óvodai intézményeiben 85,6% volt.
A skarlátlét előfordulása jelentős őszi-téli-tavaszi szezonalitással jár. A szezonális incidencia az év során regisztrált betegségek 50-80% -a. A legkevesebb morbiditást júliusról augusztusra figyeljük meg; a maximum November-december és március-április. A morbiditás szezonális növekedésének időzítését döntően befolyásolja a szervezett kollektívitás és megerôsödése, illetve megerôsödése. Attól függően, hogy a méret a csapat, a sajátosságok kialakulásának és működésének (fő központja kikapcsolódás gyerekeknek, katonai egységek, és mások.) Az előfordulási streptococcus fertőzés nőtt 11-15 nap, és a maximális teljesítmény környékén 30-35 nap után megalakult a csapat. Az iskoláskor előtti gyermekek intézményeiben az előfordulási arányt általában 4-5 hét elteltével rögzítik, és az előfordulási arány a csoport kialakulásának időpontjától számítva 7-8 hét. A szervezett kollektívákban, amely frissítés évente egyszer megismétlődik, a skarlátlét előfordulásának egyszeri szezonális növekedése figyelhető meg. A kétszeres megújulást kétszeres szezonális morbiditás emelkedik, ami különösen a katonai szervezetekre jellemző.
A skarlát-epidemiológia jellemzői közé tartoznak a morbiditás időszakos fellépéseinek és leeséseinek jelenléte. A 2-4 éves intervallumokban nagyobb időintervallumokat (40-45 év) is észlelnek, ezt követi az esetek számának jelentős növekedése. A centenáriumi időszakban rendszerint három nagy emelkedési ciklus és az esés esése áll fenn. Az utóbbi években elértük a járványközi periódusra jellemző (50-60 / 100 000 lakosra jutó) minimális előfordulási arányt.
A N.I. Nisevich (2001) jelentős hatással volt a tanfolyam jellegére és a skarlátlánc kimenetelére a 20. Század közepén. Az antibiotikumok felfedezése és széles alkalmazása volt.
A skarlátlánc fejlődése a XX. Században. A kezeléstől függően
|
év |
Szövődmények% |
Halálozási% |
Kezelés |
|
1903 |
66 |
22.4 |
Szimptomatikus |
|
1910 |
60 |
13.5 |
- |
|
1939 |
54 |
4.3 |
Szulfonamidok |
|
1940 |
54 |
2.3 |
Szulfonamidok |
|
1945 |
53 |
0,44 |
Penicillinoterápia súlyos formában |
|
1949 |
28.7 |
0 |
Penicillinoterápia minden beteg számára |
|
1953 |
4.4 |
0 |
Kötelező penicillin terápia minden beteg számára és egyszemélyes klinikai táblázatok |
Pathogenezis
A kórokozó a torok nyálkahártyáján és a nazofarynumon keresztül behatol az emberi testbe; Ritka esetekben a nemi szervek nyálkahártyáján vagy a károsodott bőrön (extra-buccal scarlet láz) keresztül történő fertőzés lehetséges. A bakteriális tapadás helyén gyulladásos nekrotikus fókusz képződik. Fejlesztése szindróma toxikus-fertőzéses miatt belépnek a véráramba, skarlát toxinja (toxin Dick), valamint az intézkedés a peptidoglikán sejtfal Streptococcus. A toxinémia következtében valamennyi szervben, beleértve a bőrt és a nyálkahártyákat, kiserű hajszálerek szélesedik, és jellemző kiütés lép fel. Ennek eredményeként, generációs, felhalmozódása antitoxin ellenanyagok kidolgozása során a fertőző folyamat, és ezek kötő toxin mérgezés tünetei enyhülnek fokozatosan eltűnik, és a kiütés. Ugyanakkor mérsékelten jelennek meg a perivaszkuláris infiltráció és a dermis ödémája. Az epidermiszet impregnálták a váladékkal, és a bőrfelületek hörgővé válnak, ami a bőr lerakódását eredményezi a skarlátláz kihalása után. Krupnoplastinchaty karakter peeling vastag rétegben az epidermisz a tenyéren és a talpon is magyarázható megőrzése közti erős kötődés az elpusztult sejteket ezeken a helyeken.
Streptococcus sejtfal komponensek (A csoport poliszacharid peptidoglikán, M protein) és az extracelluláris termékek (sztreptolizin, hialuronidáz, dezoxiribonukleáz, stb) felelősek a fejlesztés a DTH-reakciók. Autoimmun reakciók. Immunkomplexek kialakulása és rögzítése, a hemostazis rendszer zavara. Sok esetben, akkor lehet tekinteni, mint az oka a szívizomgyulladás, glomerulonephritis, arteritis, szívbelhártya-gyulladás és más szövődmények immunológiai természetű. Tól nyirok képződmények garat- nyálkahártya kórokozók be a nyirokerek útján a regionális nyirokcsomók. Ahol felhalmozódnak, melyeket gyulladásos reakciók kísérnek el nekrózis és leukocita infiltrációval. Későbbi bakteriémia okozhat behatolása a mikroorganizmusok különböző szervek és rendszerek és a kialakulását nekrotikus folyamatok bennük (gennyes nyirokcsomó. Középfülgyulladás, csontsérülések temporális régióban, dura mater. Orrmelléküregek temporális és mtsai.).
Tünetek skarlatinы
A skarlátlánc lappangási ideje 1-10 (általában 2-4) nap. A szarlak láz az áram típusától és súlyosságától függ. Jellemzőnek tekinthető a lázas-intoxikációs szindróma, a torokfájás és a bőrkiütés során lilánt láz. Az atipikus skarlátlánc törlõdik, extrafarináló (égõ, sebes, szülés utáni), valamint a legsúlyosabb formák - hemorrágiás és hipertoxikus. A gravitáció révén könnyű, közepes és nehéz formákat engednek ki. A skarlátlánc tipikus tünetei elsősorban akut kezdet. Egyes esetekben a betegség első óráiban a hőmérséklet magas értékekre, hidegrázásra, gyengeségre, rossz közérzetre, fejfájásra, tachycardiára, néha hasi fájdalomra és hányásra utal. A magas lázban a betegség első napjaiban a betegek izgatottak, eufórikusak, mozgékonyak, vagy fordítva, lassúak, apátiásak, álmosak. Hangsúlyozni kell, hogy a skarlát-láz jelenlegi hőmérséklete alacsony lehet.
Kezdettől fogva a betegek panaszkodnak a torokfájás tüneteiről. Vizsgálatkor a mandulák, boltozatok, nyelv, lágy száj és a hátsó garatfal ("izzó faram") fényes diffúz hyperemia. A hyperémia sokkal kifejezettebb, mint a hagyományos, ritkán előforduló angina, és élesen korlátozott a nyálkahártya átmenetének helyén a kemény palatához.
Lehet, hogy a fejlesztés follikuláris vagy hézagos angina: a meredeken emelkedett hyperaemizációs mandulák és meglazította felmerülő muko-gennyes, rostos vagy elhalt razziák külön kis, ritkábban, a mély és széles körű elváltozások. Ugyanakkor regionális lymphadenitis alakul ki: az elülső nyirokcsomók a tapintásban sűrűek és fájdalmasak. Lepedékes nyelv, szürke-fehér virágzás, de a 4-5-ik napon a betegség törlődik, szerez egy fényes vörös színű, egy csipetnyi málna ( „málna” nyelv); a nyelv pápája hipertrófiás. A súlyos lázas esetekben hasonló "bíboros" színt észlel az ajkakon. Ez idő alatt az angina tünetei visszaállnak, de a nekrotikus plakkok sokkal lassabban eltűnnek. A cardiovascularis rendszer oldalán a tachycardia a vérnyomás mérsékelt emelkedésének hátterében határozható meg.
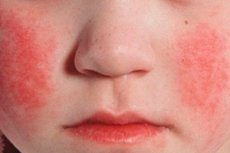
A bőr lüktetésének hátterében lévõ szarula láz, a betegség 1-2 napján jelentkezik. A kiütés a betegség fontos diagnosztikai jele. Először kis- pont elemek jelennek meg az arc, a nyak és a felső test bőrén, majd a kiütés gyorsan változik a végtagok, a mellkas és a has, a combok belső felületeinek rugalmas felületein. Sok esetben a fehér dermographizmus nyilvánvaló. A skarlát-láz egyik fontos jele a sötétvörös sávokban fellépő kiütés sűrűsödése természetes helyeken, például az ulnáris ágyékban (Pastia tünete). Axilláris területeken. Alkalmanként bőséges kibocsátású apró pontelemek találhatók, ami a folyamatos erythema képét hozza létre. Kiütés az arcon fényes hyperaemiás arcán, kisebb mértékben - a homlokon és a templomok, míg a arcon háromszög mentes kiütés és sápadt elemek (Filatov féle tünet). Amikor megnyomja a tenyér bőrét, a kiütés ezen a helyen átmenetileg eltűnik (a tenyér tünete). Az edények megnövekedett törékenységével összefüggésben kis petechia található az ízületi ráncok területén, valamint olyan helyeken, ahol a ruhadarabot dörzsölni vagy összezúzni. A pontszerű, különálló militar elemek kis buborékok formájában jelennek meg, átlátszó vagy felhős folyadékkal töltöttek. Az endothel tünetei (Rumpele-Leed hám, "gumi", Konchalovsky tünete) pozitívak.
A tipikus skarlát-láz mellett kis hólyagok és makulopapuláris elemek is megfigyelhetők. A kiütés későn, csak a betegség 3-4. Napján jelentkezhet, vagy hiányozhat. 3-5-edik napján a beteg állapota javul, a hőmérséklet elkezd fokozatosan csökkenni, a kiütések elhalványul, elhalványul és a végén a 1-2 héten melkocheshuychatym helyébe (a tenyér és a talp - krupnoplastinchatym) peeling a bőr.
Az exanthema intenzitása és eltűnése időzítése különbözik. Néha, a fény derűs lázzal, néhány évvel a kezdet után eltűnik a kimerült kiütés. A bőr peeling súlyossága és időtartama közvetlenül arányos a korábbi bőrkiütés bőségével.
A toxikus septikus forma a skarlátlíma tipikus formáinak tulajdonítható. Az ilyen típusú felnőttek esetében a ritka ritka ritka ritka láz. A hyperthermia gyors fellépése, az érrendszeri elégtelenség gyors fejlődése (süketszív hangok, csökkenő vérnyomás, fonalszerű pulzus, hideg végtagok), vérzés a bőrön. A következő napokban a fertőző-allergiás (szív-, ízületi, vese) vagy szeptikus szövődmények (lymphadenitis, nekrotikus mandulagyulladás, otitis, stb.) Szövődményei jelentkeznek.
Extrafarinális (extra-buccalis) skarlát
A fertőzés kapuja a bőrelváltozások helye (égések, sebek, születési csatornák, streptoderma gátjai stb.). A kiütés hajlamos a kórokozó helyéről elterjedni. A betegség ritka formájával gyulladásos változások nem fordulnak elő a oropharynx és a nyaki nyirokcsomókban. A lymphadenitis a fertőzés bejárati kapujához közel helyezkedik el.
A skarlátis ijesztő formák. Gyakran felnőtteknél. Gyengén mérgezett, gyomorhurut gyomorhurutja, gyenge, sápadt, gyorsan eltűnő kiütés. Felnőtteknél a betegség súlyossága toxikus-szeptikus.
Komplikációk és következmények
A szövődmények patogenezise három tényezőre épül: allergia, újbóli fertőzés és felülfertőzés. A leggyakoribb komplikációk közé tartozik a tályog és nekrotikus nyirokcsomó gennyes középfülgyulladás, arcüreggyulladás, gennyes arthritisben, valamint komplikációk fertőző és allergiás Genesis, sokkal gyakoribbak a felnőtteknél - diffúz glomerulonefritisz, szívizomgyulladás, synovitis.
Egyéb szakemberekkel való konzultációra vonatkozó utalások
- Otolaryngológus (otitis, sinusitis).
- Sebész (gümős lymphadenitis).
- Rheumatológus (purulens lymphadenitis).

Diagnostics skarlatinы
A skarlát-láz klinikai diagnózisa a következő adatokon alapul:
- a betegség akut megjelenése, láz, mérgezés;
- akut catarrhal, catarrhal-purulent vagy nekrotikus tonsillitis;
- bőséges fájdalomcsillapítás a bőr természetes ráncaiban.
A skarlátlégia laboratóriumi diagnosztikája a következő változásokat jegyzi be:
- neutrofil leukocitózis baloldali eltolódással, fokozott ESR;
- a béta-hemolitikus streptococcusok bőséges növekedése, amikor a vér agar fertőzésének középpontjába vetett anyagot vetnek;
- az antitest titerek növekedése a streptococcus antigénekhez: M-protein, A-poliszacharid, sztreptolizin O, stb.
Majdnem tiszta tenyészetét a kórokozó nem elszigetelt köszönhető, hogy a jellegzetes klinikai képet a betegséget, és a gyakorisága a baktériumok egészséges egyének és betegek más Streptococcus-fertőzés. Gyors diagnózis esetén RCA-t alkalmaznak, amely meghatározza a streptococcusok antigénjét.
Mit kell vizsgálni?
Milyen tesztekre van szükség?
Megkülönböztető diagnózis
A rózsaszín lázot meg kell különböztetni a kanyaró, a rubeola, a pszeudotuberculosis, a dermatitis gyógyszereitől.
A kanyaró jellemzi hurutos időszakban (kötőhártya-gyulladás, fényérzékenység, száraz köhögés), spot-Belsky Filatov-Koplik, szakaszai előfordulása kiütések, nagy foltos-kiütéseket a háttérben a sápadt bőr.
A rubeola, a mérgezés gyenge vagy hiányzik; a szűk fekvő nyirokcsomók növekedésével jellemezhető; melkopyatistaya kiütés a háttérben sápadt bőr, nagyobb a hátsó és extensor felületek a végtagok.
Orvosi betegség esetén a bőrkiütés sokkal nagyobb az ízületek, a gyomor, a fenék közelében. A kiütés polimorfizmusa jellemző: a szaggatott kitörések mellett papularis urticaris elemek is felmerülnek. A skarlát lázának egyéb klinikai tünetei: torokfájás, lymphadenitis, mérgezés, jellegzetes nyelv, stb. Gyakran sztomatitisz.
Ha a pszeudotuberkulózis gyakran észlelhető a bélműködésben, fájdalom a hasban és az ízületekben. A bőrkiütés elemei durvább háttérben helyezkednek el. Feljegyezheti a kéz és a láb kiütésének ("kesztyű", "zokni") megvastagodását az arcon, beleértve a nasolabial háromszöget is. A máj és a lép gyakran megnagyobbodik.
Amikor fibrinos plakkot észlelnek, és különösen akkor, ha túlmutatnak a mandulákon, a skarlát lüktetés differenciál diagnosztikáját diftéria segítségével kell elvégezni.
Ki kapcsolódni?
Kezelés skarlatinы
A skarlát láz kezelését otthon végzik, kivéve a súlyos és bonyolult eseteket. A betegnek 7 napig be kell tartania a pihenőhelyet. A választott gyógyszer - benzilpenicillin napi 15-20 ezer egység / kg dózisban (5-7 nap). Alternatív készítmények - makrolidok (eritromicin 250 mg naponta négyszer vagy 500 mg naponta kétszer), és az I-generációs cefalosporin (cefazolin 50 mg / kg per nap). A kezelés időtartama 5-7 nap. Ellenjavallatok jelenlétében ezek a gyógyszerek felhasznált félig szintetikus penicillinek, lincosamidok. Otthon, előnyben kell részesíteni a tablettázott készítményeket (fenoximetilpenicillin, eritromicin). A torok öblítéséhez hozzárendeljük a 1: 5000 furatsilin oldatot, a kamilla, a kalendula, az eukaliptusz infúziót. A vitaminokat és az antihisztaminokat szokásos terápiás dózisokban jelzik. A skarlát-láz tüneti kezelését a jelzések szerint kell alkalmazni.
A szuperinfekció és az újbóli fertőzés megelőzését a megfelelő járványellenes program megfigyelésével biztosítják az osztályon: a betegeket kórházba helyezzük kis kamrákban vagy dobozokban, komplikációk esetén elszigetelten; kívánatos egyszerre tölteni a kamrákat.
Klinikai vizsgálat
A betegek ellátási megfigyelése azoknak, akik betegek voltak, egy hónappal a kórház elhagyása után töltik. 7-10 nap elteltével a vizelet és a vér klinikai vizsgálatát és kontrollvizsgálatait végezzük, az EKG jelzések szerint. Ha patológiát észlelünk, akkor egy második vizsgálatra van szükség 3 hét elteltével, majd a beteget eltávolítjuk az orvosi rendelőből. Amikor patológiát fedeznek fel, a beteget rheumatológusra vagy nephrológusra utalják.
Gyógyszerek
Megelőzés
Skarlát-láz esetén a betegeket kórházba kell helyezni:
- súlyos és mérsékelt fertőzésekkel;
- Gyermekintézmények gyermekek egész napos tartózkodása (gyermekotthonok, árvaházak, bentlakásos iskolák, szanatóriumok stb.);
- azoktól a családoktól, ahol 10 év alatti gyermekek vannak, akiknek nem volt vörös láz;
- olyan családoktól, ahol a gyermekek óvodai létesítményeiben, sebészeti és anyasági osztályokban, gyermekkórházakban és poliklinikákban, tejtermékekben dolgozók dolgoznak, ha nem tudnak elszigetelni a betegektől;
- ha otthon nem lehet megfelelő gondoskodni.
A kórház által kiváltott scarlet lázbetegség klinikai kiújulást követően, de legkorábban 10 nappal a betegség megjelenése után történik.
A skót láz és a torokfájás gyermekjogi intézményeinek befogadására vonatkozó eljárás
- Az óvodai intézményekben és az első két iskolai osztályban részt vevő gyermekek felkínálják a gyógykezelést 12 nappal a klinikai helyreállítás után.
- A kvázi-lázas betegek további 12 napos elkülönítése a zárt gyermekintézményektől a kórházból ugyanabban az intézményben való elbocsátást követően, amennyiben a betegség megbízható elkülönítésének feltételei vannak.
- Az eldöntött szakmák csoportjától a 12 napig tartó klinikai helyreállítás időpontjától kezdődő átvevők átkerülnek egy másik munkahelyre, ahol a járvány nem veszélyes.
- Anginás betegek skarlát járvány azonosított hét nappal az utolsó eset skarlát, nem teszik lehetővé a fenti intézmények 22 napon a betegség (valamint betegek skarlát).
A regisztráció során a skarlát betegség az iskola előtti csoportban, amikor a beteg érzékeli szabhat karanténba 7 napon izolálták az utolsó beteg skarlát. A csoportban szükség van hőmérésre, a gyermekek és a személyzet torkának és bőrének vizsgálatára. Ha a gyermekek egyike akut felső légúti fertőzés lázával vagy tüneteivel jár, azonnal el kell különíteni őket másoktól. Minden személy kitett betegek, és amelynek egy krónikus gyulladásos betegség az orrgarat vetjük alá utánállítást tomitsidom 5 napig (öblítse vagy az öntözés száját naponta négyszer étkezés előtt). A szobában. Ahol páciens van, 0,5% kloramin oldattal rendszeresen folyékony fertőtlenítést végezzen; ételek és lencsék rendszeresen főzve. A végleges fertőtlenítést nem végzik el.
Járó gyermekek iskola előtti csoportok és az első két év tanulás nélkül történelem skarlát és ki vannak téve a betegek otthon nem engedélyezettek a gyermekgondozás után 7 nappal az utolsó kommunikáció a beteg. Amikor egy ARI (angina, pharyngitis, stb.) Észlelése észlelhető, a gyermekeket kiütésnek és a gyakorlatból eltávolítják (a kerületi orvos értesítésével). Gyermekintézetekben befogadják őket, miután visszanyerik őket, és antibiotikumokkal kezelik. A páciensekkel érintkezésbe kerülő munkák személyei dolgozni tudnak, de 7 napig orvosi felügyelettel követik őket, hogy azonnal meghatározzák a vöröses láz vagy a torokfájást.

