A cikk orvosi szakértője
Új kiadványok
Petefészek túlstimulációs szindróma
Utolsó ellenőrzés: 05.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
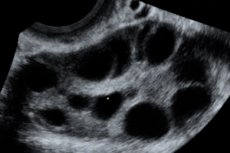
Az ovárium hiperstimulációs szindróma (OHSS) egy iatrogén szövődmény, amely a petefészkek hipererg, kontrollálatlan válaszán alapul a gonadotropinok adagolására ovuláció stimulációs ciklusokban és asszisztált reprodukciós technológiai programokban.
A szindróma klomifennel történő ovuláció indukció után vagy spontán terhességi ciklus kezdetekor jelentkezhet.
 [ 1 ]
[ 1 ]
Járványtan
A petefészek hiperstimulációs szindróma előfordulása a különböző ovuláció stimulációs sémák mellett 0,5 és 14% között változik, és nem csökkenő tendenciát mutat. A betegség súlyossági foka változó, és tromboembóliás szövődmények vagy ARDS kialakulása miatt halálos kimenetelű is lehet. A várható halálozási arány 450-500 ezer nőből 1. A szindróma súlyos formái, amelyek intenzív osztályos kórházi kezelést igényelnek, 0,2-10%-nál fordulnak elő. Az oroszországi asszisztált reprodukciós technológiai módszerek nemzeti nyilvántartása szerint a súlyos OHSS előfordulása 2004-ben 5,6% volt.
A petefészek hiperstimulációs szindróma okai
A petefészek hiperstimulációs szindróma kialakulásának kockázati tényezői:
- 35 év alatti életkor,
- aszténikus testalkat,
- policisztás vagy multifollikuláris petefészkek jelenléte,
- több mint tíz tüsző érése az ovuláció stimulációs protokollban,
- gonadotropin-felszabadító hormon agonisták és nagy dózisú gonadotropinok alkalmazása,
- a terhesség kezdete,
- luteális fázis támogatása hCG készítményekkel,
- allergiás betegségek.
Hogyan alakul ki a petefészek hiperstimulációs szindróma?
A petefészek-hiperstimulációs szindróma a vérplazmában lévő nemi hormonok rendellenesen magas koncentrációjának hátterében jelentkezik, ami negatívan befolyásolja a különböző szervrendszerek, elsősorban a petefészkek működését. Jellemzője a petefészkek méretének növekedése, néha akár 20-25 cm átmérőjűre is, tüsző- és sárgatest-ciszták kialakulásával a kifejezett stromális ödéma hátterében. A szindróma kialakulásának kiváltó oka a koriongonadotropin ovulációs dózisának bevezetése. A szindróma kialakulása a „fokozott érpermeabilitás” jelenségén alapul, ami a fehérjében gazdag folyadék tömeges felszabadulásához vezet a harmadik térbe, az interstitiumba, és annak lerakódásához, hipovolémia, hemokoncentráció, oliguria, hipoproteinémia, elektrolit-egyensúlyhiány, fokozott májenzim-aktivitás, ascites, hydrothorax, hydropericardium kialakulásával, hipovolémiás sokkkal vagy anélkül. Azonban az „X faktor”, amely a folyadéktranszudációt okozza, továbbra sem ismert. Súlyos esetekben anasarca, akut veseelégtelenség, tromboembóliás szövődmények és ARDS léphet fel.
Jelenleg a petefészek hiperstimulációs szindrómát a SIRS szempontjából vizsgálják, amelynek hátterében az endotélium hatalmas károsodása következik be. OHSS-ben szenvedő betegeknél a peritoneális transzudátumban magas koncentrációban találtak interleukinokat (IL-1, IL-2, IL-6, IL-8), tumor nekrózis faktorokat (TNF-α, TNF-(3)), amelyek fokozzák a prosztaglandinok szintézisét a petefészkekben, a petefészek neovaszkularizációját és az érpermeabilitást. A gyulladáskeltő citokinek hatására a koagulációs folyamatok szisztémás aktiválódása következik be. A leukocitózis mértéke korrelál a SIRS súlyosságával. Az OHSS-ben a szerv-szisztémás károsodás hasonló a szepszisben bekövetkező károsodáshoz. A mikrobiális faktor OHSS-ben betöltött szerepe és a SIRS kialakulásához való hozzájárulása jelenleg vita tárgyát képezi. Feltételezik, hogy a beleket és az urogenitális traktust kolonizáló mikroorganizmusok képesek áthatolni élőhelyükön, és a szepszishez hasonló hatást gyakorolni a szervezetre.
A petefészek hiperstimulációs szindróma tünetei
A szindróma súlyossága közvetlenül összefügg a klinikai képet okozó hemodinamikai zavarok súlyosságával. A szindróma kialakulása lehet fokozatos, a tünetek fokozódásával, vagy hirtelen (akut), amelyben a folyadék néhány órán belül hirtelen újraeloszlása következik be a szervezetben, felhalmozódva a szerózus üregekben. A szindróma megnyilvánulásakor gyengeség, szédülés, fejfájás, pislákoló "legyek" a szem előtt, légszomj nyugalmi állapotban és fizikai megterhelés közben, száraz köhögés, amely fekvő helyzetben fokozódik, szájszárazság, hányinger, hányás, hasmenés, puffadás, feszülés érzése, feszülés, hasi fájdalom, gyakran egyértelmű lokalizáció nélkül, ritka vizelési inger, láz, a külső nemi szervek és az alsó végtagok duzzanata jelentkezik.
Ovárium hiperstimulációs szindrómában szenvedő betegeknél légzési elégtelenség alakulhat ki a tüdő korlátozott mozgásképessége miatt, amelyet ascites, petefészek-megnagyobbodás vagy pleurális folyadékgyülem okoz. A súlyos OHSS lefolyását a manifesztációs stádiumban bonyolíthatja az akut hydrothorax, az ARDS, a tüdőembólia, atelektázis és az intraalveoláris vérzés. A pleurális folyadékgyülem a közepesen súlyos vagy súlyos OHSS-ben szenvedő nők körülbelül 70%-ánál diagnosztizálható, és az folyadékgyülem lehet egyoldali vagy kétoldali, és ascites hátterében fordulhat elő. OHSS esetén leírtak a mediastinális szervek elmozdulását és összenyomódását a jobb oldali masszív pleurális folyadékgyülem miatt, sokk kialakulásával, valamint halálos kimenetelű esetet egy OHSS-ben és hydrothoraxban szenvedő nőnél az atelektázis, az alveoláris lumenbe történő masszív vérzés miatt.
Hemodinamikai zavarok. Mérsékelt és súlyos OHSS esetén artériás hipotenzió és tachycardia jelentkezik.
Ascites. A has feszült, gyakran feszült, mindenhol fájdalmas, de gyakrabban a petefészkek vetületében lévő hypogastriumban.
Vese- és májműködési zavar. Vizeletretenció, oliguria, anuria és hepatomegalia figyelhető meg.
A súlyos OHSS lefolyását a szindróma 80%-ánál láz kíséri. A nők 20%-ánál a láz húgyúti fertőzés hátterében jelentkezik, 3,8%-ánál tüdőgyulladás, 3,3%-ánál felső légúti fertőzés miatt. Az intravénás katéter behelyezése miatt kialakuló tromboflebitis 2%-nál, a laparocentézis során a hasfal szúrásának helyén a bőr alatti zsír gyulladása a betegek 1%-ánál okoz lázat. A műtéti seb fertőzése 1%-nál, az injekció beadása utáni tályogok (progeszteron intramuszkuláris beadása) 0,5%-nál fordulnak elő. Minden második OHSS-ben szenvedő betegnél előforduló nem fertőző eredetű láz valószínűleg endogén pirogén mechanizmusokkal jár. Súlyos OHSS-ben izolált szepszis eseteket is leírtak.
A szindróma kialakulásának hátterében a lappangó krónikus szomatikus betegségek súlyosbodása következik be.
Osztályozás
A petefészek hiperstimulációs szindrómának nincs egységes osztályozása. A klinikai és laboratóriumi tünetek alapján a szindróma négy súlyossági fokát különböztetik meg:
- Enyhe OHSS. Hasi diszkomfort, legfeljebb 8 cm átmérőjű petefészkek cisztákkal vagy anélkül, a laboratóriumi paraméterek normálisak. Az enyhe OHSS-t „kontrollált petefészek-hiperstimulációnak” nevezik, mivel ez az állapot a szuperovuláció stimulációjának minden ciklusában megfigyelhető, és jelenleg nem tekinthető kezelést igénylő kóros szindrómának.
- Mérsékelt OHSS. Mérsékelt fájdalom a has minden részén, hányinger, hányás, hasmenés, 8-12 cm átmérőjű petefészkek cisztákkal, ultrahang és/vagy ascites klinikai tünetei, hematokrit nem haladja meg a 45%-ot, leukocitózis - 10-16x109 / l, hiperkoaguláció (D-dimer - több mint 0,5 μg/ml, fibrinogén koncentráció - több mint 400 mg/dl, APTT, INR - a normál tartományon belül).
- Súlyos OHSS. Hematokrit érték 45% felett, leukocitózis 17-24x109 / l, hiperkoaguláció (D-dimer 5 μg/ml felett, fibrinogén 600 mg/dl felett), 12 cm-nél nagyobb átmérőjű petefészkek cisztákkal, a közepes fokú OHSS és feszült ascites összes klinikai és laboratóriumi jele, hydrothorax, májműködési zavar, oliguria [diurézis kevesebb, mint 0,5 ml/(kg/óra)].
- Kritikus OHSS. 55% feletti hematokrit, 25x109/l feletti leukocitózis, feszült ascites, kétoldali hydrothorax, hydropericardium, anasarca, akár 20-25 cm-ig megnagyobbodott petefészkek, oliguria vagy anuria, akut veseelégtelenség, thromboemboliás szövődmények, ARDS.
A petefészek hiperstimulációs szindrómát korai és késői szakaszra is osztják.
Ha az OHSS a luteális fázisban jelentkezik, és a beágyazódás nem történik meg, a szindróma hirtelen és spontán eltűnik a menstruáció megjelenésével, ritkán súlyos formát ölt. Ha beágyazódás történik, leggyakrabban a beteg állapotának romlása figyelhető meg a terhesség első 12 hetében. A késői OHSS-t a vérplazma hCG-szintjének jelentős emelkedése okozza, és általában a beágyazódással és a korai terhességgel jár.
Következmények és szövődmények
A petefészek hiperstimulációs szindróma szövődményei tromboembóliás szövődmények kialakulásával járhatnak. Az OHSS-ben a trombózis oka továbbra sem ismert, de a betegség patogenezisében a fő szerepet a nemi hormonok, a gyulladáskeltő citokinek, a hemokoncentráció és a VCP csökkenése játssza. A hosszú kórházi tartózkodás, a korlátozott motoros aktivitás, a petefészkek növekedése miatti csökkent vénás visszaáramlás, a véralvadási faktorok, a fibrinolízis-gátlók és a vérlemezkék aktivitásának növekedése tovább hozzájárul az OHSS-sel kapcsolatos trombotikus szövődmények kialakulásának magas kockázatához. Kimutatták, hogy az ovuláció indukciója után és az asszisztált reprodukciós technológiai programokban fellépő tromboembóliás szövődményekben szenvedő betegek 84%-ánál a szövődmények a terhesség hátterében alakultak ki. Az esetek 75%-ában trombusképződést figyeltek meg a vénás ágyban, amely túlnyomórészt a felső végtagok, a nyak és a fej ereiben lokalizálódott (60%). Számos betegnél spontán artériás trombózist diagnosztizáltak az agyi erekben. Ritkábban figyeltek meg trombusokat a combcsontban, a térdhajlatban, a nyaki verőérben, a kulcscsont alatti artériában, a csípőcsontban, az ulnárisban, a mesenterialis artériákban és az aortában. Az irodalom a retina központi artériájának elzáródásának kialakulását mutatja be OHSS esetén látásvesztéssel. A tüdőembólia előfordulása OHSS-ben és alsó végtagi mélyvénás trombózisban szenvedő betegeknél 29%, míg OHSS-ben és felső végtagi mélyvénás trombózisban, valamint artériás trombózisban szenvedő nőknél ennek a szövődménynek a kockázata szignifikánsan alacsonyabb, 4, illetve 8%.
A petefészek hiperstimulációs szindróma súlyos eseteit sebészeti beavatkozást igénylő szövődmények kísérhetik - petefészekciszta repedése és hasüregi vérzés, a méh függelékeinek torziója, méhen kívüli terhesség.
A petefészek hiperstimulációs szindróma diagnózisa
A petefészek hiperstimulációs szindróma diagnózisát az anamnézis adatai, az átfogó klinikai, laboratóriumi és instrumentális vizsgálat alapján állapítják meg, amely több cisztával rendelkező megnagyobbodott petefészkeket, kifejezett hemokoncentrációt és hiperkoagulációt tár fel olyan betegeknél, akik ebben a ciklusban asszisztált reprodukciós technológiákat vagy kontrollált ovuláció indukciót alkalmaztak a terhesség eléréséhez.
Laboratóriumi kutatás
Klinikai vérvizsgálat
40% feletti hematokrit, 140 g/l feletti hemoglobin-koncentráció, legfeljebb 50x109/l leukocitózis balra eltolódás nélkül, legfeljebb 500-600x106/l trombocitózis . A hemokoncentráció (55% feletti hematokrit) potenciális életveszélyt jelez.
Biokémiai vérvizsgálat
Elektrolit-egyensúlyhiány, beleértve a hiperkalémiát (több mint 5,3 mmol/l) és a hiponatrémiát (több mint 135 mmol/l), ami a plazma ozmolaritásának csökkenéséhez vezet. Hipoproteinémia (összfehérje több mint 66 g/l), hipoalbuminémia (albumin kevesebb, mint 35 g/l), magas C-reaktív protein szint, emelkedett máj transzaminázszintek akár 800 U/l-ig, egyes esetekben emelkedett GGT vagy alkalikus foszfatáz szint, egyes betegeknél - emelkedett kreatininszint több mint 80 μmol/l és karbamidszint több mint 8,3 mmol/l.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
Koagulogram
Emelkedett fibrinogénszint több mint 400 mg/dl, von Willebrand faktor több mint 140%, csökkent antitrombin III koncentráció 80% alatt, D-dimer több mint 0,5 mcg/ml. Normál APTT, PTI, INR értékek.
 [ 24 ]
[ 24 ]
Vér immunglobulinok
Csökkent IgG és IgA koncentráció a vérplazmában. Általános vizeletvizsgálat. Proteinuria.
Az aszcites folyadék összetételének elemzése
Magas fehérjetartalom (több mint 42 g/l) és albumintartalom (több mint 23 g/l), alacsony fehérvérsejtszám, viszonylag magas vörösvérsejtszám, az összes gyulladáskeltő citokin magas koncentrációja, akár 135 mg/l C-reaktív protein (normál 0-8,2 mg/l), a fehérjék globulin frakciója.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Tumor markerek a vérplazmában
A CA-125 koncentrációja, amely a petefészek szövetének masszív proliferációját tükrözi, az OHSS kialakulásának 2. hetére éri el maximális értékét (akár 5125 U/ml-ig), amikor mindkét petefészek a legnagyobb mértékben megnagyobbodott. A tumormarker emelkedett szintje a petefészek hiperstimulációs szindróma jeleinek megjelenése után akár 15-23 hétig is fennmarad a kezelés ellenére.
A prokalcitonin szintje a vérszérumban a betegek 50%-ánál 0,5-2,0 ng/ml között van, ami mérsékelt szisztémás gyulladásos reakciónak tekinthető.
Mikrobiológiai kutatás
A hüvelyből és a méhnyakcsatornából kiválasztott vizelet vizsgálatakor az atipikus kórokozókat, a Pseudomonas, Proteus, Klebsiella, Enterobacter, E. coli baktériumokat 10 000 CFU/ml-nél nagyobb mennyiségben izolálják.
Műszeres kutatás
A kismedencei szervek ultrahangvizsgálata
6-25 cm átmérőjű megnagyobbodott petefészkek többszörös cisztákkal, normál méretű vagy megnagyobbodott méh, szabad folyadék jelenléte a medenceüregben és normális progresszív egy- vagy többes terhesség.
Hasi szervek ultrahangja
1-5-6 liter szabad folyadék jelenléte a hasüregben. A máj normális mérete és szerkezete vagy hepatomegalia. Az epeúti diszkinézia visszhangjelei. A vesék vizsgálatakor a csésze-medencei komplex változatlan.
A pleurális üregek ultrahangvizsgálata
Szabad folyadék jelenléte EchoCG. Hemodinamikai zavarok hátterében csökkent EF, csökkent végdiasztolés térfogat, csökkent vénás visszaáramlás, egyes esetekben szabad folyadék jelenléte a szívburok üregében.
EKG
Ritmuszavarok, például kamrai extraszisztolé, tachycardia, diffúz metabolikus és elektrolitváltozások a szívizomban. Mellkasröntgen. ARDS és tromboembólia gyanúja esetén végzik. Az ARDS jellegzetes röntgenlelete a „tejüveg” mintázat és a meglehetősen nagy sűrűségű (konszolidációjú) diffúz, multifokális infiltrátumok megjelenése jól definiált léghörgőkkel, azaz a tüdőparenchyma kiterjedt károsodásának kialakulása. Tüdőembólia esetén a röntgenfelvétel a rekeszizom kupolájának magas helyzetét, korong alakú atelektáziát, az egyik tüdőgyökér teltségét vagy egy „levágott” gyökér teltségét, a tüdőmintázat kimerülését a tüdő ischaemiás területe felett, valamint a gyulladás perifériás háromszög alakú árnyékát mutatja.
Javallatok más szakemberekkel való konzultációra
Mivel a kóros folyamatban minden szerv és rendszer érintett, kötelező a terapeuta vizsgálata. Trombotikus szövődmények gyanúja esetén érsebész konzultációja szükséges. Kifejezett hydrothorax jelenlétében mellkassebész konzultációja szükséges a pleurális punkció elvégzésének eldöntéséhez.
Mit kell vizsgálni?
Hogyan kell megvizsgálni?
Milyen tesztekre van szükség?
A petefészek hiperstimulációs szindróma kezelése
Az OHSS patofiziológiájának egyértelmű koncepciójának hiánya lehetetlenné teszi a hatékony, patogenetikailag megalapozott kezelés elvégzését, amely lehetővé teszi a szindróma és a petefészek hiperstimulációs szindróma súlyos formáit kísérő több szervkárosodás kialakulásának hatékony és gyors megállítását. Jelenleg nincs specifikus terápia a petefészek hiperstimulációs szindrómára, ezért ezeknek a betegeknek a kezelési intézkedései a patogenetikai terápiára korlátozódnak, amíg a szindróma spontán visszafejlődése meg nem történik, mivel a hCG koncentrációja a vérplazmában 7 nap alatt csökken azokban a ciklusokban, amikor nem következett be terhesség, vagy 10-20 nap alatt, ha terhesség következett be. Az intenzív osztályon kórházba helyezett betegek többségét már OHSS diagnózissal veszik fel ambuláns kezelés után, amely a testsúly és a diurézis napi méréséből, a túlzott fizikai aktivitás és a szexuális aktivitás korlátozásából, bőséges alkoholfogyasztásból elektrolitokban gazdag oldatok hozzáadásával, valamint időszakos vérvizsgálatokból áll. A betegcsoport kezelési stratégiájának megvitatása átfogó tüneti kezelést foglal magában, amelynek célja a PRF kialakulásának megelőzése a CCP helyreállításával, a hemokoncentráció, az elektrolit-egyensúlyhiány megszüntetése, az akut veseelégtelenség, az ARDS és a tromboembóliás szövődmények megelőzése révén.
1. szakasz - az állapot súlyosságának felmérése
A petefészek hiperstimulációs szindrómában szenvedő beteg kezelésének taktikájának meghatározásának első lépése a hemodinamikai állapotok és a légzésfunkció felmérése. Szükséges továbbá teljes körű fizikális vizsgálat elvégzése a végtagok, a fej és a nyak állapotának alapos tanulmányozásával a mélyvénás trombózis kizárása, valamint perifériás vénás katéter vagy centrális véna katéterezés behelyezése érdekében. A kulcscsont alatti véna katéterezése a legmegfelelőbb, mivel ebben az esetben a trombózis kockázata a legalacsonyabb. A húgyhólyag katéterezése szükséges a diurézis felméréséhez. Naponta ellenőrizni kell a klinikai vérvizsgálati paramétereket, a vérplazma elektrolitjait, a fehérjét, a májenzim aktivitását, a kreatinin-, a karbamidszintet és a koagulogram paramétereit. Hasi ultrahangvizsgálatot végeznek a petefészek-megnagyobbodás mértékének és az ascites jelenlétének meghatározására.
2. szakasz - infúziós terápia
Az OHSS-ben szenvedő betegek gyógyszeres terápiájának a hemodinamika fenntartására és a hasüregben lévő folyadék mobilizálására kell irányulnia negatív nátrium- és vízháztartás létrehozásával. Az elsődleges cél a keringő folyadék térfogatának pótlása a hemokoncentráció csökkentése és a megfelelő vesefiltráció fenntartása érdekében. A kristályos és kolloid oldatokat petefészek hiperstimulációs szindróma infúziós terápiájára használják.
A krisztalloid oldat kiválasztását az elektrolit-egyensúlyhiány határozza meg. A beadott krisztalloidok mennyiségének meghatározásakor figyelembe kell venni, hogy generalizált endothelkárosodás esetén ezeknek az oldatoknak a térfogata 2-3-szor kisebb legyen, mint a kolloid oldatok térfogata, mivel a krisztalloidok túlsúlya súlyosbítja a folyadék felhalmozódását a szerózus üregekben, és bizonyos esetekben anasarca kialakulásához vezet.
Az OHSS-ben szenvedő betegek intravaszkuláris térfogatának helyreállítására és fenntartására választott gyógyszer a hidroxietil-keményítő 130/0 42, napi mennyiségben - 25-30 ml/kg. A hidroxietil-keményítő 200/0 5 az OHSS alapterápiájában is alkalmazható 20 ml/(kg x nap) mennyiségben. Azonban felhalmozódhat a szervezetben, és hosszan tartó használat esetén májműködési zavart okozhat, és növelheti a máj transzaminázok szintjét, néha akár 800 U/l-ig. Ebben a betegcsoportban a hidroxietil-keményítő 450/0 7 alkalmazása nem megfelelő az allergiás reakciók magas kockázata, a vese- és májfunkcióra gyakorolt negatív hatás, a hemokoagulációs paraméterek romlása (a véralvadási idő megnyúlása, vérzéses szövődmények kockázata) miatt. A dextrán oldatok alkalmazásának indikációit korlátozza az allergiás reakciók magas gyakorisága, a hemosztázis rendszerre gyakorolt negatív hatás, a von Willebrand faktor felszabadulása, a gyulladáskeltő kaszkád indukciója, valamint a vér reológiai tulajdonságaira gyakorolt hatás hiánya az alkalmazott dózisokban. A dextránok infúziója fokozott kapilláris permeabilitás esetén az úgynevezett dextrán szindróma kialakulásához vezethet, amelyet OL, károsodott máj- és vesefunkció, valamint koagulopátia kísér. A zselatin oldatok OHSS infúziós terápiájára sem javallottak.
25 g/l-nél kisebb hipoproteinémia esetén 20%-os albumin oldatot alkalmazunk, a napi mennyiség 3 ml/kg. Kizárólag 20%-os albumin oldat alkalmazása ajánlott, mivel a 20%-os oldat onkotikus nyomása körülbelül 100 Hgmm, az 5%-os oldaté pedig körülbelül 20 Hgmm. Az ér endotéliumának magas permeabilitása esetén az 5%-os albumin oldat infúziója a 20%-os oldattal ellentétben intenzívebb cserét eredményez az extravaszkuláris medencével, és az onkotikus nyomás hirtelen növekedését okozza az interstitiumban, ami a tüdő intersticiális hiperhidratációjának növekedéséhez vezet.
A diuretikumok adása oliguria, perifériás ödéma és 36-38%-os hematokritérték esetén indokolt. A diuretikumok idő előtti vagy túlzott felírása a hipovolémia és a hemokoncentráció súlyosbodását okozhatja, növelve a trombotikus szövődmények kockázatát. A furoszemidet elsősorban alkalmazzák - 20-40 mg egyszer intramuszkulárisan vagy intravénásan lassan 1-2 percig.
Az ovárium hiperstimulációs szindróma infúziós terápiájának alapelvei
A kristályloid és kolloid oldatok kezdeti dózisának beadása után a további infúziós terápia térfogatát a következő paraméterek figyelembevételével határozzák meg: diurézis - kevesebb, mint 1 ml/(kg/h), hematokrit kevesebb, mint -40%, átlagos artériás nyomás - több, mint 70 mm Hg, centrális vénás nyomás - 8-10 mm H2O. Amikor a megadott paramétereket elérték, az infúziós terápiát leállítják. Célszerű az infúziós oldatok teljes napi térfogatát a nap folyamán részletekben beadni. Ezen megközelítések be nem tartása hemodilúció kialakulásához vezet, ami a folyadék gyors felhalmozódását idézi elő a szerózus üregekben és a beteg állapotának romlásához. Az OHSS-ben szenvedő nők kezelésének tipikus hibája az infúziós terápia indokolatlan meghosszabbítása, amikor a hemodinamikai paraméterek normalizálódtak, és az OHSS iatrogén állapotként való kialakulásának teljes megállítására tett kísérlet.
3. szakasz - a szövődmények megelőzése
Trombózis és tromboembólia megelőzése
A petefészek hiperstimulációs szindrómában a trombotikus szövődmények megelőzésének alapja a hemokoncentráció megszüntetése. Az antitrombotikus terápia akkor indokolt, ha a hiperkoaguláció laboratóriumi jelei jelennek meg. Az LMWH-t erre használják:
- kalcium-nadroparin (napi adag - 100 anti-Xa NE/kg 2-szer bőr alá),
- dalteparin-nátrium (100-150 anti-Xa NE/kg 2-szer bőr alá),
- enoxaparin-nátrium (1 ml/ttkg/nap) 1-2 alkalommal bőr alá).
Laboratóriumi monitorozás - a plazma anti-Xa aktivitásának meghatározása 3 órával az LMWH beadása után, amely lehetővé teszi a gyógyszer hatékony dózisának fenntartását a biztonságos terápiás tartományon belül, és ezáltal minimalizálja a vérzés valószínűségét. Az antitrombotikus gyógyszereket addig folytatják, amíg a véralvadási paraméterek normalizálódnak. A monitorozást a plazma D-dimer koncentrációjának kvantitatív módszerrel történő meghatározásával végzik. Az LMWH adagolásának időtartamát egyénileg határozzák meg, és egyes esetekben meghaladhatja a 30 napot.
Fertőző szövődmények megelőzése
Figyelembe véve az immunglobulin-készítmények felírásának pozitív hatását a másodlagos fertőzések megelőzésében más, fehérjevesztéssel járó betegségekben, várható a terápia hatékonysága OHSS-ben szenvedő betegeknél. Azonban a hipotézis bizonyítékokon alapuló orvoslás szempontjából történő végleges megerősítéséhez vagy cáfolatához további vizsgálatokra van szükség. Jelenleg az empirikus antibakteriális terápia indikációja a másodlagos fertőzés kockázata kritikus állapotú vagy instabil hemodinamikával rendelkező betegeknél. Az empirikusan kiválasztott gyógyszert a bakteriológiai vizsgálatok eredményei alapján változtatják meg. Az empirikus antibakteriális terápia felírásakor a betegség súlyosságára, a fertőzés kockázati tényezőire és az adott intenzív osztályon az antibiotikum-rezisztencia jellemzőire vonatkozó információk alapján kell eljárni.
Táplálkozási támogatás
Per os adják be minden súlyos és kritikus OHSS-ben szenvedő betegnek. Szükséges betartani az alábbi ajánlásokat:
- energiaérték 25-35 kcal/(kgxnap),
- glükóz - kevesebb, mint 6 g/(kg x nap),
- lipidek - 0,5-1 g/(kg x nap),
- fehérjék - 1,2-2 g/(kg x nap),
- standard napi mikroelem- és vitaminkészlet.
4. szakasz - sebészeti módszerek
A laparocentézis indikációi petefészek hiperstimulációs szindrómában szenvedő nőknél:
- progresszív feszült ascites,
- oliguria kevesebb, mint 0,5 ml/dkg/perc),
- a kreatinin-koncentráció 80 μmol/l fölé emelkedése vagy a clearance csökkenése,
- 40%-nál nagyobb hematokrit értékű hemokoncentráció, amely nem alkalmas gyógyszeres korrekcióra.
A laparocentézishez transzabdominális vagy transzvaginális hozzáférés választható. A megnagyobbodott petefészkek technikai nehézségeket okoznak, ezért rendkívül fontos az ultrahangos kontroll alkalmazása. A hasüreg hosszú távú, 14-30 napig tartó drenálása (transzabdominális laparocentézis) a peritoneális transzudátum adagolt eltávolításával apyrogén cystoFix® katéterrel számos előnnyel jár, mivel lehetővé teszi a nagy mennyiségű peritoneális transzudátum egyszeri evakuálásának elkerülését, ezáltal kiküszöböli a hasi nyomás hirtelen ingadozásait, amelyek hemodinamikai zavarokat okoznak, stabilizálja a beteg állapotát, és elkerüli a hasüreg ismételt punkcióit az ascites folyadék eltávolítása érdekében ebben a betegcsoportban. A súlyos OHSS kezelése során evakuált ascites folyadék teljes térfogata 30-90 liter között változhat.
A petefészek hiperstimulációs szindróma hátterében álló hidrothoraxban szenvedő betegeknél a kivárás indokolt. Hidrothorax kialakulásakor a pleurális üreg szúrását csak súlyos progresszív légzési elégtelenség esetén végezzük.
A légzéstámogatás megkezdésének kritériumai súlyos és kritikus petefészek-hiperstimulációs szindróma esetén:
- spontán légzés hiánya és kóros légzési ritmusok,
- a légzési index csökkenése 200 mm Hg alá,
- életveszélyes szívritmuszavarok,
- tartós tachycardia 120 felett,
- súlyos hipotenzió,
- 40 feletti szapora légzés,
- járulékos légzőizmok érintettsége.
ARDS kialakulása és gépi lélegeztetésre való áttérés esetén a következőket alkalmazzák:
- kis légzési térfogatok (6 ml/kg),
- belégzési nyomás <30 cm H2O,
- PEEP (>10 cm H2O),
- Az alveoláris toborzási manővert alkalmazzák.
A petefészek-hiperstimulációs szindróma sebészeti kezelése csak akut patológia esetén indokolt, mint például a fülcsontok torziója, a petefészekciszta megrepedése vagy a petefészekcisztából vérzés. Petefészek-torzió esetén a petefészek laparoszkópos kicsavarása a leghatékonyabb. A szövődménymentes OHSS-ben szenvedő betegek kezelési stratégiájának tipikus hibája a sürgősségi műtét és a petefészekszövet körülbelül 30-50%-ának reszekciója vagy kétoldali ooforektómia.

