A cikk orvosi szakértője
Új kiadványok
Sclerite
Utolsó ellenőrzés: 04.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
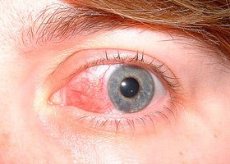
A szkleritisz egy súlyos, roncsoló, látást veszélyeztető gyulladás, amely az episzklera és az ínhártya mély rétegeit érinti. A szklerális infiltráció hasonló az episzklerálishoz. Gyakran egy, néha két vagy több gyulladásos terület alakul ki egyszerre. Súlyos esetekben a gyulladás a teljes szaruhártya körüli területet is lefedheti. Általában a gyulladás általános immunpatológia hátterében alakul ki középkorú nőknél. Az esetek felében a szkleritisz kétoldali.
A tünetek közé tartozik a mérsékelt fájdalom, a szemgolyó vérbősége, a könnyezés és a fényérzékenység. A diagnózis klinikai. A kezelés szisztémás glükokortikoidokkal történik, és immunszuppresszánsok is alkalmazhatók.
Okoz Sclerite
A szkleritisz leggyakrabban a 30-50 éves nőknél fordul elő, és sokan közülük kötőszöveti betegségben szenvednek, például reumatoid artritiszben, SLE-ben, periarteritisz nodosában, Wegener-granulomatózisban vagy relapszáló polikondritiszben. Egyes eseteket fertőzés okoz. A szkleritisz leggyakrabban az elülső szegmenst érinti, és három típusa van: diffúz, noduláris és nekrotizáló (perforáló szkleromalácia).
A szkleritisz okai nagyon változatosak. Korábban a szkleritisz leggyakoribb okai a tuberkulózis, a szarkoidózis és a szifilisz voltak. Jelenleg a szkleritisz kialakulásában a vezető szerepet a streptococcus fertőzés, a pneumococcus okozta tüdőgyulladás, az orrmelléküregek gyulladása, bármilyen gyulladásos góc, anyagcsere-betegségek - köszvény, kollagénózisok játsszák. Egyes szerzők rámutatnak a reuma és a polyarthritis okozta szkleritisz előfordulása közötti összefüggésre. A szkleritiszben a kóros folyamatok a bakteriális allergia típusa szerint alakulnak ki, néha autoimmun jellegűek, ami tartós, visszatérő lefolyásukat okozza. A trauma (kémiai, mechanikai) is okozhatja a szklerátag megbetegedéseket. Endoftalmitisz, panoftalmitisz esetén a szklerát másodlagosan károsíthatja.
Így a szkleritisz okai a következők:
- Az esetek közel 50%-ában a szkleritisz a szervezet szisztémás betegségeinek hátterében alakul ki. A leggyakoribb betegségek a reumatoid artritisz, a Wegener-granulomatózis, a relapszáló polikondritisz és a noduláris poliartritisz.
- Műtét utáni szkleritisz. A pontos ok ismeretlen, de egyértelmű összefüggés mutatható ki az alapbetegségekkel; leggyakrabban nőknél fordul elő. A szkleritisz jellemzően a műtét után 6 hónapon belül jelentkezik, intenzív gyulladásos és nekrózisos területként a műtéti terület mellett.
- A fertőző szkleritisz leggyakrabban a szaruhártya-fekélyből származó fertőző folyamat terjedése miatt alakul ki.
A szkleritisz traumás sérüléssel, pterygium-kimetszéssel, béta-sugárzással vagy mitomicin C-vel is összefüggésben állhat. A leggyakoribb fertőző ágensek a Pseudomonas aeruginosa, a Strept. pneumoniae, a Staph. aureus és a herpes zoster vírus. A Pseudomonas scleritist nehéz kezelni, és az ilyen típusú szkleritisz prognózisa rossz. A gombás szkleritisz ritka.
Tünetek Sclerite
A szkleritisz fokozatosan, több nap alatt kezdődik. A szkleritisz erős fájdalommal jár. A fájdalom a fej más részeire is kisugározhat. A szemgolyó fájdalmas. A fájdalom (amit gyakran mély, unalmas fájdalomként írnak le) olyan erős, hogy megszakítja az alvást és befolyásolja az étvágyat. Fényérzékenység és könnyezés is előfordulhat. Az érintett területek vörösek, lilás árnyalattal, gyakran az egész szaruhártyát körülveszik ("gyűrűs szkleritisz"). Nagyon gyakran a szkleritisz szövődménye a szaruhártya betegségei (szklerotizáló keratitisz és az írisz, valamint a sugártest gyulladása). Az írisz és a sugártest érintettsége a szivárványhártya pupillaszéle és a lencse közötti összenövések kialakulásában, az elülső kamra csarnokvízének homályosságában és a szaruhártya hátsó felszínén lévő kicsapódásokban nyilvánul meg. A kötőhártya összenő a szklerával, az erek különböző irányokba kereszteződnek. Néha szklerális ödéma észlelhető.
A hiperémiás foltok mélyen a bulbáris kötőhártya alatt helyezkednek el, és lila színűek, szemben az episcleritis esetén megfigyelhető hiperémiával. A szemhéj kötőhártyája normális. Az érintett terület lehet fokális (azaz a szemgolyó egyik negyedét érintheti), vagy az egész szemgolyót érintheti, és tartalmazhat hiperémiás, ödémás, kiemelkedő csomót (noduláris szkleritisz) vagy avascularis területet (nekrotizáló szkleritisz).
Súlyos nekrotizáló szkleritisz esetén a szemgolyó perforációja előfordulhat. Kötőszöveti betegség a diffúz vagy noduláris szkleritiszben szenvedő betegek 20%-ánál, míg a nekrotizáló szkleritiszben szenvedő betegek 50%-ánál fordul elő. A kötőszöveti betegségben szenvedő betegeknél kialakuló nekrotizáló szkleritisz egy mögöttes szisztémás vaszkulitiszre utal.
Nekrotizáló szkleritisz - leggyakrabban gyulladással, ritkábban - gyulladásos reakció nélkül (perforáló szkleromalácia) jelentkezik.
A gyulladásos reakció nélküli nekrotizáló szkleritisz gyakran a régóta fennálló reumatoid artritisz hátterében fordul elő, és fájdalommentes. A szklerát fokozatosan elvékonyítják és kifelé nyúlnak. A legkisebb sérülés is könnyen a szklerát repesztheti.
A hátsó szkleritisz ritka. A betegek szemfájdalomra panaszkodnak. Szemük megerőltetése tapasztalható, néha korlátozott a mozgásképességük, váladékos retinaleválás és látóidegfő-ödéma alakulhat ki. Az ultrahang és a tomográfia kimutathatja a szem hátsó részében található szkler elvékonyodását. A hátsó szkleritisz általában a test általános betegségeivel (reuma, tuberkulózis, szifilisz, övsömör) kezdődik, és szövődményei lehetnek keratitisz, szürkehályog, iridociklitisz és megnövekedett szemnyomás.
A mély szkleritisz krónikus és visszatérő. Enyhe esetekben az infiltrátum súlyos szövődmények nélkül elmúlik.
Az érintett területeken történő masszív beszűrődés esetén a szklerális szövet nekrózisa és hegszövettel való helyettesítése következik be, ami a szklerát elvékonyítja. Azokon a helyeken, ahol gyulladásos területek voltak, a szklerát elvékonyító hatás következtében mindig szürkés zónák formájában maradnak nyomok, amelyeken keresztül a choroidea és a sugártest pigmentje átvilágít. Ennek eredményeként néha megfigyelhető a szklerát érintő ezen területek megnyúlása és kidudorodása (szklerális staphyloma). A látás romlik az asztigmatizmus miatt, amely a szklerát kidudorodva, valamint a szaruhártyában és az íriszben bekövetkező kísérő változások következtében alakul ki.
 [ 9 ]
[ 9 ]
Hol fáj?
Mi bánt?
Forms
A szkleritist anatómiai kritériumok szerint osztályozzák - elülső és hátsó.
Az elülső szkleritisz közül a következő klinikai formákat különböztetjük meg: diffúz, noduláris és a legritkább - nekrotizáló.
 [ 10 ]
[ 10 ]
Mit kell vizsgálni?
Hogyan kell megvizsgálni?
Ki kapcsolódni?
Kezelés Sclerite
Az elsődleges terápia a szisztémás glükokortikoidok (pl. prednizolon 1 mg/kg naponta egyszer). Ha a szkleritisz tolerálja a szisztémás glükokortikoidokat, vagy a beteg nekrotizáló vaszkulitiszben és kötőszöveti betegségben szenved, reumatológussal folytatott konzultációt követően szisztémás immunszuppresszív terápia ciklofoszfamiddal vagy azatioprinnal javallt. Perforáció veszélye esetén szklerális szövetátültetés indokolt lehet.
A kezelés során helyileg kortikoszteroidokat (dexanos cseppek, masidex, oftan-dexamethaeon vagy hidrokortizon-POS kenőcs), nem szteroid gyulladáscsökkentőket csepp formájában (naklof), ciklosporint (ciklolin) alkalmaznak. A nem szteroid gyulladáscsökkentőket (indometacin, diklofenák) szájon át is szedik.
A nekrotizáló szkleritiszben, amelyet a szisztémás betegségek szemészeti manifesztációjának tekintenek, immunszuppresszív terápia (kortikoszteroidok, ciklosporin, citofoszfamid) szükséges.
Előrejelzés
A szkleritiszben szenvedő betegek 14%-a tapasztal jelentős látásvesztést 1 éven belül, 30%-a 3 éven belül. A nekrotizáló szkleritiszben és a mögöttes szisztémás vaszkulitiszben szenvedő betegek halálozási aránya 10 éven belül akár 50% is lehet (elsősorban infarktus következtében).

