A cikk orvosi szakértője
Új kiadványok
Skizofrénia
Last reviewed: 04.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
A skizofrénia egy súlyos és krónikus mentális zavar, amely befolyásolja a személy gondolkodását, érzéseit és viselkedését. A skizofréniában szenvedők számos tünetet tapasztalhatnak, beleértve a hallási hallucinációkat ( hallási hallucinációk ), a delíriumot (szétszóródott vagy értelmetlen gondolkodás), az idővel és a hellyel kapcsolatos zavart, valamint a kognitív károsodást. A zavar általában korai felnőttkorban, gyakran serdülőkorban vagy fiatal felnőttkorban kezdődik.
A skizofrénia főbb jellemzői a következők:
- Pozitív tünetek: Ezek a tünetek közé tartoznak a hallási és vizuális hallucinációk, a delírium (zavart gondolatok és beszéd), a téveszmék (valóságon nem alapuló hiedelmek) és a gondolkodási zavarok.
- Negatív tünetek: A negatív tünetek közé tartozik az apátia, a szociális visszahúzódás, az anedónia (az öröm megtapasztalásának képtelensége), az apraxia (a mindennapi feladatok elvégzésének képességének csökkenése) és a beszédszegénység.
- Dezorganizáció: A dezorganizáció magában foglalja a gondolatok logikus sorrendjének fenntartásának, valamint a normális társadalmi és foglalkozási funkciók fenntartásának képességének károsodását.
- Kognitív tünetek: Ezek a kognitív funkciók, például a memória, a figyelem és a tervezés zavarai.
A skizofrénia okait még nem teljesen értik vagy kutatják, de úgy vélik, hogy ezek között lehetnek genetikai tényezők, az agy neurokémiai egyensúlyhiányai, valamint környezeti tényezők, mint például a stressz, a drogok és a korai gyermekkori expozíció.
A skizofrénia kezelése gyógyszeres kezelés (pszichofarmakoterápia) és pszichoszociális beavatkozások (pszichoterápia, rehabilitáció és támogatás) kombinációját foglalja magában. A kezelés célja a tünetek csökkentése, az életminőség javítása és a betegség kezelése. A korai felismerés és kezelés segíthet csökkenteni a skizofrénia hatásait és javítani a prognózist.
Járványtan
A skizofrénia globális, életkor szerint standardizált prevalenciáját 2016-ban 0,28%-ra becsülték (95%-os UI: 0,24–0,31), ami a skizofrénia serdülőkorban és fiatal felnőttkorban jelentkező kezdetét mutatja, a prevalencia 40 éves kor körül tetőzik, majd az idősebb korcsoportokban csökken. A prevalenciában nem figyeltek meg nemek közötti különbségeket.[ 4 ]
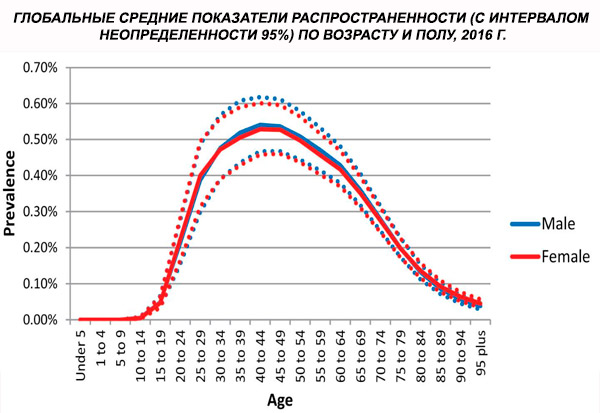
Világszerte az esetek prevalenciája 1990-ben 13,1 millióról (95%-os CI: 11,6–14,8) 20,9 millió esetre (95%-os CI: 18,5–23,4) nőtt 2016-ra. Korcsoport: 25–54 év.
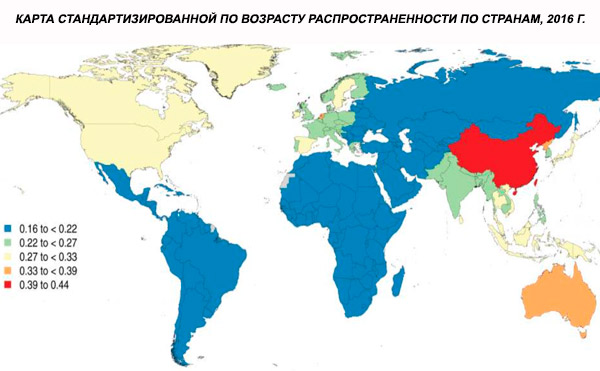
Világszerte a skizofrénia prevalenciája körülbelül 1%. Az arányok férfiak és nők körében hasonlóak, és viszonylag állandóak a különböző kultúrákban. Az előfordulás magasabb a városok alacsonyabb társadalmi-gazdasági osztályaiban, valószínűleg a munkanélküliség és a szegénység rokkantságot okozó hatásai miatt. Hasonlóképpen, a magányos emberek körében tapasztalható magasabb előfordulás tükrözheti a betegség vagy a betegség előfutárainak a társas működésre gyakorolt hatását. A kezdet átlagos életkora férfiaknál körülbelül 18 év, nőknél pedig 25 év. A skizofrénia ritkán kezdődik gyermekkorban, de előfordulhat kora serdülőkorban és késő felnőttkorban (néha parafreniának is nevezik).
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
Kockázati tényezők
A pszichotróp gyógyszerek és a modern, rendkívül érzékeny neurokémiai módszerek megjelenése lehetővé tette a központi idegrendszer működése és a mentális zavarok közötti kapcsolat megállapítását. A pszichotróp gyógyszerek hatásmechanizmusainak kutatása számos hipotézis felállítását tette lehetővé bizonyos neurotranszmitterek szerepéről a pszichózis és a skizofrénia patogenezisében. A hipotézisek a dopamin, a noradrenalin, a szerotonin, az acetilkolin, a glutamát, számos peptid neuromodulátor és/vagy receptoraik szerepét sugallták e rendellenességek patogenezisében. A skizofrénia dopamin hipotézise több mint negyed évszázada domináns maradt.
 [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Dopamin
A pszichostimulánsok, beleértve a kokaint, az amfetamint és a metilfenidátot, aktiválják az agy dopaminerg rendszerét. Visszaélésük paranoid pszichózist okozhat, amely a skizofrénia pozitív tüneteire emlékeztet. Skizofréniában szenvedő betegeknél a pszichostimulánsok a pszichózis súlyosbodását provokálhatják. Ezzel szemben erős bizonyítékok vannak arra, hogy a tipikus neuroleptikumok hatása összefügg a dopaminreceptorok blokkolásával. Először is, a legtöbb tipikus neuroleptikum extrapiramidális mellékhatásokat okozhat, amelyek a dopaminerg neuronok pusztulásával alakulhatnak ki (például Parkinson-kór esetén). Másodszor, a receptorkötési vizsgálatok összefüggést mutattak ki a tipikus neuroleptikumok klinikai hatékonysága és a dopamin D2 receptorokhoz való affinitásuk között. Továbbá kiderült, hogy a neuroleptikumok antipszichotikus aktivitása nem függ más receptorokkal – muszkarin, alfa-adrenerg, hisztamin vagy szerotonin – való kölcsönhatásuktól. Mindez alapot ad arra a feltételezésre, hogy a skizofrénia tüneteit a dopaminreceptorok túlzott stimulációja okozza, feltehetően az agy kortiko-limbikus területein. [ 21 ]
A skizofrénia dopamin hipotézisének gyenge pontja azonban az, hogy a dopaminreceptorokra gyakorolt hatás főként a pozitív tüneteket érinti, és csekély hatással van a negatív tünetekre és a kognitív zavarokra. Ezenkívül nem volt lehetséges a dopaminerg transzmisszió elsődleges hibáját megállapítani skizofréniában, mivel a kutatók eltérő eredményeket kaptak a dopaminerg rendszer funkcionális értékelésekor. A dopamin és metabolitjainak szintjének meghatározása a vérben, a vizeletben és az agy-gerincvelői folyadékban nem volt meggyőző ezen biológiai környezetek nagy térfogata miatt, ami elhomályosította a dopaminerg rendszer korlátozott diszfunkciójával járó lehetséges változásokat a skizofréniában.
A farokmagban található dopaminreceptorok számának növekedése skizofréniában szintén a dopaminhipotézis megerősítésének tekinthető, de ezeknek a változásoknak az értelmezése nehéz, és nem annyira a betegség oka, mint inkább következménye lehet. [ 22 ] A dopaminerg rendszer állapotának felmérésére egy informatívabb megközelítés a D2 receptorokkal szelektíven kölcsönhatásba lépő ligandumok használatán alapul, amelyek lehetővé teszik kötőképességük meghatározását. A gyógyszeradagolás előtt és után elfoglalt receptorok számának összehasonlításával megbecsülhető a dopamin felszabadulásának és újrafelvételének aránya. Két újabb, pozitronemissziós tomográfiát (PET) alkalmazó tanulmány, amelyek ezen a technikán alapultak, szolgáltatta az első közvetlen bizonyítékot a skizofrénia hiperdopaminerg elméletének igazságára. [ 23 ], [ 24 ]
A dopamin és metabolitjainak mérése az agyszövetben a boncolás után szintén fontos lehet. Mivel azonban a sejtek a halál után szétesnek, a valódi szöveti dopaminkoncentrációkat gyakran nehéz meghatározni. Továbbá az antipszichotikus gyógyszerek adagolása is befolyásolhatja a boncolás utáni biokémiai vizsgálatok eredményeit. Ezen módszertani korlátok ellenére a boncolás utáni vizsgálatok neurokémiai különbségeket mutattak ki a skizofréniás betegek és a kontrollcsoport tagjainak agyában. Például a skizofréniás betegek agyának boncolás utáni vizsgálata emelkedett dopaminkoncentrációt mutatott ki a bal amygdalában (a limbikus rendszer része). Ezt a megállapítást számos tanulmány megerősítette, és valószínűleg nem műtermék (mivel a változások lateralizáltak). Megnövekedett posztszinaptikus dopaminreceptorokról is beszámoltak olyan skizofréniás betegek agyában, akik nem kaptak antipszichotikus terápiát. Ezek az adatok megerősítik, hogy a megnövekedett receptorszám nem a gyógyszeres terápia következménye. Ezenkívül bizonyítékok vannak a dopamin D4 receptorok számának növekedésére az agy bizonyos területein, függetlenül attól, hogy a beteg szedett-e neuroleptikumokat vagy sem.
A dopamin hipotézis azonban nem képes megmagyarázni a skizofrénia abulikus és anhedonikus manifesztációinak kialakulását. Amint már említettük, a negatív tünetek komplexuma viszonylag függetlennek tűnik a pozitív tünetektől. Érdekes, hogy a dopaminreceptor agonisták pozitívan befolyásolhatják a negatív tüneteket, míg a receptor antagonisták elősegítik azok kialakulását emberekben, és laboratóriumi állatokban modellezik azokat. Így, bár az elülső cinguláris kéregben és más limbikus struktúrákban megemelkedett dopaminszint részben okozhat pozitív pszichotikus tüneteket, a negatív tünetek a prefrontális kéreg dopaminerg rendszerének csökkent aktivitásának következményei lehetnek. Talán ezért nehéz olyan antipszichotikus gyógyszert létrehozni, amely egyszerre korrigálná az agy egyes területein a dopaminerg hiperfunkciót, más területeken pedig azok hipofunkcióját.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
A skizofrénia kialakulásának glutamáterg hipotézise
A glutamát az agy fő serkentő neurotranszmitterje. Az érdeklődés a skizofrénia patogenezisében betöltött lehetséges szerepe iránt az N-MemuA-D-acuapmame (NMDA) receptor komplexre, a glutamátreceptorok fő altípusára vonatkozó adatokból fakadt. Az agy glutamáterg, dopaminerg és GABAerg rendszerei közötti kölcsönhatásokról szóló legújabb tanulmányok kimutatták, hogy a fenciklidin, akut és krónikus adagolás esetén, egy pszichotomimetikum, amely nem kompetitív módon blokkolja az NMDA receptor ioncsatornáját. A fenciklidin akut adagolása hasonló hatásokat vált ki, mint a skizofrénia pozitív, negatív és kognitív tünetei. Ezenkívül a skizofréniában szenvedő betegeknél a pszichózis hosszú távú súlyosbodásáról szóló jelentések megerősítik a fenciklidin pszichotomimetikus tulajdonságait. A fenciklidin hosszú távú adagolása dopaminerg deficit állapotát idézi elő a prefrontális kéregben, ami felelős lehet a negatív tünetek kialakulásáért. Ezenkívül mind a fenciklidin, mind analógja, a ketamin gyengíti a glutamáterg transzmissziót. A fenciklidin-függőknél megfigyelt skizofrénia-szerű tüneteket egészséges önkénteseken végzett vizsgálatok is megerősítik, akiknél a ketamin átmeneti, enyhe pozitív, negatív és kognitív tüneteket váltott ki, amelyek a skizofréniára jellemzőek. A fenciklidinhez hasonlóan a ketamin is érzékelési torzulást okozott. Így a glutamáterg hiány ugyanazokat a tüneteket okozza, mint a hiperdopaminerg állapotban, amelyek a skizofrénia manifesztációira emlékeztetnek. A glutamáterg neuronok képesek elnyomni a dopaminerg neuronok aktivitását az NMDA receptorokon keresztül (közvetlenül vagy GABAerg neuronokon keresztül), ami magyarázhatja a glutamáterg rendszer és a skizofrénia dopamin-elmélete közötti kapcsolatot. Ezek az adatok alátámasztják azt a hipotézist, amely a skizofréniát a glutamáterg rendszerek elégtelenségével köti össze. Ennek megfelelően az NMDA receptor komplexet aktiváló vegyületek hatékonyak lehetnek a skizofrénia kezelésében. [ 32 ], [ 33 ]
A glutamáterg rendszert stimuláló gyógyszerek fejlesztésének nehézsége abban rejlik, hogy a túlzott glutamáterg aktivitás neurotoxikus hatású. Azonban a glicin vagy a D-cikloserin által a glicin helyén keresztül aktivált NMDA receptor komplexről kimutatták, hogy enyhíti a negatív tüneteket skizofréniában szenvedő betegeknél, ami kiváló példa a glutamáterg hipotézis lehetséges gyakorlati alkalmazására.
A glutamáterg hipotézis jelentős áttörést jelent a skizofrénia biokémiai zavarainak tanulmányozásában. A közelmúltig a skizofrénia neurokémiai vizsgálatai a neuroleptikumok hatásmechanizmusainak tanulmányozására korlátozódtak, amelyeket empirikusan fejlesztettek ki. Az agy neuronális szerveződésével és a neurotranszmitterek tulajdonságaival kapcsolatos ismeretek bővülésével lehetővé vált először egy patofiziológiai elmélet kidolgozása, majd annak alapján új gyógyszerek létrehozása. A skizofrénia eredetéről ma létező különféle hipotézisek reményt keltenek abban, hogy a jövőben az új gyógyszerek fejlesztése gyorsabban fog haladni.
Egyéb neurotranszmitter és neuromodulációs hipotézisek a skizofrénia kialakulásához
A frontális kéreg és a limbikus rendszer gazdag szerotonerg beidegzése, az agy szerotonerg rendszereinek azon képessége, hogy modulálják a dopaminerg neuronok aktivitását és részt vegyenek számos komplex funkció szabályozásában, számos kutatót arra a következtetésre vezetett, hogy a szerotonin fontos szerepet játszik a skizofrénia patogenezisében. Különösen érdekes az a hipotézis, hogy a szerotonin feleslege mind pozitív, mind negatív tüneteket okozhat. [ 34 ] Ez az elmélet összhangban van a klozapin és más, a szerotoninreceptorokat blokkoló új generációs neuroleptikumok azon képességével, hogy elnyomják a pozitív tüneteket a tipikus neuroleptikumokkal szemben rezisztens krónikusan beteg betegeknél. Számos tanulmány azonban megkérdőjelezte a szerotoninreceptor-antagonisták azon képességét, hogy csökkentsék a pszichózissal, depresszióval vagy a farmakoterápia mellékhatásaival összefüggő negatív tüneteket. Ezeket a gyógyszereket hivatalosan nem hagyták jóvá a skizofrénia alapjául szolgáló hibát képező elsődleges negatív tünetek kezelésére. Azonban az a gondolat, hogy a szerotoninreceptor-antagonisták (különösen az 5-HT2a) hatékonyak lehetnek, jelentős szerepet játszott az új generációs neuroleptikumok kifejlesztésében. A kombinált D2/5-HT2 receptor antagonisták előnye valószínűleg inkább az extrapiramidális mellékhatások alacsonyabb előfordulása, mint a magasabb antipszichotikus aktivitás. Mivel azonban ez javítja a betegek együttműködési hajlandóságát (compliance), a kezelés hatékonyabb.
Léteznek hipotézisek a noradrenerg rendszerek diszfunkciójának fontosságáról a skizofréniában. Feltételezik, hogy az anhedónia a skizofrénia egyik legjellemzőbb megnyilvánulása, amely a kielégülés és az öröm megtapasztalásának képtelenségéből áll, és más hiánytünetek is összefüggésben állhatnak a noradrenerg megerősítő rendszer diszfunkciójával. Az ezt a hipotézist tesztelő biokémiai és farmakológiai vizsgálatok eredményei azonban ellentmondásosnak bizonyultak. A dopamin és szerotonin hipotézisekhez hasonlóan feltételezik, hogy skizofréniában a noradrenerg rendszerek aktivitásának mind csökkenése, mind növekedése előfordulhat.
A skizofrénia kialakulásának általános hipotézisei
A skizofrénia jövőbeli kutatásait valószínűleg komplex modellek fogják vezérelni, amelyek neuroanatómiai és neurokémiai hipotézisek szintézisén alapulnak. Egy ilyen megközelítésre példa egy olyan elmélet, amely figyelembe veszi a neurotranszmitter rendszerek szerepét a kéreg, a bazális ganglionok és a talamusz közötti kapcsolatok megszakításában, amelyek a kéreg alatti-talamokortikális idegi áramköröket alkotják. Az agykéreg a bazális ganglionokhoz vezető glutamáterg projekciókon keresztül elősegíti a kiválasztott cselekvések végrehajtását, miközben másokat elnyom. [ 35 ] A glutamáterg neuronok stimulálják az interkalált GABAerg és kolinerg neuronokat, amelyek viszont elnyomják a dopaminerg és más neuronok aktivitását. Az ebben a modellben figyelembe vett kéreg-kéreg alatti áramkörök neuroanatómiai és neurokémiai mechanizmusainak vizsgálata kiindulópontként szolgált a skizofrénia patogenezisével kapcsolatos új hipotézisek felállításához. Ezek a modellek megkönnyítik az új gyógyszerek neurotranszmitter célpontjainak keresését, és megmagyarázzák a meglévő gyógyszerek, például a fenciklidin hatásának egyes jellemzőit a skizofréniában.
Kinan és Lieberman (1996) egy modern neuroanatómiai modellt javasolt az atipikus antipszichotikumok (például a klozapin ) eltérő hatásának magyarázatára a hagyományos szerekhez (pl. haloperidol ) képest. E modell szerint a klozapin eltérő hatását az magyarázza, hogy nagyon specifikus hatással van a limbikus rendszerre anélkül, hogy befolyásolná a striatális neuronok aktivitását, míg a tipikus antipszichotikumok jelentős hatással vannak a striatális funkcióra. Más, hasonló tulajdonságokkal rendelkező antipszichotikumok (pl. olanzapin ) is előnyben lehetnek a hagyományos szerekkel szemben. Az újabb antipszichotikumok (pl. riszperidon és szertindol ) nem annyira limbikusan korlátozottak, mint a klozapin, de kedvezően viszonyulnak a tipikus antipszichotikumokhoz, mivel terápiás dózisokban kisebb valószínűséggel okoznak neurológiai károsodást. Ennek és más hipotéziseknek az érvényességére vonatkozó kutatások folytatódni fognak, amint új, farmakológiai és klinikailag hasonló hatású szerek válnak elérhetővé.
Pathogenezis
A skizofréniában szenvedő betegeknek bizonyos gyógyszercsoportokat írnak fel, de a gyógyszerválasztást gyakran nem annyira a diagnózis, mint inkább a beteg tünetei és azok kombinációjának jellege határozza meg.
Bár az érzékelési torzítás és a viselkedési dezorganizáció különböző tünetek, ugyanazokra a gyógyszerekre, a dopamin D2 receptor antagonistákra reagálnak. [ 36 ], [ 37 ] Ez indokolja e két tünetkomplexum együttes figyelembevételét az antipszichotikus terápia tárgyalásakor.
A skizofrénia negatív tüneteinek kialakulásának mechanizmusai a prefrontális kéreg dopaminerg rendszerének csökkent aktivitásával, és nem a limbikus struktúrákban való hiperfunkciójával járnak, amely feltételezhetően a pszichózis hátterében áll. E tekintetben aggodalomra ad okot, hogy a pszichózist elnyomó gyógyszerek súlyosbíthatják a negatív tüneteket. [ 38 ], [ 39 ], [ 40 ] Ugyanakkor a dopaminreceptor-agonisták gyengíthetik a negatív tüneteket, de pozitív tüneteket provokálhatnak. A negatív tünetek a skizofrénia kulcsfontosságú megnyilvánulásai közé tartoznak, és az érzelmi-akarati szféra tartós zavarai jellemzik őket. A mai napig nem léteznek olyan gyógyszerek, amelyek bizonyíthatóan csökkentenék a betegség ezen legfontosabb megnyilvánulásait. Az atipikus antipszichotikumok klinikai vizsgálatai azonban kimutatták, hogy képesek csökkenteni a negatív tünetek súlyosságát, amelyet értékelő skálák segítségével értékelnek. A SANS, BPRS és PANSS skálák olyan tételeket tartalmaznak, amelyek az iskolai vagy munkahelyi aktivitást, a társas kapcsolatok korlátozását és az érzelmi elszakadást értékelik. Ezek a tünetek a betegség általános megnyilvánulásainak tekinthetők, amelyek a pszichózis gyengülésével csökkennek, de összefüggésben állhatnak neuroleptikumok mellékhatásaival (például bradykinesia és szedatív hatás) vagy depresszióval (például anhedónia) is. Így a neuroleptikus terápia hátterében kifejezett paranoid téveszmékkel küzdő beteg társaságkedvelőbbé és kevésbé óvatossá válhat, érzelmi reakciói élénkebbé válhatnak a paranoid tünetek visszafejlődésével. Mindezt azonban a másodlagos negatív tünetek gyengülésének kell tekinteni, és nem az elsődleges affektív-akarati zavarok csökkenésének eredményeként.
Számos, a figyelmet és az információfeldolgozást felmérő, neuroanatómiai értelmezést is magában foglaló neuropszichológiai teszt mutat ki változásokat a skizofréniában szenvedő betegeknél. A skizofréniában szenvedő betegek kognitív károsodásai nem kapcsolódnak közvetlenül a betegség fő tüneteihez, és általában stabilak maradnak még a pszichotikus tünetek jelentős regressziója esetén is. [ 41 ], [ 42 ] A kognitív károsodások, az elsődleges negatív tünetekkel együtt, nyilvánvalóan a tartós alkalmazkodási zavarok és az életminőség romlásának egyik fontos okai. A tipikus neuroleptikumok ezen központi megnyilvánulásaira gyakorolt hatásának hiánya magyarázhatja a betegek ilyen magas szintű rokkantságát, annak ellenére, hogy a neuroleptikumok képesek hatékonyan elnyomni a pszichotikus tüneteket és megelőzni azok kiújulását.
 [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
[ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
Tünetek skizofréniák
A skizofrénia, mint egyetlen betegség koncepciója a 20. század elején jelent meg, amikor Emil Kraepelin azt javasolta, hogy a paranoia, a hebefrénia és a katatónia nem különálló betegségek, hanem a dementia praecox megnyilvánulásai. Világosan különbséget tett a mentális betegség ezen formája és a mániás-depresszív pszichózis között is. Ez azután vált lehetővé, hogy jelentős számú mentális betegséget azonosítottak a szifiliszhez kapcsolódóan, ami lehetővé tette a betegek elkülönítését a mentális zavarokkal küzdő betegek többi csoportjától. A neuroszifilisz etiológiájának, kezelésének és megelőzésének felfedezése az orvostudomány egyik legnagyobb győzelme volt, és reményt adott arra, hogy a főbb mentális zavarok okait megtalálják.
Eugen Bleuler (1950) javasolta az új „skizofrénia” kifejezést a korábban használt „dementia praecox” helyett, azzal érvelve, hogy a betegségre jellemző alapvető pszichopatológiai jelenség a disszociáció („hasadás”) – mind a gondolkodási folyamaton belül, mind a gondolatok és érzelmek között. A „skizofrénia” kifejezés ennek a koncepciónak a kifejeződése volt, és ezáltal jelentős hatással volt további fejlődésére. A skizofrénia klasszikus formáit (pl. hebefrén, paranoid, katatóniás, egyszerű), amelyekhez később hozzáadták a skizoaffektív és a látens skizofréniát, a klinikai gyakorlatban még mindig gyakran diagnosztizálják leíró célokra, bár az utóbbi időben tendencia mutatkozik a pszichiátriai terminológia átalakítására a hivatalos amerikai nómenklatúra, a DSM-III és a DSM-IV hatására. A skizofrénia egyes formáinak azonosítása azonban nem bizonyult produktívnak a differenciált terápia kidolgozása, illetve az etiológia és patogenezis vizsgálata szempontjából.
Az ICD-10 a skizofrénia következő tüneteit sorolja fel: téveszmék (bizarr, nagyképű vagy üldöző), rendezetlen gondolkodás (szakaszos vagy logikátlan gondolatáramlás vagy érthetetlen beszéd), érzékelési zavarok (hallucinációk, passzivitás érzése, vonatkoztatási elképzelések), hangulatzavarok, mozgászavarok (katatónia, izgatottság, kábulat), személyiségcsökkenés és csökkent funkcionális képességek.
Életük során a skizofrénia a betegek 0,28%-ánál alakul ki (95%-os UI: 0,24–0,31). Gyermekkorban a skizofrénia tünetei a motiváció és az érzelmi reakciók gyengülésében nyilvánulnak meg. Ezt követően a valóságérzékelés károsodik, az érzékelés és a gondolkodás jelentősen eltér az adott kultúrában létező normáktól, ami általában téveszmékben és hallási hallucinációkban nyilvánul meg. Gyakoriak a vizuális és szomatikus hallucinációk, a gondolkodás és a viselkedés szervezetlensége is.
A valóságérzékelés zavarával járó pszichózis általában 17-30 éves férfiaknál, 20-40 éves nőknél jelentkezik. A pszichotikus zavarok lefolyása és kimenetele nagyon változatos. Egyes betegeknél (kb. 15-25%) az első pszichotikus epizód teljes remisszióval végződik, és a következő 5 évben nincsenek pszichotikus zavarok (azonban a későbbi megfigyelések során ezeknek a betegeknek az aránya csökken). Más betegeknél (kb. 5-10%) a kifejezett pszichotikus zavarok évekig remisszió nélkül fennállnak. A betegek többségénél az első pszichotikus epizód után részleges remisszió következik be, majd ezt követően időszakosan a pszichotikus tünetek súlyosbodása figyelhető meg.
Általánosságban elmondható, hogy míg a pszichotikus zavarok súlyossága az első epizód után 5-10 évvel eléri a platót, az érzelmi-akarati elszegényedés hosszabb ideig folytatódik. [ 53 ] A skizofrénia tüneteinek progressziója gyakran a skizofréniához társuló elsődleges rendellenességek növekedésének következménye. Ezek közé tartozik az autizmus, a munkaképesség elvesztése, a tanulási nehézségek, valamint az alacsony önbecsülés és mások iránti alacsony önbecsülés. Ennek eredményeként a betegek magukra maradnak, nem találnak munkát, és stressznek vannak kitéve, ami a tünetek súlyosbodását és funkcionális károsodásuk fokozódását okozhatja. Ezenkívül maga a skizofrénia diagnózisa is folyamatosan negatív reakciókat vált ki többek között, ami tovább korlátozza a beteg képességeit. Bár az életkorral a skizofrénia tünetei gyengülnek, és a funkcionális állapot gyakran javul, ez nem tudja kompenzálni a beteg elvesztegetett életévét és az elszalasztott lehetőségeket.
A bűnözői tevékenység és a skizofrénia közötti kapcsolat
Wessely és munkatársai a Camberwell Registerrel kapcsolatos tanulmányukban arra a kérdésre keresték a választ, hogy „Vajon a skizofrénia összefügg-e a bűncselekmények fokozott kockázatával és gyakoriságával?”. Arra a következtetésre jutottak, hogy a skizofréniában szenvedők, bár általában nem tartják őket a bűnözői magatartás fokozott kockázatának kitettnek, mégis nagyobb kockázattal rendelkeznek az erőszakos bűncselekmények miatti elítélésre, mint más mentális zavarokkal küzdők. A pszichózisban szenvedők körében fokozott volt az erőszak, és így az erőszak miatti elítélés kockázata is, de ez az összefüggés kevésbé volt egyértelmű a társbetegség hiányában. A Nemzeti Statisztikai Hivatal fogvatartottak pszichiátriai morbiditásának áttekintésében a funkcionális pszichózis prevalenciája a vizsgált évben 7% volt az elítélt férfiak, 10% az elítéletlen előzetes letartóztatásban lévő férfiak és 14% a női fogvatartottak körében, szemben az általános népesség 0,4%-os összehasonlítható értékével. A jelen áttekintés eredményei szükségessé tehetik a fenti eredmények újragondolását, mivel nagyon valószínűtlen, hogy a mentális zavarok arányában mutatkozó különbségek a börtönpopuláció és az ilyen méretű általános népesség között a bíróságok elfogultságával magyarázhatók lennének az elmebetegek elítélése iránt. Természetesen ezek az eredmények semmilyen módon nem utalnak ok-okozati összefüggésre a bűnözés és a pszichózis között, csupán egy összefüggésre.
A skizofrénia és az erőszakos bűncselekmények közötti összefüggés általában nagyobb figyelmet kapott, mint a skizofrénia más bűncselekményekkel való kapcsolata. [ 54 ], [ 55 ] Taylor a témával kapcsolatos kutatásokról szóló áttekintésében arra a következtetésre jut, hogy a skizofréniában szenvedő és erőszakos bűncselekmények miatt elítélt embereknél az erőszakos cselekmények túlnyomórészt a betegség kezdete után történnek. Az első epizódos skizofréniával foglalkozó tanulmány kimutatta, hogy az első epizódos betegek több mint egyharmada erőszakos viselkedést tanúsított a felvételt megelőző hónapban, beleértve a potenciálisan életveszélyes viselkedést és a bizarr szexuális viselkedést. Ezen betegek közül soknak az első felvétele előtt volt rendőrségi kapcsolata, de keveseket vádoltak meg a felvétel után. Taylor a skizofrénia lehetőségét vizsgálta a Brixton börtönben előzetes letartóztatásban lévő fogvatartottak egymást követő mintáján. A skizofréniában szenvedők körében az erőszakos bűncselekmények miatti elítélések prevalenciája körülbelül 12% és 13% között volt. A kontrollcsoport körülbelül 5% és 8%-át ítélték el erőszakos bűncselekmények miatt. A mentális betegségben szenvedők által elkövetett gyilkosságokkal kapcsolatos nemzeti bizalmas vizsgálat jelentése szerint a gyilkosságért elítéltek 5%-ánál mutatkoztak pszichózis tünetei. A pszichózisban szenvedő emberekkel kapcsolatos közhiedelemmel ellentétben az áldozat leggyakrabban családtag, nem pedig idegen (ez egy általánosabb megállapítás az erőszakos viselkedésre vonatkozóan egy közösségi mintán a Steadman és munkatársai tanulmányában).
A skizofrénia egyes specifikus tünetei az erőszakkal hozhatók összefüggésbe. Így Virkkunen, aki egy csoport súlyos erőszakos epizódban bűnösnek bizonyult finnországi skizofrén beteget és egy csoport gyújtogatót vizsgált, azt találta, hogy 1/3-uk közvetlenül hallucinációk vagy téveszmék következtében követett el bűncselekményt; a fennmaradó 2/3-uk a családi stressz okozta problémák miatt követett el bűncselekményt. A fenyegetés/a helyzet feletti kontroll elvesztésének tünetei közvetlenül összefüggenek az erőszakkal. Az olyan tünetek esetén, amelyek elpusztítják a személyes autonómia érzését és a helyzet befolyásolásának képességét, a betegek igazoltnak tekinthetik a velük kapcsolatos fenyegetések ellensúlyozására irányuló cselekedeteiket ("racionalitás az irracionalitáson belül").
Azok a téveszmés pszichotikus betegek, akik gondolataik hatására követnek el erőszakos cselekményeket, különböznek az erőszakmentes betegektől abban, hogy mennyire foglalkoznak az elképzeléseiket alátámasztó bizonyítékokkal, mennyire meggyőződtek arról, hogy ilyen bizonyítékokat találtak, valamint abban, hogy érzelmi változásaik, különösen a depresszió, a düh vagy a félelem összefüggésben állnak téveszmés gondolataikkal. Taylor és munkatársai Brixton-tanulmányaiban a passzivitási téveszmék, a vallási téveszmék és a befolyásolási téveszmék szignifikánsan nagyobb mértékben járultak hozzá az erőszakos cselekményekhez.
A skizofrénia aktív tüneteivel, beleértve a fenyegetettség/kontrollvesztés tüneteit is, járó kockázatot nagymértékben növeli a szerhasználat. Ez utóbbi tényező szerepét Steadman és munkatársai tanulmánya emeli ki: amikor ezt a tényezőt kontrollálták, a frissen elbocsátott pszichiátriai betegek körében az erőszak aránya nem volt magasabb, mint az átlagnépességben. A betegség részeként jelentkező hallucinációk leggyakrabban akkor társulnak erőszakhoz, ha parancshallucinációk, vagy ha a tévesen érzékelt ízeket és illatokat a kontrolltéveszmék „bizonyítékaként” értelmezik. Kevésbé ismert a rendellenes személyiségfejlődés szerepe a skizofréniában szenvedők által elkövetett bűncselekményekben (akár társbetegségről, akár a betegség következménye).
 [ 56 ], [ 57 ], [ 58 ], [ 59 ]
[ 56 ], [ 57 ], [ 58 ], [ 59 ]
A skizofrénia tüneteinek elméletei
A skizofrénia eredeti koncepcióját, mint korai kezdetű és folyamatosan progrediáló neurodegeneratív betegséget (dementia praecox), jelenleg elvetik. A modern hipotézisek a skizofréniát neurofejlődési betegségnek tekintik, amely az idegrendszer fejlődésének károsodásával jár, és csak az első években, de nem az egész életen át progrediál, ami jobban összhangban van a klinikai megfigyelésekkel. [ 60 ], [ 61 ] A skizofrénia diszontogenetikus elmélete lehetővé teszi számunkra, hogy megértsük a megállapított etiológiai tényezők szerepét. A skizofrénia kockázati tényezői, mint például a téli születés, a pozitív családi kórtörténet, a bonyolult terhesség és szülés, megzavarhatják az agy fejlődését, korán kialakítva a betegségre való hajlamot. Az örökletes hajlamú gyermekek, például a skizofréniában szenvedő anyáktól született gyermekek megfigyelései összefüggést tártak fel a motoros, kognitív és affektív zavarok jelenléte és a pszichózis későbbi kialakulása között. Vita folyik arról, hogy a pszichózis a betegség gyermekkorban és serdülőkorban történő progressziójának eredménye-e, vagy akkor fordul elő, amikor egy korai években kialakult, de stabil maradt hajlam serdülőkorban, fokozott pszichológiai stressz körülményei között manifesztálódik. Ezek az elméletek nem zárják ki egymást, mivel mindkettő enyhe tünetek korai megjelenésére, majd teljes pszichózis kialakulására utal. Meg kell jegyezni, hogy miután a betegség elérte a pszichotikus szintet, sem a neuroképalkotó módszerek, sem a neuropszichológiai kutatások, sem a klinikai megfigyelések, sem végül a patomorfológiai adatok nem utalnak a betegség további progressziójára.
A legtöbb skizofréniában szenvedő beteg egész életében negatív tüneteket mutat, és a növekvő társadalmi alkalmazkodási nehézségek a beteg és a társadalom közötti kapcsolat következményei lehetnek. [ 62 ] Ez nagyon alapvető szinten magyarázható például a foglalkoztatás problémájának figyelembevételével. Egy pszichotikus epizód után a beteg nehezen tud visszatérni korábbi életéhez és foglalkozásához. Még tünetek hiányában is a munkaadók, munkatársak, barátok és rokonok nem tartják őt cselekvőképes személynek. A skizofréniában szenvedő betegek körében a munkanélküliségi ráta eléri a 80%-ot, bár jelentős részük megtartja munkaképességét. Ennek a tényezőnek a jelentőségét jól igazolják a fejlődő országok szociocentrikus kultúráinak vizsgálatai, ahol a skizofréniában szenvedő betegek lényegesen kevésbé stresszes környezetben tudják megőrizni társadalmi és szakmai státuszukat. Ezekben az országokban a betegség lefolyása kedvezőbb. A skizofrénia etiológiájának és neurobiológiai alapjainak részletes tárgyalását Carpenter és Вuchanan, Waddington nyújtja.
Régóta megfigyelték, hogy a skizofréniában szenvedő betegek nagyon heterogének a betegség kezdetének jellegét, a vezető tüneteket, a lefolyást, a kezelés hatékonyságát és az eredményt tekintve. 1974-ben egy alternatív hipotézist javasoltak (Strauss et al., 1974), amely keresztmetszeti és hosszan tartó klinikai megfigyelések adatain alapult, és a pozitív pszichotikus tünetek, a negatív tünetek és az interperszonális kapcsolatok zavara közötti relatív függetlenséget mutat. A hipotézis lényege, hogy ezek a tünetcsoportok független pszichopatológiai alappal rendelkeznek, és nem egyetlen patofiziológiai folyamat megnyilvánulásait képviselik. [ 63 ] A megfigyelési időszak alatt magas korrelációt figyeltek meg az egyik csoporthoz kapcsolódó pszichopatológiai tünetek súlyossága között, és fordítva, a különböző csoportokhoz kapcsolódó tünetek súlyossága között nem figyeltek meg korrelációt. Ezeket az adatokat számos tanulmány megerősítette, de egy kiegészítéssel. Kiderült, hogy a hallucinációk és a téveszmék szorosan összefüggenek egymással, de nem korrelálnak más pozitív tünetekkel (például a gondolkodás és a viselkedés zavarával). Jelenleg általánosan elfogadott, hogy a skizofrénia főbb tünetei közé tartozik a valóságérzékelés torzulása, a gondolkodás és a viselkedés dezorganizációja, a negatív tünetek és a kognitív károsodás. A skizofrénia negatív tünetei közé tartozik az érzelmi reakciók és azok külső megnyilvánulásainak gyengülése, a beszéd szegénysége és a csökkent társas motiváció. Korábban Kraepelin ezeket a megnyilvánulásokat az "akaratforrás kiszáradásaként" írta le. A tünetcsoportok közötti különbségek rendkívül fontosak a farmakoterápia felírásakor. Egyéb, terápiás szempontból fontos klinikai tünetek közé tartozik a depresszió, a szorongás, az agresszió és az ellenségeskedés, valamint az öngyilkos viselkedés.
A gyógyszerek skizofréniára gyakorolt hatását évekig főként a pszichotikus tünetekre vagy a kapcsolódó paraméterekre, például a kórházi tartózkodás vagy a remisszió időtartamára gyakorolt hatásuk alapján értékelték. A különböző tünetcsoportok relatív függetlenségének felismerésével a terápia mindegyik csoportra gyakorolt hatásának átfogó értékelése standarddá vált. Kiderült, hogy a standard antipszichotikus terápia gyakorlatilag nincs hatással a kognitív károsodásra és a skizofrénia negatív tüneteire. [ 64 ] Eközben ez a két tünetcsoport döntő hatással lehet a beteg állapotának súlyosságára és életminőségére. A hagyományos farmakoterápia korlátainak ismerete lendületet adott a skizofrénia ezen megnyilvánulásainak kezelésére szolgáló új szerek fejlesztésének.
A skizofrénia egy krónikus betegség, amely több exacerbáció során progrediálhat, bár az exacerbációk időtartama és jellemzői eltérőek lehetnek. A skizofréniában szenvedő betegeknél a kezelés megkezdése előtt 12-24 hónappal jellemzően pszichotikus tünetek jelentkeznek. A premorbid időszak magában foglalhatja a normális vagy károsodott szociális kompetenciát, enyhe kognitív dezorganizációt vagy percepciós torzulásokat, az öröm megtapasztalásának csökkent képességét (anhedóniát) és egyéb generalizált megküzdési nehézségeket. A skizofrénia ilyen tünetei lehetnek finomak és csak utólag ismerhetők fel, vagy hangsúlyosabbak lehetnek a szociális, tanulmányi és foglalkozási funkciók károsodásával. A prodromális időszakban szubklinikai tünetek jelentkezhetnek, beleértve a visszahúzódást vagy elszigeteltséget, az ingerlékenységet, a gyanakvást, a szokatlan gondolatokat, az percepciós torzulásokat és a dezorganizációt. A betegség kezdete (téveszmék és hallucinációk) lehet hirtelen (napok vagy hetek alatt) vagy lassú és fokozatos (évek alatt). A skizofrénia lefolyása lehet epizodikus (nyilvánvaló exacerbációkkal és remissziókkal) vagy folyamatos; hajlamos a funkcionális deficit romlására. A betegség késői fázisában a betegség mintázatai stabilizálódhatnak, a rokkantság mértéke stabilizálódhat, sőt csökkenhet is.
Általánosságban elmondható, hogy a skizofrénia tünetei pozitív, negatív, kognitív és dezorganizációs tünetekre oszthatók. A pozitív tüneteket a normális funkciók túlzott mértékű vagy torzulása jellemzi; a negatív tüneteket a normális funkciók csökkenése vagy elvesztése. A dezorganizációs tünetek közé tartoznak a gondolkodási zavarok és a nem megfelelő viselkedés. A kognitív tünetek az információfeldolgozás zavarai és a problémamegoldás nehézségei. A klinikai kép magában foglalhatja ezen kategóriák egyikének vagy mindegyikének tüneteit.
A skizofrénia pozitív tünetei téveszmékre és hallucinációkra, vagy gondolkodási zavarokra és nem megfelelő viselkedésre oszthatók. A téveszmék téves hiedelmek. Az üldözés téveszméiben a beteg úgy hiszi, hogy zaklatják, követik vagy becsapják. A referenciálás téveszméiben a beteg úgy hiszi, hogy könyvekből, újságokból, dalszövegekből vagy más külső jelekből származó részletek relevánsak számára. A gondolatbeillesztés vagy -visszavonás téveszméiben a beteg úgy hiszi, hogy mások olvasni tudnak a gondolataiban, hogy gondolatait mások közvetítik, vagy hogy gondolatokat és impulzusokat külső erők ültetnek belé. A hallucinációk lehetnek hallási, vizuális, szaglási, ízlelési vagy tapintási jellegűek, de a hallási hallucinációk messze a leggyakoribbak. A beteg hallhat hangokat, amelyek kommentálják a viselkedését, beszélgetnek egymással, vagy kritikus és sértő megjegyzéseket tesznek. A téveszmék és hallucinációk rendkívül lehangolóak lehetnek a beteg számára. [ 65 ]
A gondolkodási zavarok közé tartozik a rendezetlen gondolkodás, összefüggéstelen, céltalan beszéddel, folyamatos témaváltásokkal. A beszédzavarok az enyhe rendezetlenségtől a következetlenségig és értelmetlenségig terjedhetnek. A nem megfelelő viselkedés magában foglalhatja a gyermeki butaságot, az izgatottságot, valamint a nem megfelelő megjelenést és modort. A katatónia a viselkedési zavarok szélsőséges formája, amely magában foglalhatja a merev testtartás fenntartását és a mozgással szembeni tartós ellenállást vagy a céltalan spontán motoros aktivitást.
A betegség negatív (deficit) megnyilvánulásai a következő formában nyilvánulnak meg: ellaposodott affektus, beszédszegénység, anhedónia és antiszocialitás. Ellaposodott affektus esetén a beteg arca hipomimetikusnak tűnik, gyenge a szemkontaktus és nem elegendő az expresszivitás. A beszédszegénység a beszédprodukció csökkenésében, a kérdésekre adott egyszótagú válaszokban, a belső üresség benyomását keltve nyilvánul meg. Az anhedónia tükrözheti a tevékenység iránti elégtelen érdeklődést és a céltalan tevékenység növekedését. Az antiszocialitás az emberekkel való kapcsolatok iránti elégtelen érdeklődésben nyilvánul meg. A negatív tünetek gyakran gyenge motivációhoz és a viselkedés céltudatosságának csökkenéséhez vezetnek.
A kognitív deficitek közé tartoznak a figyelem, a nyelvi feldolgozás, a munkamemória, az absztrakt gondolkodás, a problémamegoldás és a társas interakciók megértésének problémái. A beteg gondolkodása merevvé válhat, és csökken a problémamegoldó képesség, mások nézőpontjának megértése és a tapasztalatokból való tanulás. A skizofrénia tünetei jellemzően rontják a funkcionális képességet, és jelentősen befolyásolják a munkát, a társas kapcsolatokat és az önellátást. Gyakori a munkanélküliség, az elszigeteltség, a megszakadt kapcsolatok és az életminőség romlása. A kognitív károsodás súlyossága nagymértékben meghatározza az általános rokkantság mértékét.
Öngyilkosságok
A kutatások azt mutatják, hogy a skizofréniában szenvedő betegek legalább 5–13%-a öngyilkosság következtében hal meg. [ 66 ] Az öngyilkosság a korai halálozás vezető oka a skizofréniában szenvedők körében, ami részben megmagyarázhatja, hogy a várható élettartam miért csökken átlagosan 10 évvel a skizofréniában szenvedők körében. A paranoid skizofréniában szenvedő, késői kezdetű és megfelelő betegség előtti funkcionális betegek, akiknél a legjobb a felépülési prognózis, szintén nagyobb valószínűséggel követnek el öngyilkosságot. Mivel ezek a betegek megtartják a gyász és a szorongás érzékelésének képességét, nagyobb valószínűséggel cselekszenek kétségbeesésben, betegségük következményeinek reális megértése alapján.
Erőszak
A skizofrénia viszonylag kis kockázati tényező az erőszakos viselkedés szempontjából. Az erőszakkal való fenyegetőzés és a kisebb agresszív kitörések sokkal gyakoribbak, mint a valóban veszélyes viselkedés. Azok a betegek, akiknél nagyobb a valószínűsége az erőszakos cselekmények elkövetésének, közé tartoznak a drog- és alkoholfüggők, az üldözési téveszmék vagy a parancs hallucinációk, valamint azok, akik nem részesülnek felírt kezelésben. Nagyon ritkán a súlyosan depressziós, paranoid betegek, akik elszigeteltnek érzik magukat, megtámadják vagy megölik azokat, akiket problémáik egyetlen forrásának tartanak (pl. egy tekintélyszemély, egy híresség, egy házastárs). A legtöbb skizofréniában szenvedő beteg soha nem lesz erőszakos. Minden egyes skizofréniában szenvedő emberre, aki gyilkosságot követ el, 100 öngyilkosságot követ el. [ 67 ] A skizofréniában szenvedő betegek erőszakkal való fenyegetéssel, vagy élelem, menedék és szükséges ellátás megszerzése érdekében jelentkezhetnek a sürgősségi osztályokon.
Szakaszai
A betegség progressziójának típusai:
- Folyamatosan progresszív, azaz krónikus skizofrénia;
- Paroxizmális skizofrénia, amelynek viszont altípusai vannak
- Szőrszerű (rohamos - progresszív);
- Ismétlődő (periodikus).
A skizofrénia stádiumai:
- Kezdeti. Általában astheniával, apátiával kezdődik, és mély depresszióval, pszichózissal, delíriummal, hipomániával nyilvánul meg.
- Megnyilvánulás. A tünetek fokozódnak, a klinikai kép lefagy és rögzül.
- Az utolsó, utolsó szakasz. A tünetek általában hiányosak, a klinikai kép lefagy.
A betegség kialakulásának sebessége (progresszív jellege):
- Malignus skizofrénia (gyorsan progresszív);
- Paranoid skizofrénia (mérsékelten progresszív);
- Lassú mozgású forma (alacsony progressziójú).
Forms
A skizofrénia öt formáját írták le: paranoid, dezorganizált, katatóniás, reziduális és differenciálatlan. A paranoid skizofréniát téveszmék és hallási hallucinációk jellemzik ép kognitív funkciók és érzelmek mellett. A dezorganizált skizofréniát a beszéd és a viselkedés dezorganizációja, valamint az ellaposodott vagy nem megfelelő érzelmek jellemzik. Kataton skizofrénia esetén a fizikai tünetek dominálnak, beleértve a mozdulatlanságot vagy a túlzott motoros aktivitást, valamint a bizarr testtartások felvételét. Differenciálatlan skizofrénia esetén a tünetek vegyesek. Reziduális skizofrénia esetén egyértelmű anamnesztikus bizonyíték van a skizofréniára, kifejezettebb tünetekkel, majd egy hosszú, mérsékelten súlyos negatív tünetekkel járó időszak következik.
Egyes szakértők ezzel szemben a skizofréniát deficit és non-deficit altípusokra osztják a negatív tünetek, például az ellaposodott érzelmek, az elégtelen motiváció és a csökkent célirányosság jelenléte és súlyossága alapján. A deficit altípusú betegeknél a negatív tünetek dominálnak, anélkül, hogy más tényezőket (pl. depresszió, szorongás, elégtelen környezeti stimuláció, gyógyszerek mellékhatásai) figyelembe vennének. A non-deficit altípusú betegeknél téveszmék, hallucinációk és gondolkodási zavarok jelentkezhetnek, de gyakorlatilag nincsenek negatív tüneteik.
Diagnostics skizofréniák
Nincsenek specifikus tesztek a skizofrénia diagnosztizálására. A diagnózis a beteg kórtörténetének, tüneteinek és jeleinek átfogó értékelésén alapul. [ 76 ] Gyakran hasznosak a további forrásokból, például családból, barátokból, tanárokból és munkatársakból származó információk. A Mentális Betegségek Diagnosztikai és Statisztikai Kézikönyve, negyedik kiadás (DSM-IV) szerint a diagnózishoz két vagy több jellegzetes tünet (téveszmék, hallucinációk, rendezetlen beszéd, rendezetlen viselkedés, negatív tünetek) szükséges, amelyek egy hónapon belül az idő jelentős részében jelen vannak, a betegség prodromális tüneteinek vagy a szociális, foglalkozási és önellátási károsodással járó mikrotüneteknek 6 hónapon keresztül nyilvánvalónak kell lenniük, beleértve 1 hónapnyi nyilvánvaló tünetet.
A beteg kórtörténetének áttekintésével és vizsgálataival, beleértve a laboratóriumi vizsgálatokat és a neuroképalkotó vizsgálatokat, ki kell zárni az egyéb betegségek vagy szerhasználat okozta pszichózist. Bár egyes skizofréniás betegeknél strukturális agyi rendellenességeket találnak, ezek nem elég specifikusak ahhoz, hogy diagnosztikusak legyenek.
Egyéb, hasonló tünetekkel járó mentális zavarok közé tartoznak a skizofréniához kapcsolódó rendellenességek: az átmeneti pszichotikus zavar, a skizofreniform zavar, a skizoaffektív zavar és a téveszmés zavar. Ezenkívül a hangulatzavarok egyes embereknél pszichózist okozhatnak. Egyes személyiségzavarok (különösen a skizoid) a skizofréniához hasonló tünetekkel jelentkeznek, bár általában enyhébbek és nem pszichotikusak.
Amikor pszichózis alakul ki, az első lépés az okának megállapítása. Ha az ok ismert, akkor a kezelés és a megelőzés célzottabb lehet. Azt a tényt, hogy a pontos diagnózis a hatékony terápia kulcsa, a téveszmés tünetek példáján keresztül láthatjuk, amelyek nemcsak a skizofrénia, hanem a temporális epilepszia, az amfetaminfüggőség és az affektív zavar mániás fázisának megnyilvánulásai is lehetnek. Ezen esetek mindegyike speciális kezelést igényel.
Megkülönböztető diagnózis
A skizofrénia differenciáldiagnózisának algoritmusa az Amerikai Pszichiátriai Társaság Mentális Zavarok Diagnosztikai és Statisztikai Kézikönyvének 4. revíziójában (DSM-IV) található. Eszerint a pszichózisban szenvedő betegnél először ki kell zárni a szomatikus betegségeket és a szerhasználatot. Ezután meg kell állapítani, hogy a tüneteket affektív zavar okozza-e. Ha nem, akkor a klinikai képtől függően skizofrénia vagy skizotípusos zavar diagnózisát állítják fel. Bár a különböző eredetű pszichotikus zavarok kezelésének megvannak a maga sajátosságai, minden esetben általában neuroleptikumokat alkalmaznak.
 [ 81 ], [ 82 ], [ 83 ], [ 84 ], [ 85 ], [ 86 ], [ 87 ], [ 88 ], [ 89 ], [ 90 ]
[ 81 ], [ 82 ], [ 83 ], [ 84 ], [ 85 ], [ 86 ], [ 87 ], [ 88 ], [ 89 ], [ 90 ]
Ki kapcsolódni?
Kezelés skizofréniák
A skizofrénia mindenképpen olyan állapot, amely pszichiátriai kezelést igényel. És itt egyáltalán nem szükséges, hogy közvetlen összefüggés legyen a pszichotikus élmények és az elkövetett bűncselekmény között. Elég, ha a vizsgált személy beteg. Általánosságban elmondható, ahogy a gyakorlat is megerősíti, ha a bűncselekmény nem jár pozitív pszichotikus tünetekkel, akkor a betegség következtében a beteg személyiségének csökkenésével jár. Ugyanakkor természetesen találkozhatunk olyan emberekkel is, akiknek a bűncselekménye az életük bűnözői mintájának része, és akik - történetesen - skizofréniában betegedtek meg, de általában azoknak az embereknek, akiknek jelenleg pszichiátriai kezelésre van szükségük, fel kell ajánlani ezt a kezelést. Ez nem mindig történik meg, különösen kielégítő fekvőbeteg-ellátás hiányában. Ha egyrészt a vizsgált személy teljes remisszióban követ el bűncselekményt, és ez a bűnözői "karrierjének" része, akkor felelős a tetteiért. A skizofrénia olyan súlyos lehet, hogy a vizsgált személyt a tárgyaláson való részvételre alkalmatlannak nyilváníthatják. Ez a betegség a csökkentett felelősség alapja gyilkossági esetekben, és a MacNaughten-szabályok alkalmazásának alapja lehet.
A pszichotikus tünetek megjelenésétől a kezelés megkezdéséig eltelt idő korrelál a kezdeti terápiás válasz gyorsaságával, a terápiás válasz minőségével és a negatív tünetek súlyosságával. A korai kezelés általában gyorsabb és teljesebb választ eredményez. Ha az első epizód során nem kezelik, a betegek 70–80%-ánál 12 hónapon belül újabb epizód alakul ki. Az antipszichotikumok hosszú távú alkalmazása 1 év alatt körülbelül 30%-kal csökkentheti a relapszusok arányát.
A kezelés fő céljai a pszichotikus tünetek súlyosságának csökkentése, a tünetek súlyosbodásának és a kapcsolódó funkciókárosodások megelőzése, valamint a beteg lehető legmagasabb szintű működésének elősegítése. Az antipszichotikumok, a közösségi alapú rehabilitáció és a pszichoterápia a kezelés fő összetevői. Tekintettel arra, hogy a skizofrénia egy hosszú távú és visszatérő betegség, a betegek önsegítő készségeinek megtanítása a terápia fontos célja.
A specifikus neurotranszmitter receptorokhoz való affinitásuk és aktivitásuk alapján a gyógyszereket tipikus antipszichotikumokra (neuroleptikumokra) és második generációs antipszichotikumokra (SGA-kra) osztják. Az SGA-knak lehetnek bizonyos előnyeik, beleértve a valamivel nagyobb hatékonyságot (bár egyes SGA-k esetében ezek az előnyök vitatottak), valamint a hiperkinetikus rendellenességek és egyéb mellékhatások kisebb valószínűségét.
A skizofrénia kezelése hagyományos antipszichotikumokkal
Ezen gyógyszerek hatásmechanizmusa elsősorban a dopamin D2 receptorok blokkolásához kapcsolódik ( dopamin-2 blokkolók). A hagyományos antipszichotikumok nagy, közepes és alacsony hatékonyságúakra oszthatók. A nagy hatékonyságú antipszichotikumok nagyobb affinitással rendelkeznek a dopamin receptorok iránt, és alacsonyabb affinitással az adrenerg és muszkarin receptorok iránt. Az alacsony hatékonyságú antipszichotikumok, amelyeket ritkán alkalmaznak, alacsonyabb affinitással rendelkeznek a dopamin receptorok iránt, és viszonylag nagyobb affinitással az adrenerg, muszkarin és hisztamin receptorok iránt. A különböző gyógyszerek tabletta, folyadék, rövid hatású és hosszú hatású intramuszkuláris injekció formájában kaphatók. A gyógyszer kiválasztása elsősorban a mellékhatásprofilon, a kívánt alkalmazási módon és a beteg korábbi gyógyszerreakcióján alapul.[ 91 ]
Hagyományos antipszichotikumok
Osztály |
Előkészítés (határok) |
Napi adag |
Átlagos adag |
Hozzászólások |
Alifás fenotiazinok |
Klórpromazin |
30-800 |
400 mg szájon át lefekvéskor |
Alacsony hatékonyságú gyógyszerek prototípusa. Rektális kúpokban is kapható. |
Piperidin |
Tioridazin |
150-800 |
400 mg szájon át lefekvéskor |
Az egyetlen abszolút maximális dózisú gyógyszer (800 mg/nap) – nagy dózisban pigment retinopátiát okoz és kifejezett antikolinerg hatású. A használati utasítás további figyelmeztetéseket tartalmaz a QTk-intervallum megnyúlása miatt. |
Dibenzoxazepinek |
Loxapin |
20-250 |
60 mg szájon át lefekvéskor |
Affinitása van a dopamin D- és szerotonin 5HT-receptorokhoz |
Dihidroindolonok |
Molindon |
15-225 |
60 mg szájon át lefekvéskor |
Súlyvesztést okozhat |
Tioxantének |
Tiotixén |
8-60 |
10 mg szájon át lefekvéskor |
Az akathisia magas előfordulása |
Butirofenonok |
Haloperidol |
1-15 |
4 mg szájon át lefekvéskor |
Nagy hatékonyságú gyógyszerek prototípusa; haloperidol-dekanoát (i/m depot) elérhető. Az akathisia gyakori. |
Difenil-butilpiridinek |
Pimozid |
1-10 |
3 mg szájon át lefekvéskor |
Csak Tourette-szindróma esetén engedélyezett |
Piperazin |
Trifluoperazin Flufenazin Perfenazin 2'3 |
2-40 0,5-40 12-64 |
10 mg szájon át lefekvéskor 7,5 mg szájon át lefekvéskor 16 mg szájon át lefekvéskor |
Létezik még a flufenazin-dekanoát és a flufenazin-enantát is, amelyek depó formák (nincsenek dózisegyenértékek). |
QTk - 07" intervallum, pulzusszámra korrigálva.
1 A tipikus antipszichotikumok elkezdésére vonatkozó jelenlegi ajánlások szerint a legalacsonyabb dózissal kell kezdeni, és a kívánt dózis eléréséig titrálni; lefekvéskor ajánlott. Nincs bizonyíték arra, hogy a gyors dózisemelés hatékonyabb lenne. Akut kezelésre intramuszkuláris készítmények állnak rendelkezésre.
A hagyományos antipszichotikumoknak vannak súlyos mellékhatásaik, többek között szedáció, zavartság, disztónia vagy izommerevség, remegés, emelkedett prolaktinszint és súlygyarapodás (a mellékhatások kezelésére). Az akathisia (motoros nyugtalanság) különösen problémás, és rossz együttműködéshez vezethet. Ezek a gyógyszerek tardív diszkinéziát is okozhatnak, egy akaratlan mozgászavart, amelyet leggyakrabban az ajkak és a nyelv ráncosodása és/vagy a karokban vagy lábakban jelentkező "csavarodás" érzése jellemez. A tardív diszkinézia előfordulása a hagyományos antipszichotikumokat szedő betegek körében a gyógyszerszedés évenkénti 5%-a. Az esetek körülbelül 2%-ában a tardív diszkinézia súlyosan eltorzító hatású. Egyes betegeknél a tardív diszkinézia a gyógyszer abbahagyása után is határozatlan ideig fennáll.
Két hagyományos és egy antipszichotikum kapható hosszú hatástartamú depó készítményként. Ezeket a készítményeket a gyógyszer-inkompatibilitások elkerülésére használják. Segítséget nyújthatnak azoknak a betegeknek is, akik a szervezetlenség, a közöny vagy a betegséggel szembeni ellenszenv miatt nem tudják naponta szájon át szedni gyógyszereiket.
Depot antipszichotikumok
1. előkészítés |
Adagolás |
Csúcsidő 2 |
Flufenazin-dekanoát |
12,5-50 mg 2-4 hetente |
1 nap |
Flufenazin-enantát |
12,5-50 mg 1-2 hetente |
2 nap |
Haloperidol-dekanoát |
25-150 mg 28 naponta (esetleg 3-5 hetente) |
7 nap |
Risperidon mikrogömbök S |
25-50 mg kéthetente |
35 nap |
1 Intramuszkulárisan adva Z-track technikával.
2. A csúcsérték elérésének ideje egyetlen adag után.
Mivel az első injekció beadása és a megfelelő vérszint elérése között 3 hét telik el, a betegnek az első injekció beadását követően 3 hétig folytatnia kell az orális antipszichotikus terápiát. A orális riszperidonnal történő terápia megkezdése előtt ajánlott felmérni a tolerálhatóságot.
A klozapin az egyetlen SGA, amelyről kimutatták, hogy hatékony a hagyományos antipszichotikumokkal szemben rezisztens betegek körülbelül 50%-ánál. A klozapin csökkenti a negatív tüneteket, gyakorlatilag nem okoz motoros mellékhatásokat, minimális a tardív diszkinézia kialakulásának kockázata, de egyéb nemkívánatos hatásokat, például szedációt, hipotenziót, tachycardiát, súlygyarapodást, 2-es típusú cukorbetegséget és fokozott nyáltermelést okoz. A klozapin görcsrohamokat is okozhat, ez a hatás dózisfüggő. A legsúlyosabb mellékhatás az agranulocitózis, amely a betegek körülbelül 1%-ánál alakulhat ki. Ezért a fehérvérsejtszám gyakori ellenőrzése szükséges, és a klozapint általában tartalék gyógyszerként alkalmazzák azoknál a betegeknél, akik nem reagálnak megfelelően más gyógyszerekre. [ 92 ], [ 93 ]
Az újabb SGA-k a klozapin számos előnyével rendelkeznek az agranulocitózis kockázata nélkül, és általában előnyben részesítik őket a hagyományos antipszichotikumokkal szemben az akut epizódok kezelésében és az exacerbációk megelőzésében. Az újabb SGA-k hatékonyságukban nagyon hasonlóak, de eltérő mellékhatásaik vannak, ezért a gyógyszerválasztás az egyéni érzékenységen és egyéb gyógyszerjellemzőkön alapul. Például az olanzapint, amely viszonylag magas kockázattal jár a hosszú távú fenntartó terápiában részesülő betegeknél, legalább 6 havonta ellenőrizni kell. Olyan értékelő eszközök is alkalmazhatók, mint az Abnormális Akaratlan Mozgások Skála. A neuroleptikus malignus szindróma egy ritka, de potenciálisan halálos mellékhatás, amelyet izommerevség, láz, autonóm instabilitás és emelkedett kreatinin-foszfokináz jellemez.
A skizofréniában szenvedő betegek körülbelül 30%-a nem reagál a hagyományos antipszichotikumokra. Ezekben az esetekben a második generációs antipszichotikum, a klozapin hatékony lehet.
A skizofrénia kezelése második generációs antipszichotikumokkal
A második generációs antipszichotikumok a dopamin- és szerotoninreceptorok blokkolásával hatnak (szerotonin-dopamin receptor antagonisták). Az SGA-k általában csökkentik a pozitív tüneteket; a negatív tüneteket nagyobb mértékben csökkenthetik, mint a hagyományos antipszichotikumok (bár ezek a különbségek vitatottak); kevesebb kognitív károsodást okozhatnak; kisebb valószínűséggel okoznak extrapiramidális (motoros) mellékhatásokat; alacsonyabb a tardív diszkinézia kialakulásának kockázata; egyes SGA-k nem okozzák, vagy csak kis mértékben növelik a prolaktinszintet.
Patológiai akaratlan mozgás skála
- Figyelje meg a beteg járását a rendelőbe vezető úton.
- Kérje meg a beteget, hogy vegye ki a rágógumit vagy a fogsort, ha azok problémát okoznak.
- Határozza meg, hogy a beteg tudatában van-e bizonyos mozgásoknak.
- A beteget ültesse le egy kemény, karfa nélküli székre, kezeit az ölébe tegye, lábait kissé terpeszben tartva, talpait laposan a padlón tartva. A vizsgálat során és közben figyelje meg a beteg teljes testét a mozgás felmérése érdekében.
- Utasítsa a beteget, hogy üljön le úgy, hogy a karjai alátámasztás nélkül lógjanak a térde fölött.
- Kérje meg a beteget, hogy nyissa ki kétszer a száját. Figyelje a nyelv mozgását.
- Kérje meg a beteget, hogy kétszer nyújtsa ki a nyelvét.
- Kérje meg a pácienst, hogy hüvelykujjával 15 másodpercig kopogtassa meg a kéz többi ujját mindkét kezén. Figyelje meg az arcát és a lábait.
- Kérje meg a beteget, hogy álljon előre kinyújtott karokkal.
Értékeljen minden elemet 0-tól 4-ig terjedő skálán a súlyosság növekedésének mértéke szerint. 0 - nincs; 1 - minimális, a norma szélső határa lehet; 2 - enyhe; 3 - közepes; 4 - súlyos. Ha a mozgások csak aktiválás után figyelhetők meg, akkor azokat 1 ponttal kevesebbel kell értékelni, mint a spontán módon megjelenőket.
Arc- és szájmozgások |
Arckifejezések Ajkak és száj körüli terület Cápa Nyelv |
Végtagmozgások |
Kezek Lábak |
Törzsmozgások |
Nyak, vállak, csípő |
Általános következtetés |
Kóros mozgások súlyossága Kóros mozgások miatti elégtelenség A beteg tudatában van a rendellenes mozgásoknak (0 - nem tudatában van; 4 - súlyos distressz) |
Forrás: ECDEU Pszichofarmakológiai Értékelési Kézikönyv, W. Guy. Copyright 1976, az Egyesült Államok Egészségügyi, Oktatási és Jóléti Minisztériuma.
Az ACE-gátlók főbb mellékhatásai a súlygyarapodás, a hiperlipidémia és a 2-es típusú cukorbetegség fokozott kockázata. Ezért az ACE-gátlókkal történő kezelés megkezdése előtt minden betegnél szűrni kell a kockázati tényezőket, beleértve a cukorbetegség személyes/családi kórtörténetét, a testsúlyt, a derékkörfogatot, a vérnyomást, az éhomi vércukorszintet és a lipidprofilt. A betegeket és családjaikat tájékoztatni kell a cukorbetegség jeleiről és tüneteiről (polyviuria, polydipsia, fogyás), beleértve a diabéteszes ketoacidózist is (hányinger, hányás, kiszáradás, szapora légzés, homályos látás). Ezenkívül minden ACE-gátlókkal kezelt beteget tanácsolni kell a táplálkozással és a fizikai aktivitással kapcsolatban. Minden antipszichotikummal kezelt betegnél rendszeresen ellenőrizni kell a testsúlyt, a testtömegindexet (BMI) és az éhomi vércukorszintet, és speciális kivizsgálásra kell utalni, ha hiperlipidémia vagy 2-es típusú cukorbetegség alakul ki. A neuroleptikus malignus szindróma gyakorlatilag minden antipszichotikus gyógyszerrel, beleértve az újonnan forgalomba hozott neuroleptikumokat is, összefüggésbe hozható.[ 94 ]
Második generációs antipszichotikumok 1
LEÁNY |
Készítmény |
Dóziskorlátok |
Átlagos felnőtt adag |
Hozzászólások |
Dibenzodiazepinek |
Klozapin |
150-450 mg szájon át, naponta kétszer |
400 mg szájon át lefekvéskor |
Az első ASA, amely hatékonyságot mutatott kezelésrezisztens betegeknél. Az agranulocitózis kockázata miatt gyakori fehérvérsejtszám-ellenőrzést igényel; növeli a rohamok és a súlygyarapodás kockázatát. |
Benzoxazolok |
Riszperidon |
4-10 mg szájon át lefekvés előtt |
4 mg szájon át lefekvéskor |
6 mg-nál nagyobb dózisokban extrapiramidális tüneteket okozhat; dózisfüggő prolaktinszint-emelkedés; az egyetlen hosszú hatású, injekciós formában kapható ASAID |
Tienobenzodiazepinek |
Olanzapin |
10-20 mg szájon át, mielőtt |
15 mg szájon át lefekvéskor |
Az aluszékonyság, a súlygyarapodás és a szédülés a leggyakoribb mellékhatások. |
Dibenzotiazepinek |
Kvetiapin |
150-375 mg szájon át, naponta kétszer |
200 mg szájon át, naponta kétszer |
Az alacsony hatékonyság széles adagolási kört tesz lehetővé; nincs antikolinerg hatás. Az α-receptor blokád miatt dózis titrálás szükséges; napi kétszeri adagolás szükséges. |
Benzizotiazolilpiperazinok |
Ziprasidon |
40-80 mg szájon át, naponta kétszer |
80 mg szájon át, naponta kétszer |
Gátolja a szerotonin és a noradrenalin újrafelvételét, antidepresszáns tulajdonságokkal rendelkezhet. Az új gyógyszerek közül a legrövidebb a felezési ideje; napi kétszeri, étkezés közbeni adagolást igényel. Akut állapotok esetén intramuszkuláris forma áll rendelkezésre. Alacsony hajlam a testsúlynövekedésre. |
Dihidrokarosztiril |
Aripiprazol |
10-30 mg szájon át, mielőtt |
15 mg szájon át lefekvéskor |
Részleges dopamin-2 receptor agonista, alacsony hajlam a súlygyarapodásra |
Az APVP-k második generációs antipszichotikumok.
1 Az antipszichotikumok ezen osztálya esetén ajánlott a testsúlygyarapodás és a 2-es típusú cukorbetegség kialakulásának monitorozása.
Minden második generációs antipszichotikum összefüggésbe hozható a demenciában szenvedő idős betegek megnövekedett halálozásával.
A skizofrénia atipikus neuroleptikumokkal történő kezelése szinte egyidejűleg kezdődött a tipikus neuroleptikumok skizofréniás betegeknek történő felírásának megkezdésével.
Rehabilitációs és szociális támogató szolgáltatások
A pszichoszociális készségeket fejlesztő és a szakmai rehabilitációs programok sok betegnek segítenek a munkavégzésben, a vásárlásban és az önellátásban, a háztartás vezetésében, a másokkal való kijövőben és a mentálhigiénés szakemberekkel való együttműködésben. A foglalkoztatás fenntartása különösen értékes lehet, ha a beteg versenyképes munkakörnyezetbe kerül, és munkahelyi mentorral segíti a munkához való alkalmazkodást. Idővel a munkahelyi mentor csak tartalékként működik a döntéshozatalban vagy a munkáltatókkal való kommunikációban.
A közösségi alapú támogató szolgáltatások lehetővé teszik számos skizofréniával élő ember számára, hogy a közösségben éljen. Bár a legtöbb beteg képes önállóan élni, néhányuknak felügyelt lakhatásra van szüksége, ahol személyzet van jelen a gyógyszeres kezelés betartásának biztosítása érdekében. A programok fokozatos felügyeletet biztosítanak különféle helyszíneken, a 24 órás támogatástól az időszakos otthoni látogatásokig. Ezek a programok segítenek biztosítani a betegek autonómiáját, miközben a megfelelő orvosi ellátás csökkenti a visszaesések valószínűségét és a kórházi kezelés szükségességét. A közösségi alapú kezelési programok a beteg otthonában vagy más környezetben működnek, és magas a személyzet-beteg arány; a kezelőcsoportok közvetlenül végzik a szükséges kezelés nagy részét vagy egészét.
Súlyos exacerbációk esetén kórházi kezelésre vagy krízisintervencióra lehet szükség, valamint önkéntelen kórházi kezelésre, ha a beteg veszélyt jelent önmagára vagy másokra. A jobb rehabilitáció és szociális szolgáltatások ellenére is kis számú beteg, különösen a súlyos kognitív deficitben szenvedők és a kezelésre rezisztensek, hosszú távú kórházi tartózkodásra vagy más támogató ellátásra szorulnak.
Pszichoterápia
A skizofrénia pszichoterápiájának jelenlegi modelljei, amelyeket nagyrészt a korábbi, sikertelen erőfeszítések mérsékeltek, szerényebbek és pragmatikusabbak céljaikban, és egy átfogó kezelés részének tekintik őket, amelynek középpontjában a farmakológiai beavatkozások állnak. [ 95 ] A pszichoterápia célja a beteg, a család és az orvos közötti integrált kapcsolat kialakítása, hogy a beteg megtanulja megérteni és kezelni betegségét, az előírt gyógyszereket szedni, és hatékonyabban megbirkózni a stresszel. Bár egy gyakori megközelítés az egyéni pszichoterápia és a gyógyszeres kezelés kombinálása, erre kevés gyakorlati irányelv létezik. A leghatékonyabb pszichoterápia az, amely a beteg alapvető szociális szükségleteinek kezelésével kezdődik, támogatást és oktatást nyújt a betegség természetével kapcsolatban, elősegíti az adaptív működést, és az empátián és a skizofrénia megfelelő dinamikus megértésén alapul. Sok betegnek empatikus pszichológiai támogatásra van szüksége ahhoz, hogy alkalmazkodjon ahhoz a tényhez, hogy a betegség gyakran élethosszig tartó rendellenesség, amely jelentősen korlátozhatja a funkciókat.
A családjukkal élő betegek esetében a pszichoedukációs családi intervenciók csökkenthetik a visszaesési arányt. A támogató és érdekvédelmi csoportok, mint például a Mentálisan Betegek Országos Szövetsége, gyakran hasznosak a családok számára.
További információ a kezelésről
Előrejelzés
A betegség kezdetét követő első 5 évben a funkciók károsodhatnak, a szociális és szakmai készségek hanyatlanak lehetnek, és az önellátás elhanyagolása fokozatosan fokozódhat. A negatív tünetek súlyosbodhatnak, a kognitív funkciók pedig hanyatlanak lehetnek. Ezt követően a károsodások elérik a platót. Vannak bizonyítékok arra, hogy a betegség súlyossága az életkorral csökkenhet, különösen nőknél. Hiperkinetikus zavarok alakulhatnak ki súlyos negatív tünetekkel és kognitív diszfunkcióval küzdő betegeknél, még akkor is, ha nem alkalmaznak antipszichotikumokat.
A prognózis a skizofrénia formájától függően változik. A paranoid skizofréniában szenvedő betegek kevésbé rokkantak, és jobban reagálnak a kezelésre. A deficit altípusban szenvedő betegek általában jobban rokkantak, rosszabb a prognózisuk, és jobban ellenállnak a terápiának.
A skizofrénia más mentális zavarokkal is összefüggésben állhat. [ 96 ] Ha kényszerbetegség tüneteivel társul, a prognózis különösen rossz; ha borderline személyiségzavar tüneteivel jár, a prognózis jobb. A skizofréniában szenvedők körülbelül 80%-a élete során egy vagy több súlyos depressziós epizódot tapasztal.
A diagnózis felállítását követő első évben a prognózis szorosan összefügg a felírt pszichotróp gyógyszerek szigorú betartásával. Összességében a betegek 1/3-a ér el jelentős és tartós javulást; 1/3-uk mutat némi javulást, de időszakos exacerbációk és reziduális károsodás tapasztalható; 1/3-uknál súlyos és tartós tünetek jelentkeznek. A betegeknek csak 15%-a tér vissza teljesen a betegség előtti működési szintre. A jó prognózissal összefüggő tényezők közé tartozik a betegség előtti jó működés (pl. jó tanulmányi teljesítmény, sikeres munka), a betegség késői és/vagy hirtelen kezdete, a skizofrénián kívüli hangulatzavarok családi előfordulása, minimális kognitív károsodás, enyhe negatív tünetek, valamint a paranoid vagy non-deficit forma. A rossz prognózissal összefüggő tényezők közé tartozik a korai kezdet, a betegség előtti rossz működés, a skizofrénia családi előfordulása, valamint a többszörös negatív tünetekkel járó dezorganizált vagy deficit altípus. A férfiaknál rosszabbak az eredmények, mint a nőknél; a nők jobban reagálnak az antipszichotikus terápiára.
Az alkohol- és drogfogyasztás jelentős problémát jelent a skizofréniában szenvedők körülbelül 50%-ánál. Anekdotikus bizonyítékok arra utalnak, hogy a marihuána és más hallucinogének rendkívül romboló hatásúak lehetnek a skizofréniában szenvedők számára, és kerülni kell őket. Az egyidejű szerhasználat a rossz kimenetel erős előrejelzője, és a gyógyszerszedés be nem tartásához, visszaesésekhez, gyakori kórházi kezelésekhez, csökkent funkcionalitáshoz és a társas támogatás elvesztéséhez, beleértve a hajléktalanságot is, vezethet.

