A cikk orvosi szakértője
Új kiadványok
A méh testének rákja
Last reviewed: 04.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
A méhtest rosszindulatú daganatai közé tartoznak: a rák, a szarkóma, a mezodermális daganatok és a choriocarinoma. A méhtest rákja az endometrium (a méh nyálkahártyájának) rákot jelenti. Az endometriumrák hormonfüggő daganat, azaz endokrin-anyagcserezavarok okozzák, és gyakran méhmiómával, endometrioid betegséggel és petefészek szöveti hiperpláziával kombinálódik.
Járványtan
Az endometriumrák egy elterjedt rosszindulatú daganat. A nők onkológiai betegségeinek struktúrájában a második helyen áll. A negyedik leggyakoribb ráktípus az emlő-, tüdő- és vastagbélrák után. A méhtestrákot elsősorban posztmenopauzás betegeknél, vérzéssel diagnosztizálva találják; az esetek 10%-ában észlelik ebben az életszakaszban. A diagnosztikai hibákat ebben a korban a nőknél a véres váladék helytelen értékelése okozza, amit gyakran a klimax diszfunkciójával magyaráznak.
Okoz méhrák
Az endometriumrák kialakulásában különleges helyet foglalnak el az endometrium háttérállapotai (mirigyes hiperplázia, endometrium polipok) és rákmegelőző állapotai (atípiás hiperplázia és adenomatózis).
 [ 9 ]
[ 9 ]
Kockázati tényezők
A kockázati csoportba azok a nők tartoznak, akiknél bizonyos betegségek és állapotok (kockázati tényezők) jelenlétében nagy a valószínűsége a rosszindulatú daganat kialakulásának. A méhrák kialakulásának kockázati csoportja a következőket foglalhatja magában:
- Nők a kialakult menopauza időszakában, véres váladékozással a nemi szervekből.
- 50 év felett is fennálló menstruációs funkcióval rendelkező nők, különösen méhmiómával.
- Bármely korú nők, akik az endometrium hiperplasztikus folyamataiban szenvednek (visszatérő polipózis, adenomatózis, az endometrium mirigy-cisztás hiperpláziája).
- Károsodott zsír- és szénhidrát-anyagcserével (elhízás, cukorbetegség) és magas vérnyomással küzdő nők.
- Különböző hormonális rendellenességekben szenvedő nők, akik anovulációt és hiperösztrogenizmust okoznak (Stein-Leventhal-szindróma, szülés utáni neuroendokrin betegségek, mióma, adenomyosis, endokrin meddőség).
Egyéb tényezők, amelyek hozzájárulnak az endometriumrák kialakulásához:
- Ösztrogénpótló terápia.
- Policisztás petefészek szindróma.
- Nincs szülési előzmény.
- Korai menstruáció, késői menopauza.
- Alkoholproblémák.
Tünetek méhrák
- Fehérvérűség. A méhrák legkorábbi jele. A fehérvérűség híg, vizes váladék. Gyakran vér is társul ehhez a váladékhoz, különösen fizikai megterhelés után.
- A külső nemi szervek viszketése. Endometriális rákos betegeknél előfordulhat a hüvelyi folyás irritációja miatt.
- A vérzés egy késői tünet, amely a daganat bomlásának következtében jelentkezik, és hússzerű „seprű”, maszatosodás vagy tiszta vér formájában jelentkezhet.
- A fájdalom - görcsös jellegű, az alsó végtagokba sugárzik, és akkor jelentkezik, amikor a méhből való váladékozás késik. A tompa, fájó jellegű, különösen éjszaka, a folyamat méhen túli terjedését jelzi, és a kismedencei idegfonatok daganatos beszűrődése általi összenyomódásával magyarázható.
- A szomszédos szervek működési zavara a hólyagba vagy a végbélbe történő daganatnövekedés miatt.
- Ezeket a betegeket elhízás (ritkán fogyás), cukorbetegség és magas vérnyomás jellemzi.
Hol fáj?
Mi bánt?
Szakaszai
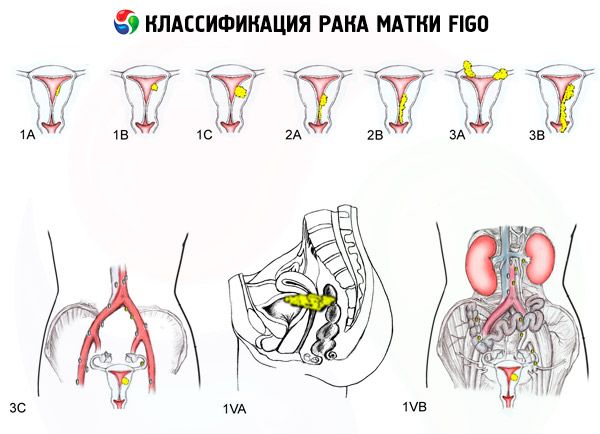
Jelenleg a klinikai gyakorlatban a méhrák számos osztályozását alkalmazzák: az 1985-ös osztályozást, a nemzetközi FIGO-osztályozást és a TNM-et.
 [ 18 ]
[ 18 ]
A méhrák FIGO osztályozása stádiumok szerint
A sérülés kiterjedése
- 0 - Preendometriális karcinóma (az endometrium atípusos mirigyes hiperpláziája)
- 1 - A daganat a méh testére korlátozódik, regionális áttéteket nem észlelnek
- 1a – A daganat az endometriumra korlátozódik
- 1b - Legfeljebb 1 cm-es myometrium invázió
- 2 - A daganat a méh testét és a méhnyakot érinti, regionális áttéteket nem határoznak meg
- 3 – A daganat túlnyúlik a méhen, de nem terjed túl a medencén
- 3a – A daganat beszűrődik a méh szerózus hártyájába és/vagy áttétek vannak a méh függelékeiben és/vagy a medence regionális nyirokcsomóiban
- 3b – A daganat beszűrődik a medencei szövetekbe és/vagy áttétek vannak a hüvelyben
- 4 – A daganat túlnyúlik a medencén és/vagy a húgyhólyag és/vagy a végbél inváziója is fennáll
- 4a – A daganat behatol a húgyhólyagba és/vagy a végbélbe
- 4b – Bármilyen fokú lokális és regionális terjedésű tumor kimutatható távoli áttétekkel
A méhnyakrák nemzetközi osztályozása a TNM rendszer szerint
- T0 – Elsődleges daganatot nem észleltek
- Tis - Preinvazív karcinóma
- T1 – A daganat a méh testére korlátozódik
- T1a - A méhüreg hossza nem haladja meg a 8 cm-t
- T1b - A méh üregének hossza meghaladja a 8 cm-t
- T2 - A daganat átterjedt a méhnyakra, de nem túl a méhen
- T3 - A daganat túlterjedt a méhen, de a medencében marad
- T4 - A daganat a húgyhólyag, a végbél nyálkahártyájába és/vagy a medencén túlra terjed.
N - regionális nyirokcsomók
- Nx - Nincs elegendő adat a regionális nyirokcsomók állapotának felméréséhez
- N0 - Nincs bizonyíték áttétre a regionális nyirokcsomókban
- N1 - Áttétek a regionális nyirokcsomókban
M - távoli áttétek
- Mx - Nincs elegendő adat a távoli áttétek meghatározásához
- M0 - Nincsenek áttétek jelei
- M1 - Távoli áttétek vannak
G - szövettani differenciálódás
- G1 - Magas fokú differenciálódás
- G2 - Átlagos differenciálódási fok
- G3-4 - Alacsony differenciáltsági fok
Forms
A méhráknak korlátozott és diffúz formái vannak. A korlátozott formában a daganat polipként növekszik, egyértelműen elkülönülve az ép méhnyálkahártyától; diffúz formában a rákos infiltráció az egész méhnyálkahártyára terjed. A daganat leggyakrabban a méh fundusában és a petevezeték zugaiban fordul elő. A betegek körülbelül 80%-ánál különböző fokú differenciálódású adenokarcinóma, 8-12%-uknál adenoakantóma (jóindulatú laphámsejtes differenciálódású adenokarcinóma) fordul elő, amelynek kedvező a prognózisa.
A kevésbé gyakori, rosszabb prognózisú daganatok közé tartozik a mirigyes laphámrák, amelyben a laphámsejtes komponens hasonló a laphámrákhoz, de a prognózis rosszabb a differenciálatlan mirigyes komponens jelenléte miatt.
A laphámsejtes karcinóma, akárcsak a tisztasejtes karcinóma, sok közös vonást mutat a méhnyak hasonló daganataival, idősebb nőknél fordul elő, és agresszív lefolyás jellemzi.
A differenciálatlan rák gyakoribb a 60 év feletti nőknél, és az endometrium atrófiájának hátterében fordul elő. Kedvezőtlen prognózissal is rendelkezik.
Az endometriumrák egyik ritka morfológiai változata a szerózus-papilláris rák. Morfológiailag sok közös vonást mutat a szerózus petefészekrákkal, rendkívül agresszív lefolyás és magas áttétképződési potenciál jellemzi.
Diagnostics méhrák
Nőgyógyászati vizsgálat. Tükrök segítségével végzett vizsgálat során tisztázzák a méhnyak állapotát és a méhnyakcsatornából származó váladék jellegét - a váladékot citológiai vizsgálatra veszik. Hüvelyi (rektovaginális) vizsgálat során figyelmet fordítanak a méh méretére, a függelékek és a parauterin szövet állapotára.
Aspirációs biopszia (méhüregből vett aspirációs folyadék citológiája) és a méhüregből, valamint a méhnyakcsatornából vett aspirációs mosófolyadék vizsgálata. Ez utóbbit posztmenopauzális korban végzik, ha nincs lehetőség aspirációs biopsziára és diagnosztikai kürettázsra.
A hátsó hüvelyi fornixból vett hüvelyi kenet citológiai vizsgálata. Ez a módszer az esetek 42%-ában pozitív eredményt ad.
A pozitív eredmények kis százaléka ellenére a módszer széles körben alkalmazható járóbeteg-ellátásban, kiküszöböli a traumát, és nem stimulálja a tumorfolyamatot.
A méhüreg és a méhnyakcsatorna külön diagnosztikai kürettázsa hiszteroszkópia kontrollja mellett. Célszerű kaparékot venni azokról a területekről, ahol a rákmegelőző folyamatok leggyakrabban előfordulnak: a külső és belső szájnyílások területéről, valamint a petevezeték zugaiból.
Hiszteroszkópia. A módszer segít azonosítani a rákos folyamatot a nehezen hozzáférhető helyeken, ahol a curettage nehezen hozzáférhető, lehetővé teszi a tumoros folyamat lokalizációjának és prevalenciájának azonosítását, ami fontos a kezelési módszer kiválasztásához és a sugárterápia hatékonyságának későbbi monitorozásához.
Tumor markerek. Az endometriális karcinóma sejtek proliferatív aktivitásának meghatározásához lehetőség van Ki-S2, Ki-S4, KJ-S5 monoklonális antitestek meghatározására.
A távoli áttétek kimutatására mellkasröntgen, ultrahang és a hasi szervek, valamint a retroperitoneális nyirokcsomók komputertomográfiája ajánlott.
Ultrahangvizsgálat. Az ultrahangdiagnosztika pontossága körülbelül 70%. Bizonyos esetekben a rákos csomó akusztikus jellemzői alapján gyakorlatilag megkülönböztethetetlen a méhizomtól.
Komputertomográfia (CT). A vizsgálat célja a méh függelékeiben lévő áttétek és az elsődleges többszörös petefészek-daganatok kizárása.
Mágneses rezonancia képalkotás (MRI). Az endometriumrák MRI-vizsgálata lehetővé teszi a folyamat pontos lokalizációjának meghatározását, az I. és II. stádium megkülönböztetését a III. és IV. stádiumtól, valamint a myometriumba való behatolás mélységének meghatározását és a betegség I. stádiumának megkülönböztetését a többitől. Az MRI informatívabb módszer a folyamat méhen kívüli prevalenciájának meghatározásában.
Mit kell vizsgálni?
Ki kapcsolódni?
Kezelés méhrák
A méhnyakrákos betegek kezelési módjának kiválasztásakor három fő tényezőt kell figyelembe venni:
- a beteg életkora, általános állapota, az anyagcsere- és endokrin rendellenességek súlyossága;
- a daganat szövettani szerkezete, differenciálódásának mértéke, mérete, lokalizációja a méhüregben és a daganatos folyamat prevalenciája;
- az intézmény, ahol a kezelést elvégzik (nemcsak az orvos onkológiai képzettsége és sebészeti készségei fontosak, hanem az intézmény felszereltsége is).
Csak a fenti tényezők figyelembevételével lehet a folyamatot helyesen megtervezni és megfelelően kezelni.
A méhrákban szenvedő betegek körülbelül 90%-a műtéti beavatkozáson esik át. Általában a méhet a függelékekkel együtt eltávolítják. A hasüreg megnyitása után a medencei szervek és a hasüreg, valamint a retroperitoneális nyirokcsomók revízióját végzik. Ezenkívül kenetmintát vesznek a Douglas-térből citológiai vizsgálat céljából.
A méhnyakrák sebészeti kezelése
A sebészeti kezelés mértékét a folyamat stádiumától függően határozzák meg.
1a. szakasz: ha csak az endometrium érintett, függetlenül a daganat szövettani szerkezetétől és differenciálódásának mértékétől, a méh egyszerű eltávolítását végzik a függelékekkel együtt további terápia nélkül. Az endoszkópos sebészeti módszerek megjelenésével az endometrium ablációja (diathermocoaguláció) a betegség ezen szakaszában lehetővé vált.
1b. szakasz: felületes invázió, kis daganat lokalizációja, a méh felső-hátsó részében magas fokú differenciálódás esetén a méh egyszerű eltávolítását végzik a függelékekkel együtt.
A myometrium legfeljebb felét érintő invázió, G2 és G3 differenciálódási fokú, nagy daganatméret és a méh alsó részében történő lokalizáció esetén a méh függelékekkel együtt történő eltávolítása és nyirokcsomó-eltávolítás javasolt. A kismedencei nyirokcsomókban lévő áttétek hiányában a műtét után endovaginális intrakavitális besugárzást végzünk. Ha a nyirokcsomó-eltávolítás a műtét után nem kivitelezhető, a kismedence külső besugárzását kell végezni 45-50 Gy teljes fókuszdózissal.
Az 1b-2a G2-G3; 2b G1 stádiumokban a méh függelékeivel együtt történő eltávolítását és nyirokcsomó-eltávolítást végzik. Áttétek hiányában a nyirokcsomókban és rosszindulatú sejtek hiányában a peritoneális folyadékban, sekély invázió esetén a műtét után endovaginális intrakavitális besugárzást kell végezni. Mély invázió és alacsony fokú tumor differenciálódás esetén sugárterápiát alkalmaznak.
3. stádium: a műtét optimális volumenének a méh függelékeivel együtt történő eltávolítását és nyirokcsomó-eltávolítást kell tekinteni. Ha áttéteket észlelnek a petefészkekben, a nagy csepleszt reszekciója szükséges. Ezután a kismedence külső besugárzását végzik. Ha áttéteket észlelnek a paraaorta nyirokcsomóiban, célszerű azokat eltávolítani. Abban az esetben, ha az áttétet képező nyirokcsomók eltávolítása nem lehetséges, akkor a terület külső besugárzása szükséges. A IV. stádiumban a kezelést egyéni terv szerint végzik, lehetőség szerint sebészeti beavatkozást, sugárterápiát és kemohormonális terápiát alkalmazva.
Kemoterápia
Ez a fajta kezelés főként elterjedt folyamat, autonóm tumorok (hormonálisan független) esetén, valamint a betegség relapszusának és áttétek észlelésekor történik.
Jelenleg a méhrák kemoterápiája továbbra is palliatív, mivel egyes gyógyszerek megfelelő hatékonysága esetén a hatás időtartama általában rövid - akár 8-9 hónap.
Gyógyszerkombinációkat alkalmaznak, mint például első generációs (ciszplatin) vagy második generációs (karboplatin) platina-származékok, adriamicin, ciklofoszfamid, metotrexát, fluorouracil, foszfamid stb.
A leghatékonyabb gyógyszerek közé, amelyek az esetek több mint 20%-ában teljes és részleges hatást biztosítanak, tartoznak a doxorubicin (adriamicin, rastocin stb.), a farmakorubicin, az első és második generációs platinakészítmények (platidiam, ciszplatin, platimit, platinol, karboplatin).
A legnagyobb hatást – akár 60%-ot – az adriamicin (50 mg/m2 ) és a ciszplatin (50-60 mg/m2 ) kombinációjával érik el.
Kiterjedt méhrák, annak kiújulásai és áttétei esetén, mind monokemoterápiában, mind más gyógyszerekkel kombinálva, a taxol alkalmazható. Monoterápiában a taxolt 175 mg/m2 dózisban alkalmazzák, 3 órás infúzióban, 3 hetente. A taxol (175 mg/m2), ciszplatin (50 mg/m2 ) és epirubicin (70 mg/m2 ) kombinációjával a terápia hatékonysága jelentősen megnő.
Hormonterápia
Ha a műtét idejére a daganat túlterjedt a méhen, akkor a helyi regionális sebészeti vagy sugárkezelés nem oldja meg a kezelés fő problémáját. Kemo- és hormonterápiát kell alkalmazni.
Hormonális kezeléshez leggyakrabban progesztogéneket alkalmaznak: 17-OPC, depo-provera, provera, farlugal, depostat, megace tamoxifennel kombinálva vagy anélkül.
Áttétes folyamat esetén, a progesztin terápia hatástalansága esetén Zoladec felírása javasolt.
Bármely szervmegőrző kezelés csak speciális intézményben végezhető, ahol adottak a feltételek a mélyreható diagnosztikához mind a kezelés előtt, mind alatt. Nemcsak diagnosztikai berendezésekre van szükség, hanem magasan képzett személyzetre is, beleértve a morfológusokat is. Mindez a kezelés hatástalanságának időben történő felismeréséhez és a későbbi műtéthez szükséges. Ezenkívül állandó dinamikus monitorozás szükséges. A minimális endometriumrák szervmegőrző hormonális kezelésének lehetőségei fiatal nőknél progesztogének alkalmazásával: 17-OPK vagy depo-provera tamoxifennel kombinálva. Mérsékelt differenciáltsági fokú hormonterápia és kemoterápia kombinációját alkalmazzák (ciklofoszfamid, adriamicin, fluorouracil vagy ciklofoszfamid, metotrexát, fluorouracil).
Hormonterápiát célszerű felírni magas vagy közepes fokú tumor-differenciálódottság esetén. Magas fokú tumor-differenciálódás, felületes tumorinvázió a myometriumba, a tumor lokalizációja a fundusban vagy a méh felső 2/3-ában. 50 év alatti betegeknél, áttétek nélkül - a hormonterápiát 2-3 hónapig adják. Ha nincs hatás, kemoterápiára kell áttérni.
További információ a kezelésről
Megelőzés
A méhrák megelőzése a magas kockázatú csoportok azonosításából áll. Ezeknek a csoportoknak rendszeres nőgyógyászati vizsgálaton kell részt venniük, a méhnyálkahártya citológiai kontrolljával. Ha egy nőnél rákmegelőző betegségeket diagnosztizálnak, és a konzervatív kezelés hatástalan, sebészeti beavatkozáson kell átesnie.

