A cikk orvosi szakértője
Új kiadványok
Gastrooesophagealis refluxbetegség és terhesség
Utolsó ellenőrzés: 12.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
A gastrooesophagealis reflux betegség (GERD) egy krónikus, visszatérő betegség, amelyet a gastrooesophagealis zóna szerveinek motoros evakuációs funkciójának zavara okoz, és amelyet a gyomor- vagy nyombéltartalom spontán vagy rendszeresen visszatérő refluxja jellemez a nyelőcsőbe, ami a disztális nyelőcső károsodásához vezet, eróziós-fekélyes, hurutos és/vagy funkcionális rendellenességek kialakulásával.
Járványtan
A gyomorégés, a gastrooesophagealis reflux betegség fő tünete, a terhes nők körülbelül 50%-ánál fordul elő, egyes tanulmányok szerint eléri a 80%-ot. [ 1 ] A terhes nők körülbelül 25%-a naponta tapasztal gyomorégést. [ 2 ] A gyomorégés olyan gyakori probléma a terhes nőknél, hogy mind maguk a betegek, mind sok szülész-nőgyógyász a terhesség normális megnyilvánulásának tekinti, amely nem igényel különösebb figyelmet.
A várandós nők körülbelül 17%-a tapasztal egyszerre gyomorégést és refluxot.[ 3 ] A közelmúltban a reflux tünetek előfordulása a 3. trimeszterben körülbelül 25% volt, a gyomorégés súlyossága pedig a terhesség alatt folyamatosan növekszik.[ 4 ],[ 5 ]
A terhesség előtti testtömegindex, az utolsó terhesség alatti súlygyarapodás és a rassz nem befolyásolja a tünet előfordulásának gyakoriságát és súlyosságát. A gyomorégés kialakulása az első terhességben növeli a kiújulás kockázatát a későbbi terhességekben.
A gyomorégés gyakran a korábban fennálló GERD súlyosbodásának következménye. Tapasztalataink azt mutatják, hogy az endoszkóposan igazolt reflux oesophagitisben szenvedő 55 várandós nő közül mindössze 10-nél (18,2%) alakult ki életében először a betegség a terhesség alatt. Egy másik nézőpont az, hogy a legtöbb nő csak akkor kezd gyomorégésre panaszkodni, amikor az ténylegesen rontja az életminőségét és jelentős szorongást okoz, azaz sokkal később, mint ahogy valójában megjelenik.
Okoz GERD a terhesség alatt
A terhesség alatti GERD-t valószínűleg az alsó nyelőcső záróizmában csökkent nyomás okozza, amelyet a terhesség alatt megnövekedett anyai ösztrogén- és progeszteronszint okoz. A terhesség alatti hormonális változások a gyomor motilitását is csökkenthetik, ami a gyomor kiürülésének idejéhez és a GERD fokozott kockázatához vezethet.
Pathogenezis
A GERD terhesség alatti előfordulása multifaktoriális, hormonális és mechanikai tényezőket is magában foglal. Gyakran az alsó nyelőcső-záróizom nyomásának fokozatos csökkenésének eredménye, amelyet a keringő ösztrogén és progeszteron szintjének fokozatos növekedése okoz.[ 8 ] A legalacsonyabb alsó nyelőcső-záróizom nyomás a terhesség 36. hetében jelentkezik.[ 9 ] A GERD-ben szerepet játszhat még a megnövekedett méh miatti megnövekedett gyomornyomás, valamint a gyomor-bél motilitásának változásai a nem hatékony nyelőcső-motilitás és a megnyúlt ürülési idő miatt.[ 10 ]
Tünetek GERD a terhesség alatt
A terhesség alatti gastrooesophagealis reflux betegség tünetei szinte megegyeznek a terhességen kívüli tünetekkel. A fő tünet a gyomorégés, amely általában étkezés után alakul ki, különösen nagy, zsíros, sült és fűszeres ételek fogyasztása után, ami égő érzésben nyilvánul meg a mellkasi területen és/vagy refluxban. [ 11 ] Egyes nők a gyomorégés elkerülése érdekében inkább naponta egyszer étkeznek, ami jelentős fogyáshoz vezethet. A gyomorégés néhány perctől órákig tart, naponta többször ismétlődik, vízszintes helyzetben, egyik oldalról a másikra forduláskor fokozódik. Egyes terhes nők felfigyelnek arra, hogy a gyomorégés jobban zavarja a bal oldalt. Ezenkívül a test előrehajlása, például cipő felvétele vagy bekötése érdekében (a "fűző" tünet), provokálja a megjelenését.
Bizonyos esetekben az éjszaka, alvás közben fellépő gyomorégés enyhítésére a beteget arra kényszerítik, hogy felkeljen, egy ideig sétáljon a szobában, és igyon egy kis vizet. Egyes nőknek széken ülve kell aludniuk. A gyomorégés érzését fájdalmas melankólia és depressziós hangulat kíséri. Az elhúzódó gyomorégés hátterében előfordulhat fájdalom a szegycsont mögött, nyirok- és légszomj, böfögés. A fájdalom gyakran a fej hátsó részébe, a lapockák közötti térbe sugárzik, és étkezés közben vagy közvetlenül utána fokozódik. A gyomorégésben szenvedő betegek néha fokozott nyáltermelést tapasztalnak.
Így terhesség alatt a gastrooesophagealis reflux betegség elsődleges diagnózisának a betegség klinikai megnyilvánulásain kell alapulnia, mivel az ilyen tünet, mint a gyomorégés, érzékenysége és specificitása, amely étkezés után vagy ha a beteg hátán fekszik, eléri a 90%-ot.
A fizikális vizsgálat mérsékelt tapintási érzékenységet mutathat ki az epigasztrikus régióban.
A GERD (gasztroözofageális reflux betegség) súlyosbodása, a reflux oesophagitis gyakrabban fordul elő a terhesség második felében. Az első trimeszterben a gyomorégést és a GERD súlyosbodását gyakran a korai toxikózis - a terhes nők hányása - provokálja. Ezért, ha a hányás a terhességi időszak végén (az utolsó 6-7 hétben) jelentkezik, ezt a tünetet nem szabad figyelmen kívül hagyni, mivel a hányás a rekeszizom nyelőcsőnyílásának sérvének vagy kialakuló szövődményeknek a jele lehet.
Mi bánt?
Forms
2002-ben a Los Angeles-i Gasztroenterológusok Világkongresszusán elfogadták a gastrooesophagealis reflux betegség új klinikai osztályozását, amely szerint a következőket különböztetik meg:
- a betegség nem erozív (vagy endoszkóposan negatív) formája (NERD), azaz GERD nyelőcsőgyulladás jelei nélkül; ez a definíció azokra az esetekre vonatkozik, amikor a betegség tüneteit, elsősorban gyomorégést mutató, a gastrooesophagealis reflux betegség klinikai kritériumainak megfelelő betegnél nem volt károsodott a nyelőcső nyálkahártyája;
- a betegség eróziós-fekélyes (vagy endoszkóposan pozitív) formája, beleértve a fekélyek és a nyelőcső-szűkületek formájában jelentkező szövődményeket;
- Barrett-nyelőcső (a rétegzett laphám metapláziája oszlopos hámmá a disztális nyelőcsőben a gastrooesophagealis reflux betegség következtében. A betegség ezen formájának izolálása annak köszönhető, hogy a metaplázia ezen formáját rákmegelőző állapotnak tekintik. A mai napig nem írtak le a szakirodalomban terhes nőknél előforduló eseteket a betegségről).
Komplikációk és következmények
A GERD terhesség alatti szövődményei, beleértve a fekélyképződést, a vérzést és a nyelőcső-szűkületet, ritkák, talán azért, mert a terhes nőknél a nyelőcsőgyulladás időtartama viszonylag rövid.
Diagnostics GERD a terhesség alatt
A GERD diagnózisát terhesség alatt a panaszok, az anamnézis adatai és a műszeres vizsgálat eredményei alapján állapítják meg.
A röntgenvizsgálatot terhes nőknél nem alkalmazzák a magzatra gyakorolt lehetséges káros hatás miatt; a pH-metria alkalmazható, de alkalmazásának szükségessége megkérdőjelezhető.
Nyelőcső-gasztroduodenoszkópia
Az özofagogastroduodenoszkópia (EGDS) a GERD (gasztroözofageális reflux betegség), különösen annak szövődményeinek diagnosztizálására választott módszer. Bár a módszer megterhelő az anya számára, a magzatra való biztonságossága, a magas információtartalom, a pontos diagnózis és a betegségek differenciáldiagnózisának lehetősége az első helyre helyezi a terhes nők felső emésztőrendszeri patológiájának diagnosztizálására szolgáló instrumentális módszerek között. Miután sürgős helyzetekben kezdtük el alkalmazni az endoszkópiát, arra a következtetésre jutottunk, hogy megfelelő indikációk esetén a terhes nők rutinvizsgálata során is alkalmazni kell.
Az EGDS indikációi:
- akut nyelőcső-gyomorvérzés;
- a nyelőcső, a gyomor vagy a nyombél feltételezett sérülése vagy perforációja; idegen test jelenlétének gyanúja;
- a tumoros folyamat megerősítésére vagy kizárására;
- akut hasi fájdalomrohamok, tartós diszpepsziás panaszok a felső hasi fájdalommal kombinálva, a hasi szervek ultrahangvizsgálatának negatív eredményeivel;
- gyanított súlyos peptikus nyelőcsőgyulladás, nyelőcső-szűkület;
- májcirrózisban szenvedő terhes nőknél a nyelőcső visszérének kizárására vagy megerősítésére.
A tervezett fibroendoszkópia ellenjavallt terhes nőknél, akiknél a nyak-háti gerinc deformitása, kifejezett kyphosis, gerincferdülés vagy lordózis áll fenn; nyelőcső-szűkület, amelynek mérete kisebb, mint az endoszkóp átmérője; garatmerevség; nagy golyva; terhes nők túlzott hányása; nephropathia, eclampsia vagy preeclampsia; placenta previa, magas myopia. Relatív ellenjavallatként kiemelhető az isthmás-nyaki elégtelenség a terhességmegszakítás veszélyével kombinálva.
Egy másik biztonságos, rendkívül informatív instrumentális módszer a GERD diagnosztizálására terhes nőknél az ultrahang. A sérv megbízható echográfiai jele az emésztőrendszer keresztmetszetének átmérőjének növekedése a rekeszizom nyelőcsőnyílásának szintjén több mint 1,58 +/– 0,18 cm-rel, a gastrooesophagealis reflux ultrahangjelei pedig a hasi nyelőcső tágulása az echocontraszt vizsgálat kezdetétől számított 9 percen belül, valamint a nyelőcső átmérőjének több mint 0,35 +/– 0,06 cm-rel történő növekedése.
Hogyan kell megvizsgálni?
Milyen tesztekre van szükség?
Ki kapcsolódni?
Kezelés GERD a terhesség alatt
A GERD (gyomorégés) kezelésének alapja a reflux elleni védőfaktorok maximális erősítése és az agresszív sav-peptikus faktor gyengítése, amelyet az életmódváltásra és az étrendre vonatkozó ajánlások betartásával kell kezdeni. [ 12 ]
Az életmódbeli (lásd a táblázatot ) és az étrendi változtatásokat elsődleges kezelésnek kell tekinteni terhesség alatt, azonban ha a gyomorégés elég súlyos, a kezelést orvossal folytatott konzultációt követően kell megkezdeni (C ajánlási szint). [ 13 ], [ 14 ]
Egy nőnek kerülnie kell a gyomorégést elősegítő testhelyzeteket. Ellenjavallatok hiányában az ágy fejtámlájának megemelésével kell aludni (15°-os szögben kell megemelni, a „magas” párnák önmagukban nem elegendőek). [ 15 ] Rendkívül nemkívánatos hosszú ideig ferde helyzetben tartózkodni, kényszeresen lehajtott fejtámlával ágyban feküdni, hasizom-feszítéssel járó tornagyakorlatokat végezni, szoros öveket, fűzőt viselni. [ 16 ] Szükséges elkerülni a székrekedést, ha kialakul, mivel bármilyen erőlködés a hasűri nyomás növekedéséhez, savas gyomortartalom nyelőcsőbe jutásához és gyomorégés megjelenéséhez vezet.
Evés után nem szabad lefeküdni - jobb ülni vagy akár állni: ez elősegíti az étel gyorsabb kiürülését a gyomorból.
Naponta 5-7 alkalommal, kis adagokban ajánlott az étkezés; a nőnek kerülnie kell a túlevést. Célszerű lúgos reakciójú ételeket is beépíteni az étrendbe ("étel-savlekötők"): tej, tejszín, tejföl, túró, párolt fehérjés omlett, főtt hús, hal, baromfi, vaj és növényi olaj, fehér kenyér. A zöldséges ételeket és köreteket főzni vagy pépesíteni kell. Az almát jobb sütni. Nem ajánlott zsíros sült hús, baromfi, hal, füstölt ételek, csípős szószok és fűszerek, savanyú gyümölcslevek és kompótok, durva rostokat tartalmazó zöldségek (fehér káposzta, retek, torma, hagyma, fokhagyma), gomba, fekete kenyér, csokoládé, szénsavas és szénsavas italok, forró tea, fekete kávé fogyasztása. [ 17 ]
Enyhe gyomorégés esetén ezek az intézkedések elegendőek lehetnek. Súlyos gyomorégés, a GERD (gasztroözofageális reflux betegség) egyéb tüneteinek megjelenése esetén a gyógyszeres terápia minden pozitív és lehetséges negatív aspektusát meg kell beszélni a beteggel.
A GERD gyógyszeres kezelése terhesség alatt
Különböző farmakológiai beavatkozások állnak rendelkezésre a tünetek kezelésére, de a beteggel, a magzattal és az újszülöttel kapcsolatos lehetséges kockázatokat meg kell beszélni a beteggel. A terhesség alatti kritikus teratogén időszak a 31. naptól (egy 28 napos menstruációs ciklusban) az utolsó menstruációtól számított 71. napig tart. A potenciális teratogénnek való kitettség ezen időszak előtt általában „minden vagy semmi” kimenetelt eredményez (vagy magzati halált, vagy rendellenességmentes túlélést); ezért minden olyan farmakológiai szert, amely nem feltétlenül szükséges, el kell halasztani, amíg a potenciális teratogenitási időszak el nem telik. Ezért a terhesség alatti GERD választott kezelésének minimalizálnia kell a lehetséges kockázatokat. Így a kezelési lehetőségeknek fokozatos megközelítést kell követniük (C fokozatú ajánlás). [ 18 ], [ 19 ] Ebben a megközelítésben az első lépés az életmódváltás. Ha nincs válasz, vagy a zavaró tünetek továbbra is fennállnak, farmakológiai kezelést kell kezdeni, kezdve savlekötőkkel, majd hisztamin-2 receptor antagonistákkal (H2RA) és végül protonpumpa-gátlókkal (PPI) (táblázat). [ 20 ]
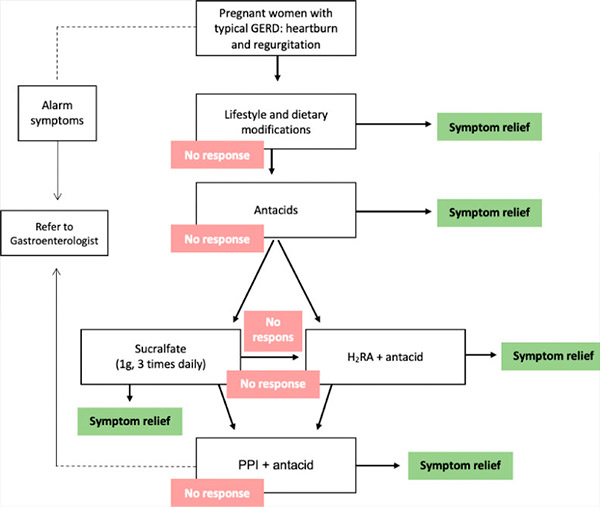
Fokozatos megközelítés a GERD kezelésében terhesség alatt. GERD = gastrooesophagealis reflux betegség, H2RA = hisztamin-2 receptor antagonista, PPI = protonpumpa-gátló.
Sajnos a GERD (gasztroözofageális reflux betegség) kezelésére használt gyógyszereket még nem tesztelték randomizált, kontrollált vizsgálatokban terhes nőkön. Az alkalmazásukra vonatkozó ajánlások többsége gyógyszeripari vállalatok által végzett esettanulmányokon és kohorszvizsgálatokon, illetve az Egyesült Államok Élelmiszer- és Gyógyszerügyi Hatóságának (FDA) ajánlásain alapul.
A GERD (gasztroözofageális reflux betegség) hagyományos kezelési módjai közé tartoznak az antacidok, a szukralfát, a prokinetikumok, a H2-hisztamin receptor blokkolók és a protonpumpa-gátlók. Az FDA a terhesség alatt alkalmazott összes gyógyszert öt biztonsági kategóriába sorolta: A, erős, C, D és X, szisztémás hasznosulásuk és felszívódásuk, valamint az embereknél és állatoknál előforduló veleszületett rendellenességekről szóló jelentések alapján.
Antacidok
A savlekötők a várandós nők számára leggyakrabban felírt (használt) gyógyszercsoportok közé tartoznak, a vaspótlók után a második helyen állnak. A várandós nők körülbelül 30–50%-a szedi őket gyomorégés és egyéb refluxos tünetek kezelésére.
Az alumíniumot, kalciumot és magnéziumot tartalmazó savlekötők állatkísérletekben nem bizonyultak teratogénnek, és terhesség alatt első vonalbeli kezelésként ajánlottak gyomorégés és savas reflux esetén.[ 21 ] A magnézium-triszilikát nagy dózisú és hosszan tartó alkalmazása nephrolithiasissal, hipotenzióval és légzési distresszel járt a magzatnál, ezért alkalmazása terhesség alatt nem ajánlott. A bikarbonátot tartalmazó savlekötők sem ajánlottak az anyai és magzati metabolikus acidózis, valamint a folyadéktúlterhelés kockázata miatt. Terhes nőknél tej-alkáli szindrómáról is beszámoltak, akik napi 1,4 g-nál nagyobb dózisban szedtek kalcium-karbonátból származó elemi kalciumot.[ 22 ]
A terhesség alatti GERD kezelésére az előnyben részesített savlekötők a kalciumtartalmú savlekötők a szokásos terápiás dózisokban, tekintettel ennek a kezelésnek a magas vérnyomás és a preeclampsia megelőzésében betöltött jótékony hatására (A ajánlási szint). [ 23 ]
Egy szisztematikus áttekintés megállapította, hogy a kalcium-kiegészítők hatékonyan megelőzik a magas vérnyomást és a preeclampsiát. A konszenzus a kalciumtartalmú savlekötők alkalmazását javasolja, mivel korlátozott mellékhatásaik vannak. A túlzott kalcium-karbonát-bevitel azonban tej-alkáli szindrómához vezethet; a kalcium-karbonátot tartalmazó savlekötők valószínűleg nem hatnak jelentősen az újszülöttre.[ 24 ] A kalciumtartalmú savlekötőkhöz hasonlóan a magnézium-szulfát is 50%-kal csökkentette az eclampsia kockázatát, és így az anyai halálozást egy randomizált, placebo-kontrollos vizsgálatban.[ 25 ]
Magnézium-hidrogén-karbonátot vagy -triszilikátot tartalmazó savlekötők alkalmazása terhesség alatt nem javasolt (C ajánlási szint).
A bikarbonátot tartalmazó savlekötők magzati és anyai folyadéktúlterhelést és metabolikus alkalózist okozhatnak. A magnézium-triszilikát nagy dózisú és hosszan tartó alkalmazása magzati légzési distresszel, hipotenzióval és nephrolithiasissal hozható összefüggésbe.[ 26 ]
A savlekötő gyógyszereket általában felszívódó (szisztémás, oldható) és nem felszívódó (nem szisztémás, oldhatatlan) kategóriákra osztják. A felszívódó gyógyszerek közé tartozik a magnézium-oxid, a kalcium-karbonát, a nátrium-hidrogén-karbonát, ez utóbbit gyakran használják a mindennapi életben a gyomorégés megszüntetésére, de nem alkalmas hosszú távú szisztematikus használatra. Először is, annak ellenére, hogy a szódabikarbóna képes gyorsan enyhíteni a gyomorégést, a hatása rövid távú, és mivel a gyomornedvvel való kölcsönhatás során szén-dioxid keletkezik, amelynek kifejezett létermelő hatása van, új sósavadagok szabadulnak fel, és a gyomorégés hamarosan megújult erővel folytatódik. Másodszor, a szódában található nátrium, amely a bélben felszívódik, ödéma megjelenéséhez vezethet, ami rendkívül nemkívánatos a terhes nők számára.
A nem felszívódó savlekötők közé tartozik a bázikus magnézium-karbonát, az alumínium-foszfát és az alumínium-hidroxid. Ezek rendkívül hatékonyak és kevés mellékhatásuk van, és terhes nőknek is felírhatók anélkül, hogy félniük kellene az anya és a magzat különleges kockázatának kitettségétől. Állatkísérletek igazolták a magnézium-, alumínium- és kalciumtartalmú savlekötők teratogén hatásának hiányát. Manapság a legtöbbjüket biztonságosnak tekintik, és átlagos terápiás dózisokban elfogadhatóak a terhes nők számára. Ezenkívül vannak megfigyelések, amelyek azt mutatják, hogy a magnézium-oxidot szedő nőknél ritkábban fordult elő terhességi szövődmény, nephropathia és eclampsia. Megjegyezték azonban, hogy a magnézium-szulfát késleltetett szüléshez és szülési gyengeséghez, valamint görcsök kialakulásához vezethet. Ezért a magnéziumtartalmú savlekötőket a terhesség utolsó heteiben ki kell zárni.
Az antacidokról szólva nem lehet nem megemlíteni a hazánkban népszerű gyógyszereket, amelyek közé tartozik a fő bizmut-nitrát (Vikalin, Roter, Bismofalk) és a kolloid bizmut-szubcitrát (De-Nol), amelyek nemcsak antacid, hanem citoprotektív hatással is rendelkeznek, és amelyeket terhesség alatt nem szabad alkalmazni, mivel hiányoznak az információk a bizmutsók magzatra gyakorolt lehetséges káros hatásairól. A bizmutkészítményeket az FDA C kategóriába sorolja.
Gyógyszerek, amelyek védő hatást gyakorolnak a nyálkahártyára
Szukralfát
Azoknál a betegeknél, akiknél a GERD tünetei a savlekötők használata ellenére is tartósak, a szukralfát (naponta 3-szor 1 g-os szájon át szedhető tabletta) lehet a következő farmakológiai lehetőség (C ajánlási szint).[ 27 ]
A szukralfát lassan szívódik fel, így biztonságosan alkalmazható terhesség és szoptatás alatt. Állatkísérletek kimutatták, hogy az embereknél alkalmazott adagok 50-szerese a teratogén hatásokkal szembeni biztonságosságát, és az FDA „B osztályúnak” minősítette.[ 28 ]
Csak egyetlen prospektív vizsgálat értékelte a kezelés eredményeit. A szukralfát csoportban több nő tapasztalt gyomorégés és regurgitáció enyhülését, mint az életmódváltással kezelt csoportban (90% vs. 43%, P < 0,05).
H2-hisztamin receptor blokkolók
Ha a tünetek a savlekötők önmagukban történő alkalmazása mellett is fennállnak, a H2-blokkolók kombinálhatók savlekötőkkel (B ajánlási szint). A H2-blokkolók savlekötőkkel kombinálva történő alkalmazását harmadik vonalbeli terápiaként kell mérlegelni a terhesség alatti GERD esetén.[ 29 ]
Bár az utóbbi években egyre kevesebbszer alkalmazták a H2-blokkolókat a GERD (gasztroözofageális reflux betegség) kezelésére az általános populációban, ezek a leggyakrabban felírt gyógyszerek a gyomorégés kezelésére olyan terhes nőknél, akik nem reagáltak az életmódváltásra és az antacidokra. Mind a négy gyógyszercsoport (cimetidin, ranitidin, famotidin és nizatidin) FDA által jóváhagyott terhességi B kategóriájú gyógyszer.
Cimetidin
Több mint 25 éve alkalmazzák a klinikai gyakorlatban. Ez idő alatt jelentős tapasztalat halmozódott fel a különböző betegcsoportokban, köztük terhes nőknél történő alkalmazásában. Ugyanakkor az FDA besorolása szerint a gyógyszer meglehetősen biztonságos, mivel nem növeli a veleszületett rendellenességek kockázatát. Egyes szakértők azonban úgy vélik, hogy terhes nőknek nem szabad felírni, mivel a cimetidin a fiú újszülöttek feminizációjához vezethet.
Ranitidin
A gyógyszer hatékonyságát terhes nőknél célzottan vizsgálták. Egy kettős vak, placebo-kontrollos, keresztezett vizsgálatban [10] összehasonlították a naponta egyszer vagy kétszer szedett ranitidin hatékonyságát placebóval olyan terhes nőknél, akik GERD (gasztroözofageális reflux betegség) tünetekkel küzdöttek, és akiknél az antacidkezelés sikertelen volt. Húsz nő kapott 20 hetes terhesség után 150 mg ranitidint naponta kétszer, vagy 150 mg-ot naponta egyszer este, vagy placebót. A napi kétszeri adagolás hatékony volt, és nem figyeltek meg mellékhatásokat vagy kedvezőtlen terhességi kimenetelt. [ 30 ]
Vannak bizonyos statisztikák is, beleértve a ranitidin terhesség különböző szakaszaiban történő alkalmazásának egyedi eseteinek általánosításán alapuló anyagokat is. Ugyanakkor a gyógyszer mellékhatásait nem regisztrálták.
Patkányokon és nyulakon végzett kísérleti vizsgálatok nem mutattak ki károsodott termékenységre vagy magzati toxicitásra utaló jelet, még akkor sem, ha a ranitidint az embereknek ajánlott adag 160-szorosa nagyobb dózisban adták be.
Számos tanulmány foglalkozott a ranitidin alkalmazásának biztonságosságával a terhesség első trimeszterében. Egy 1996-ban végzett prospektív kohorszvizsgálat, amelyben 178 H2-blokkolót szedő nő (71%-uk ranitidint, 16%-uk cimetidint, 8%-uk famotidint és 5%-uk nizatidint kapott) és 178 kontrollcsoportbeli nő vett részt, akik semmilyen gyógyszert nem szedtek (azonos korúak, hasonló alkoholfogyasztási és dohányzási kórtörténettel), igazolta a gyógyszerek biztonságosságát. Így a H2-blokkolót szedő betegek 2,1%-ánál, míg az összehasonlító csoportban 3%-nál figyeltek meg veleszületett rendellenességeket.
Hasonló adatokat kaptak az 1998-as Svéd Orvosi Erősségi Nyilvántartás Tanulmányában: 156 újszülött közül 6 (3,8%) veleszületett rendellenességet regisztráltak, akiknek az édesanyjai ranitidint szedtek a terhesség alatt. Nagy-Britannia és Olaszország összesített adatai a gyógyszer szedésével összefüggő veleszületett rendellenességek kockázati szintjét 1,5-nek adják.
A teratogén vagy toxikus hatások hiánya kísérleti körülmények között, valamint a klinikai vizsgálatok azt mutatják, hogy a ranitidin biztonságos a terhesség alatt, még az első trimeszterben is, és ez az egyetlen H2-blokkoló, amely bizonyítottan hatékony terhes nőknél.
Famotidin
Kevés tanulmány foglalkozik a famotidin terhesség alatti alkalmazásával. Patkányokon és nyulakon végzett kísérleti vizsgálatok nem mutattak ki magzatkárosító vagy teratogén hatást. A korábban idézett Michigan Medicaide tanulmányban a 33 újszülött közül 2-nél (6,1%) találtak veleszületett rendellenességeket, akiknek az édesanyja a terhesség első trimeszterében famotidint szedett (szemben az előre jelzett egy esettel). A jelenleg rendelkezésre álló megfigyelések száma azonban túl kicsi ahhoz, hogy bármilyen végleges következtetést levonjunk.
Nizatidin
A nizatidin terhesség alatti biztonságosságára vonatkozó adatok szintén korlátozottak. Kísérleti vizsgálatok nem támasztják alá az esetleges embriotoxikus vagy magzatkárosító hatást, és az irodalomban szereplő egyetlen jelentés egy olyan nő sikeres terhességéről szól, aki a terhesség 14. és 16. hete között szedte a nizatidint. Meg kell jegyezni, hogy míg a nizatidint az FDA kezdetben C kategóriába sorolta, a közelmúltban átsorolták B kategóriába.
Prokinetikumok
A prokinetikumok (metoklopramid, domperidon, ciszaprid) jelentős tünetenyhítést biztosítanak, amely összehasonlítható a H2-blokkolók alkalmazásával a GERD (gasztroözofageális reflux betegség) enyhe formáiban, de lényegesen kevésbé hatékonyak a nyelőcső nyálkahártyájának erozív és fekélyes elváltozásainak gyógyításában. A metoklopramidot az FDA B kategóriába, a ciszapridot pedig C kategóriába sorolja. Terhes nőknél csak a metoklopramidot alkalmazzák.
Metoklopramid
A metoklopramid, mivel dopaminreceptor-blokkoló, növeli az alsó nyelőcső-záróizom tónusát, ezáltal csökkenti a gyomor-nyelőcső refluxját, javítja a nyelőcső kinetikáját és ezáltal öntisztulását, valamint javítja a gyomor kiürülési funkcióját. Terhes nőknél a fő indikációja a terhességi hányinger és hányás. Kísérleti vizsgálatok kimutatták a terhesség alatti alkalmazásának biztonságosságát laboratóriumi állatokon. Embernél nem regisztráltak veleszületett rendellenességeket vagy újszülöttek toxikus elváltozásait a metoklopramid alkalmazása miatt. Ugyanakkor egy Michigan Medicaide tanulmány 10 veleszületett rendellenességet regisztrált (amelyek közül 8 várható volt) (5,2%) 192 újszülöttnél, akiknek anyái az első trimeszterben metoklopramidot szedtek. A metoklopramidot az FDA B kategóriába sorolja.
Protonpumpa-gátlók
Ha a H2-blokkolók és az antacidok kombinációja nem képes kellőképpen szabályozni a tünetek súlyosságát, áttöréses GERD esetén PPI-k alkalmazása antacidok hozzáadásával javasolt mentő gyógyszerként (C ajánlási szint). [ 31 ]
A protonpumpa-gátlók (PPI-k) a leghatékonyabb gyógyszercsoport, amelyet mind az endoszkóposan negatív, mind a pozitív gastrooesophagealis reflux betegség kezelésére használnak. Bár a PPI-k hatékonyabbak a H2-blokkolóknál a GERD kezelésében, terhes nőknél nem alkalmazzák őket olyan gyakran. Ezért a terápiás szerek ezen osztályának terhesség alatti biztonságossági adatai még korlátozottabbak. Az uralkodó vélemény az, hogy a PPI-ket terhesség alatt csak olyan betegeknél szabad alkalmazni, akiknél endoszkóposan igazolt súlyos vagy szövődményes GERD alakul ki, és akik nem reagálnak a H2-blokkolókra.
A rendelkezésre álló PPI gyógyszerek közé tartozik az omeprazol, az ezomeprazol, a lanszoprazol, a dexlanszoprazol, a rabeprazol és a pantoprazol. Biztonsági szempontból az FDA az omeprazolt a C osztályú gyógyszernek minősíti a potenciális magzati toxicitás miatt (állatkísérletek alapján), míg a többi PPI a B osztályba tartozik.[ 32 ]
Omeprazol
Az omeprazolt az FDA a C kategóriába sorolja, mivel emberi dózisban dózisfüggő embrionális/magzati halált okoz patkányokban és nyulakban teratogén hatások nélkül.
Másrészt az omeprazol biztonságosságáról is találhatók információk a szakirodalomban.
Számos prospektív vizsgálat is megerősíti a PPI-k, és különösen az omeprazol biztonságosságát terhes nőknél.
Az általánosított világtapasztalat lehetővé tette az AstraZeneca vállalat számára, hogy engedélyezze az eredeti omeprazol (Losec MAPS) gyógyszer alkalmazását terhesség alatt, az orvosi használatra vonatkozó utasításokban kijelentve, hogy "a vizsgálatok eredményei azt mutatták, hogy az omeprazolnak nincsenek mellékhatásai a terhes nők, a magzat vagy az újszülött egészségére nézve. A Losek MAPS terhesség alatt alkalmazható."
Lanszoprazol
Vemhes patkányokon és nyulakon végzett kísérleti vizsgálatok kimutatták, hogy a lanszoprazol az embereknek ajánlott adagok 40-szeresével, illetve 16-szorosával magasabb dózisokban nem befolyásolja negatívan a termékenységet, és nem magzatkárosító.
A gyógyszer klinikai alkalmazásának biztonságosságára vonatkozó adatok a terhességi időszakban korlátozottak. A probléma legbiztonságosabb megoldása a gyógyszer terhesség alatti alkalmazásának elkerülése, különösen az első trimeszterben, de ha lansoprazol-terápiára van szükség, vagy ilyen terápiát a terhesség korai szakaszában végeztek, a magzatra gyakorolt kockázat nagyon csekélynek tűnik.
Rabeprazol, pantoprazol, ezomeprazol
A gyártók által szolgáltatott információk szerint a patkányokon és nyulakon végzett kísérleti adatok a gyógyszerek terhesség alatti alkalmazásának biztonságosságát jelzik. Azonban az irodalomban nincsenek információk ezen gyógyszerek embereken történő alkalmazásáról, ezért jobb kerülni a rabeprazol, pantoprazol és ezomeprazol alkalmazását a GERD (gasztroözofageális reflux betegség) kezelésében terhes nőknél.
A rabeprazol terhesség alatti alkalmazását nem vizsgálták embereken; azonban az állatkísérletek adatai és az egyéb protonpumpa-gátlók (PPI) emberi alkalmazása alapján a rabeprazol várhatóan biztonságosan alkalmazható terhesség alatt.[ 33 ]
Az aspirációs szindróma megelőzése a szülés során
A várandós nőknél nagy a gyomoraspiráció kockázata a szülés során, különösen, ha a szülés altatásban történik. A Mendelson-szindróma, vagyis a sav aspirációs szindróma az altatás okozta szülészeti morbiditás és halálozás leggyakoribb oka. Ezért olyan fontos ennek a szövődménynek a megelőzése a szülés során. Összefoglalva a különböző kutatók által szerzett adatokat, arra a következtetésre juthatunk, hogy a gyermek biztonsága szempontjából a szülés vagy a sebészeti beavatkozás során a sav aspirációs szindróma megelőzésének legmegfelelőbb módja a H2-hisztamin receptor blokkolók, különösen a ranitidin adása. Számos tanulmány bizonyítja ezt a tényt, és azt mutatja, hogy a gyógyszer vajúdó nőknek történő felírásakor nem figyeltek meg negatív hatást a kontrakciók gyakoriságára és erősségére, a magzati szívverésre vagy az Apgar-pontszámra. Ezenkívül a születést követő 24 órán belül nem észleltek negatív hatást az újszülöttek gyomornedvének savasságára. A szülés vagy császármetszés során a sav aspirációs szindróma megelőzésére PPI-k is felírhatók, amint azt az FDA szakértőinek következtetései is bizonyítják.
Következtetés
Figyelembe véve az ebben a fejezetben bemutatott összes információt, a következő algoritmus javasolható a GERD (gasztroözofageális reflux betegség) kezelésére terhes nőknél. Enyhe esetekben elegendő lehet az étrend előírása és az életmódbeli ajánlások betartása.
Ha nincs hatás, a gyógyszeres terápiát savlekötők (1 terápiás adag naponta 3-szor étkezés után 1 órával, és 4. alkalommal éjszaka) vagy szukralfát (1 g naponta 3-szor) adagolásával kell megkezdeni.
Ha ez a terápiás megközelítés hatástalan, a beteggel folytatott átfogó problémamegbeszélés után, beleértve az ajánlott gyógyszerek biztonságossági profilját is, H2-hisztamin receptor blokkolók írhatók fel (naponta egyszer este, vacsora után). A legtöbb kutató szerint a ranitidin 150 mg/nap dózisban (este egyszer, étkezés után) biztonságos.
A PPI-k tartalék gyógyszerek a súlyos és szövődményes GERD (gasztroözofageális reflux betegség) kezelésére az előzetes EGDS után. Úgy tűnik, hogy az eredeti omeprazolt kell előnyben részesíteni, amely az összes PPI közül a legjobb biztonsági profillal rendelkezik. Természetesen a terhesség első trimeszterében nem ajánlott antiszekréciós gyógyszereket felírni.
A GERD (gasztroözofageális reflux betegség) sebészeti kezelését terhesség alatt nem végzik.
A GERD kezelése szoptatás alatt
Bár a GERD fő tünetei általában a szülés után hamar megszűnnek, egyes nők a szülés utáni időszakban is tapasztalhatnak reflux tüneteket, különösen gyomorégést, és gyógyszeres kezelésre szorulnak.
Megállapították, hogy a GERD (gasztroözofageális reflux betegség) kezelésében alkalmazott szisztémás gyógyszerek többsége kiválasztódik az anyatejbe, és hátrányosan befolyásolhatja a gyermek fejlődését. A gyógyszerek szoptatás alatti, valamint terhes nőknél történő alkalmazásának biztonságosságát kísérleti adatok és a szoptató anyák általi alkalmazásukra vonatkozó szakirodalom támasztja alá.
A nem felszívódó savlekötők (alumínium-hidroxid, magnézium-triszilikát) nem halmozódnak fel az anyatejben, ezért biztonságosnak tekinthetők.
Minden H2-blokkoló kiválasztódik az anyatejbe, így elméletileg negatívan befolyásolhatják az újszülöttek gyomortartalmának savasságát, gátolhatják a gyógyszermetabolizmust és stimulálhatják a központi idegrendszert. 1994-ben az Amerikai Gyermekgyógyászati Akadémia a ranitidint és a famotidint biztonságos szoptatási gyógyszerként osztályozta, a famotidin előnyösebb, mivel kisebb mértékben halmozódik fel az anyatejben. A nizatidint jobb nem felírni a szoptatás alatt álló nőknek, mivel hatását kevéssé tanulmányozták.
Hasonlóképpen keveset tudunk a PPI-k anyatejbe történő kiválasztódásáról és biztonságosságukról a csecsemő számára. Úgy tűnik, hogy a PPI-k bejutnak az anyatejbe, mivel viszonylag alacsony molekulatömegűek. Az omeprazol szoptatás alatti alkalmazásáról szóló egyetlen publikált tanulmány arra utal, hogy biztonságosan alkalmazható embereknél. Egy patkányokon végzett kísérleti vizsgálat kimutatta, hogy a gyógyszer a patkánykölykök súlygyarapodásának lassulását eredményezte. Ezért a megfigyelések korlátozott száma miatt a PPI-k alkalmazása nem ajánlott szoptatás alatt. A súlyos GERD-ben szenvedő nőknek, akik krónikus szekréciógátló terápiát igényelnek, vagy abba kell hagyniuk a szoptatást, és folytatniuk kell a kezelést, vagy más osztályba tartozó gyógyszereket kell használniuk.
Így terhesség és szoptatás alatt a GERD kezelésére jobb előnyben részesíteni azokat a gyógyszereket, amelyek hatását évek óta jól tanulmányozták, az új gyógyszerekkel szemben. Csak az orvos szigorú ellenőrzése a terhes nők gyógyszerbevitele felett, a körültekintő terápia minimalizálja a lehetséges nemkívánatos hatások kockázatát.
Megelőzés
A GERD-ben szenvedő betegek számára kidolgozott általános „rendszer” és étrendi intézkedések betartásából áll.

