A cikk orvosi szakértője
Új kiadványok
Hyperplasticus gastritis: tünetek, kezelés, diéta, prognózis
Utolsó ellenőrzés: 04.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
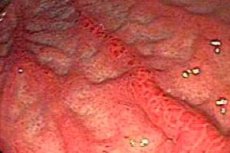
A hiperplasztikus gasztritisz a krónikus gyomorbetegségek egyik morfológiai típusa, amelyben a gyomornyálkahártya kóros elváltozásait a sejtek fokozott proliferatív aktivitása okozza. Ez bizonyos szerkezeti és funkcionális rendellenességekhez vezethet, és gyakran a gyomornyálkahártya gyulladásával jár.
Járványtan
A klinikai gasztroenterológiában a hiperplasztikus gasztritiszt a gyomor viszonylag ritkán észlelt patológiájának tekintik, amely – a krónikus gyomorbetegségek között – a diagnosztizált esetek körülbelül 3,7-4,8%-át teszi ki.
Például a Journal of Clinical Investigation szerint az óriás hipertrófiás gasztritisz mind a gyermekeket, mind a felnőtteket érinti; felnőtteknél a gyomornyálkahártya-patológia ezen ritka formája 30 és 60 év között alakul ki, és ez az állapot férfiaknál három-négyszer gyakrabban észlelhető, mint nőknél.
De a polipos hiperplasztikus gasztritisz, még mindig tisztázatlan okok miatt, sokkal gyakrabban érinti a 40-45 éves nők gyomornyálkahártyáját.
Okoz hyperplastikus gastritis
Ha a gyomor endoszkópos vizsgálatának eredményeként a nyálkahártya sejtjeinek fokozott mitózisának területeit észlelik, a gasztroenterológusok hiperplasztikus gasztritisz diagnózist állíthatnak fel.
Az ilyen típusú gyomorelváltozás legfontosabb morfológiai jellemzője a nyálkahártya proliferációja (hipertrófiája) – a mirigyhámsejtek számának növekedése és elrendezésük megváltozása, valamint a nyálkahártya normális redőzött szerkezetének megzavarása miatt (ami lehetővé teszi az egészséges gyomor belső felületének növekedését étkezés után). Ebben az esetben vastagabb, kevésbé mozgékony (merev) redők megjelenése figyelhető meg, amelyek megakadályozzák a gyomor normális perisztaltikáját. A gyomor különböző részeinek felszínének laza, elasztinrostokat tartalmazó szubmukózus (submukózus) rétegében gyakran találhatók különböző méretű (egyes vagy többszörös) hipertrófiás csomók vagy polipoid képződmények.
A gyomor emésztési folyamata és fiziológiai funkciói rendkívül összetettek, és a hiperplasztikus gasztritisz specifikus okait továbbra is vizsgálják. A gyomorban hosszú időn keresztül előforduló hiperplasztikus folyamatok etiológiája számos tényezőhöz kapcsolódik:
- az általános anyagcserezavarok, amelyek negatívan befolyásolják a gyomornyálkahártya regenerációs folyamatát;
- autoimmun patológiák jelenléte (káros vérszegénység);
- citomegalovírus fertőzés és a Helicobacter pylori baktérium aktiválódása;
- a gyomor nyálkahártyájának és a gyomorfekély mirigyeinek mukoid szekréciójának neurohumorális és parakrin szabályozásának zavara;
- perifériás vér eozinofília (parazita betegségek, például aszkariázis, anisakiázis vagy nyirokfilariázis miatt);
- genetikailag meghatározott hajlam a gyomor fundus mirigyeinek polipózisára és adenomatózus polipózisra (amelyet a β-catenin és az APC gének mutációi okoznak);
- autoszomális domináns Zollinger-Ellison szindróma, amely a MEN1 tumorszupresszor gén mutációit foglalja magában;
- a gyomor különböző veleszületett rendellenességei és szöveteinek differenciálódása (például Cronkhide-Canada szindróma ).
Kockázati tényezők
A szakértők a hiperplasztikus gasztritisz kialakulásának kockázati tényezőiként említik az étkezési zavarokat; bizonyos élelmiszerekre való allergiát; az esszenciális vitaminok hiányát; az alkohol és a rákkeltő vegyületek toxikus hatását, a súlyos veseelégtelenséget és a hiperglikémiát. A hiperacid gasztritisz és a gastrooesophagealis reflux betegség erős, savszekréciót gátló gyógyszerekkel (omeprazol, pantoprazol, rabeprazol stb.) történő kezelése esetén megnő a polipok növekedésének kockázata, amelyek a fő mirigyek és a foveolusok (gyomorüregek, amelyekbe a mirigyek kivezetnek) területén jelennek meg. Valószínűleg a kóros folyamat ilyen lokalizációja azzal a ténnyel jár, hogy a gyomornyálkahártya regenerációja a károsodás során pontosan a gyomorüregek területét borító nyálkahártya sejtjeinek köszönhető.
Pathogenezis
A szakértők a fent említett protonpumpa-gátlók hosszan tartó alkalmazása esetén a test és a gyomor antrumjának atrófiás-hiperplasztikus gasztritiszének patogenezisét a neuroendokrin enterokromaffin-szerű sejtek (ECLS) noduláris hiperpláziájának kialakulásának lehetőségével is társítják.
Az esetek közel 40%-ában a gyermekeknél előforduló hiperplasztikus gasztritisz limfocitás gasztritisz formájában jelentkezik, erózióval és T-limfocita-infiltrátumok (CD4 és CD8 T-sejtek) jelenlétével a gyomornyálkahártya felső rétegében. Ez a patológia gyakrabban fordul elő glutén intoleranciában (lisztérzékenység) vagy felszívódási zavarban szenvedő gyermekeknél.
A hiperplasztikus gasztritisz patogenezise a gyomornyálkahártya hámsejtjeinek túlzott számában nyilvánul meg, amelyek gyomornyálkát választanak ki. Ez nyilvánvalóan a TGF-α (transzformáló növekedési faktor alfa) mitogén polipeptid fokozott termelésének köszönhető, amelynek molekulái az epidermális növekedési faktor receptorokhoz (EGFR) kötődnek, serkentik a gyomornyálkahártya sejtjeinek osztódását és a mucin termelését, miközben egyidejűleg gátolják a parietális sejtek savszintézisét.
Tünetek hyperplastikus gastritis
A hiperplasztikus gasztritisz tünetei nem specifikusak és nagymértékben változnak, de a gasztroenterológusok a következőket foglalják magukban a patológia lehetséges klinikai megnyilvánulásainak listájában: gyomorégés, rothadt ízű böfögés, a nyelv hátulján lévő lepedék, hányinger, fokozott gázképződés, gyomortáji fájdalom (fájó, nyomó vagy görcsös), hányás.
A betegség azonban gyakran látensen zajlik le, és a hiperplasztikus gasztritisz szinte minden típusának első jelei a kellemetlen nehézségi érzés a gyomorban, amely röviddel az étkezés után jelentkezik (különösen, ha az étel zsíros és fűszeres, és a gyomornedv savassága megnő).
Így erozív-hiperplasztikus gasztritisz esetén a betegek gyomorfájdalmakra panaszkodnak, amelyek járás vagy a test hajlítása közben erősödhetnek. Egyeseknél tavasszal súlyosbodik a betegség, véres széklet (melena) megjelenésével. Vér is lehet a hányadékban.
Az óriás hipertrófiás gasztritisz legtöbb esetben tünetmentes. Egyes betegek azonban gyomortáji fájdalmat, hányingert hányással és hasmenést tapasztalhatnak. Emellett étvágytalanság és testsúlycsökkenés, hipoalbuminémia (alacsony albumintartalom a vérplazmában) és a gyomorszövet ezzel járó duzzanata is megfigyelhető. Gyomorvérzés is lehetséges.
Forms
Jelenleg nincs egységes osztályozása a hiperplasztikus gasztritisznek, de a gasztroenterológusok az úgynevezett Sydney-i osztályozási rendszert használják a gasztritiszre (amelyet a 9. Gasztroenterológiai Világkongresszus résztvevői fogadtak el).
A szakértők hangsúlyozzák, hogy – függetlenül a lokalizációtól, a súlyosságtól és a stádiumtól (exacerbáció vagy remisszió) – ez krónikus hiperplasztikus gasztritisz. A hazai gasztroenterológiában a patológia következő típusait különböztetik meg:
- A fokális hiperplasztikus gasztritisz vagy noduláris endokrin sejtes hiperplázia egy bazálisan elhelyezkedő jóindulatú gyomor karcinoid tumor (<1-1,5 cm méretű) kialakulása, amely az endokrin enterokromaffin sejtek hiperpláziája következtében alakul ki, amelyek proliferációját a hipergasztrinémia (a gasztrin hormon túlzott termelése) stimulálja. Leggyakrabban ez a patológia krónikus atrófiás gasztritiszben, B12-vitamin-hiányban (vészes anémia), valamint a MEN1 tumorszupresszor gén mutációiban (ami többszörös endokrin neopláziához vezet) szenvedő betegeknél figyelhető meg.
- A diffúz hiperplasztikus gasztritiszt olyan esetekben diagnosztizálják, amikor a gyomornyálkahártya hipertrófiás változásai bármilyen etiológiában többszörösek.
- A felületes hiperplasztikus gasztritiszt a gyomornyálkahártya felső egyrétegű prizmás hámjának kóros folyamatában való részvétel jellemzi.
- Polipózisos hiperplasztikus gasztritisz, amelyet sok szakember atrófiás-hiperplasztikusként definiál, és hivatalosan multifokális atrófiás gasztritisznek nevezik fokális hiperpláziával. A gyomorfalak nyálkahártyáján több mirigyes szövetsejtekből álló polip megjelenése Helicobacter pylori fertőzéssel, valamint autoimmun etiológiájú hipoklorhidriával és hipergasztrinémiával jár. A patológia általában felnőttkorban kezd megnyilvánulni, fokális és diffúz formái is vannak.
- Az erozív-hiperplasztikus gasztritisz vagy limfocitás-eróziós gasztritisz (amelyet fentebb már említettünk) nemcsak a gyomornyálkahártya leukocita-infiltrációi és redőinek hipertrófiája jellemzi. Megfigyelhetők göbös képződmények és a nyálkahártya krónikus eróziós területei (különösen a szív-, a fundus- és a pylorus mirigyek foveoláinak területén). Ebben az esetben a gyomornedv savassága eltérő lehet.
- A hiperplasztikus granuláris gasztritisz (vagy granulált) a nyálkahártya fokális hipertrófiájaként osztályozható, amikor több 1-3 mm-es félgömb alakú kinövés képződik rajta, ami a nyálkahártya duzzadását és csomósodását okozza. Ugyanakkor megfigyelhető az izomlemez, a submucosa, valamint a gyomor nyálkahártyájának és izommembránjának redőinek merevsége. A tipikus lokalizáció az antrális szakasz, amelynek nyálkahártyájában nagyszámú további szekréciós sejt található szemcsés citoplazmával és nyálkahártya-granulumok bevonásával, amelyek nyálkás szekréciót termelnek. A klinikai megfigyelések szerint ez a patológia gyakrabban észlelhető középkorú férfiaknál.
- A hiperplasztikus reflux gasztritist a nyombél tartalmának a gyomorba történő refluxja kíséri, ami a gyomor nyálkahártyájának hámrétegét károsítja a nyombél szekrécióját alkotó komponensek (különösen az epesavak).
- Az antralis hiperplasztikus gasztritisz vagy merev antralis gasztritisz a nyálkahártya fiziológiailag normális domborzatának megzavarásában, akár a redők irányának megváltozásában, valamint a felszínükön polipos képződmények jelenlétében nyilvánul meg. Emiatt a fundikus mirigyek fő és parietális sejtjei sorvadhatnak, ami achlorhydriához (a sósavtermelés megszűnéséhez) vezet. Ezenkívül a gyomor pylorus része deformálódik és szűkül, a gyomor perisztaltikája pedig csökken.
A ritka örökletes kórképek közül említhető az óriás hipertrófiás gasztritisz - a krónikus hipertrófiás poliadenomatózus gasztritisz vagy Menetrier-kór. Jellemzője a gyomorüregek nyálkahártyájának hipertrófiája, a gyomorredők jelentős növekedése, a HCl elégtelen szekréciója és a védő gyomornyálkahártya túlzott termelése. Az alacsony sósavszint a fehérjék emésztésének és a tápanyagok felszívódásának képtelenségéhez vezet, ami hasmenést, fogyást és a lágy szövetek perifériás ödémáját okozza. Mivel azonban a gyulladás minimális vagy hiányzik, a Menetrier-kórt az orvosi szakirodalom hiperplasztikus gasztropátia egyik formájának minősíti.
Végül létezik aktív hiperplasztikus gasztritisz, amely a nyálkahártya hiperplázia gócainak három fokos leukocita (neutrofil) infiltrációjával jár. Lényegében ez krónikus hiperplasztikus gasztritisz, amelyben a gyulladásos folyamat súlyosságát, amelyet a szövetminták szövettani vizsgálata határoz meg, a polinukleáris T-sejtek gyomornyálkahártya struktúráiba való behatolásának mértékétől függően rangsorolják.
Komplikációk és következmények
A hiperplasztikus gasztritisz leggyakoribb következményei és szövődményei:
- a gyomornyálkahártya szerkezetének változásai különböző súlyosságú atrófiával;
- a parietális sejtek számának csökkenése és károsodása, a savszintézis csökkenése és a gyomor emésztőfunkcióinak romlása;
- atónia és károsodott gyomormozgás, ami tartós diszpepsziához és részleges gasztroparézishez vezet;
- hipoproteinémia (a szérumfehérje szintjének csökkenése);
- anémia;
- fogyás.
Az előrehaladott hiperplasztikus granuláris gasztritisz veszélyezteti a gyomorfekély, sőt a rák kialakulását is. Az óriás hipertrófiás gasztritisz hipoklorhidriához vezet; a szakértők megjegyzik, hogy ez a patológiai forma képes a gyomor rákos daganatává degenerálódni.
A nyálkahártya enterokromaffin-szerű sejtjeinek fokális hiperpláziája gyomorrákhoz is vezethet. Egyes adatok szerint a polipos hiperplasztikus gasztritisz száz esetből közel 20-ban rosszindulatúvá válik.
Diagnostics hyperplastikus gastritis
A hiperplasztikus gasztritisz diagnózisának fő módszere az endogasztroszkópia (endogastroduodenoszkópia). Az endoszkópos instrumentális diagnosztika nemcsak a gyomornyálkahártya kórosan megváltozott területeinek vizualizálását teszi lehetővé, hanem biopsziát is: szövetrészecskéket vesznek a későbbi hisztokémiai vizsgálathoz. Radiográfiát, gyomor ultrahangot és elektrogasztrográfiát is alkalmaznak.
Laboratóriumi vizsgálatokat végeznek, amelyek során a következő elemzéseket veszik figyelembe:
- klinikai és biokémiai vérvizsgálat;
- vérvizsgálat eozinofilekre;
- IF vérvizsgálat Helicobacter pylori jelenlétére;
- gyomornedv a pH-érték meghatározására;
- vérvizsgálat a CA72-4 gyomorrák tumor markerére;
- széklet elemzés.
Mit kell vizsgálni?
Hogyan kell megvizsgálni?
Milyen tesztekre van szükség?
Megkülönböztető diagnózis
Differenciáldiagnózist végeznek annak érdekében, hogy megkülönböztessék a gyomornyálkahártya hiperplázia összes említett típusát más gasztritisztől, gyomor- és nyombélbetegségektől és gyomorrákoktól.
Ki kapcsolódni?
Kezelés hyperplastikus gastritis
Napjainkban a hiperplasztikus gasztritisz tüneti kezelését végzik, amely figyelembe veszi a betegség etiológiáját, típusát és főbb megnyilvánulásait. És természetesen a gyomornedv savasságának szintjét.
Ha a H. pylori teszt pozitív, a baktériumok eradikációs kúráját írják fel, amely magában foglalja az azalid antibiotikumot, azitromicint (Sumamed) - három napig, két kapszulát (1 g), valamint a makrolid csoport antibakteriális gyógyszerét, a klaritromicint (Aziclar, Claritsin) - 14 napig, 500 mg-ot naponta kétszer. Ezen gyógyszerek mellékhatásai közé tartoznak a gyomor-, epehólyag- és belek problémái, fejfájás, tachycardia, paresztézia stb.
Ha a pH <5-6, gyógyszerekre van szükség a savkiválasztás csökkentésére: Ranitidin tabletták (0,3 g naponta egyszer); Quamatel (20 mg naponta kétszer); Misoprosztol (Cytotec) - egy tabletta naponta háromszor.
A bizmut-szubcitrátot (Ventrisol, Bismofal, De-Nol Sucralf stb.), valamint az alumíniumvegyületeket (Gelusil, Compensan, Gastal stb.) tartalmazó termékek védik a sérült nyálkahártyát a gyomorsav hatásaitól. A Bruscopan és a Pirenzepin (Gastrocepin, Gastril, Riabal) segítenek a fájdalom enyhítésében. További információ a gyógyszerek adagolásáról, ellenjavallatairól és mellékhatásairól a „ Gyomorfekély tabletta” és a „Hasi fájdalom tabletta” című cikkekben található.
Nyálkahártya-sorvadás esetén az orvosok P-vitamin és B-vitaminok, különösen cianokobalamin (B12) szedését javasolják. A hipoproteinémiával járó állapot korrigálására metionin alkalmazható (naponta háromszor 0,5-1,5 g két-három héten keresztül).
Erre a patológiára a homeopátia többkomponensű gyógymódot kínál parenterális és belső használatra (naponta vagy minden második nap) - egy oldatot a Mucosa compositum ampulláiban.
Sebészeti kezelést súlyos fokális és polipos hiperplasztikus gasztritisz esetén, valamint időszakos gyomorvérzés esetén lehet végezni.
És hogyan történik a fizioterápiás kezelés, részletesen leírja a kiadvány - Krónikus gyomorhurut fizioterápiája
A gyomor hiperplasztikus gasztritiszének diétája nagy terápiás potenciállal rendelkezik – mint az emésztőrendszer legtöbb betegsége esetében, olvassa el a cikket – Diéta gasztritisz esetén
Népi gyógymódok
A hiperplasztikus gasztritisz hagyományos kezelése gyógynövényes kezelést foglal magában főzetek és vízinfúziók formájában, amelyeket egy evőkanál növényi anyag 200-250 ml vízre vonatkoztatva készítenek el.
A gyógynövények leggyakrabban a következők használatát javasolják: kamilla (virág), útifű (levél), körömvirág (virág), cinquefoil és kakukkfű (gyógynövény).
A kétlevelű orchis (Orchis bifolia) és a lizinka gyökereinek főzete gyomorburokként működik (naponta háromszor 50-60 ml-t kell bevenni). Az Ivan-tea (tűzfű) forrázata, naponta négyszer egy evőkanállal, segít enyhíteni a gyomornyálkahártya gyulladását.
További információ a kezelésről
Megelőzés
A megelőzés egyelőre csak az étkezés rendjére és rendszerességére vonatkozik, amelynek napi ötszöri étkezésnek kell lennie, és valamivel több fehérjetartalmú terméket kell tartalmaznia. Fontos a megfelelő mennyiségű vitamin (de zöldségekben és gyümölcsökben, durva rost nélkül) és víz (legalább napi öt pohár) fogyasztása.


 [
[