A cikk orvosi szakértője
Új kiadványok
Metasztázis a májban
Utolsó ellenőrzés: 07.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
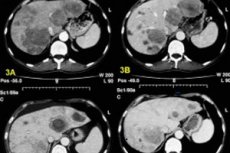
A máj a hematogén tumoráttétek leggyakoribb lokalizációja, függetlenül attól, hogy az elsődleges tumort a portális véna rendszer vagy a szisztémás keringés más vénái drenálják-e.
A májáttétek gyakoriak számos rákos megbetegedésben, különösen azokban, amelyek a gyomor-bél traktusból, az emlőből, a tüdőből és a hasnyálmirigyből erednek. A kezdeti tünetek általában nem specifikusak (pl. fogyás, jobb felső negyedbeli kellemetlenség), de néha az elsődleges rák tüneteivel együtt jelentkeznek. Májáttét gyanúja merül fel fogyás, hepatomegalia és a májáttétek fokozott kockázatával járó primer daganatok esetén. A diagnózist általában képalkotó vizsgálatokkal igazolják, leggyakrabban ultrahanggal vagy kontrasztanyagos helikális CT-vel. A kezelés általában palliatív kemoterápiát foglal magában.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Járványtan
A rákos betegek körülbelül egyharmadánál, gyomor-, mell-, tüdő- és vastagbélrák esetén pedig a betegek felénél észlelhetők májáttétek. A következő leggyakoribb májáttétek a nyelőcsőrák, a hasnyálmirigyrák és a melanoma. A prosztata- és petefészekrákból származó májáttétek rendkívül ritkák.
Az áttétes májrák gyakoribb, mint az elsődleges májrák, és néha a gyomor-bél traktusban, az emlőben, a tüdőben vagy a hasnyálmirigyben lévő rosszindulatú daganat első klinikai megnyilvánulása.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
Pathogenezis
A szomszédos szervek rosszindulatú daganatai általi májinvázió, a nyirokutakon keresztüli retrográd áttétképződés és az erek mentén történő terjedés viszonylag ritka.
A portális vénás rendszer rosszindulatú daganataiból jutnak be a májba a portális vénás rendszer embóliái. Előfordulhat, hogy a méh és a petefészkek, a vesék, a prosztata vagy a húgyhólyag primer daganatai behatolnak a szomszédos szövetekbe, amelyek a portális vénás rendszerbe ömlenek, ami embóliás áttétekhez vezethet a májban; azonban ezekből a szervekből a májáttétek rendkívül ritkák.
A májartérián keresztüli áttétképződés, ami gyakran előfordul, szövettanilag nehezen állapítható meg, mivel a kép ugyanaz, mint az intrahepatikus áttétek esetében.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ]
Makroszkopikus kép
A májkárosodás mértéke változó lehet. Mikroszkóposan mindössze 1-2 nyirokcsomó észlelhető, vagy jelentősen megnagyobbodott, áttétekkel „tömött” máj is kimutatható. A máj tömege gyakran eléri az 5000 g-ot. Leírtak egy esetet, amikor az áttétek által érintett máj tömege 21 500 g volt. Az áttétek általában fehérek és éles határokkal rendelkeznek. A daganat konzisztenciája a daganatsejtek és a rostos stroma térfogatának arányától függ. Néha megfigyelhető a daganat központi részének lágyulása, nekrózisa és vérzéses beszűrődése. Az áttétes nyirokcsomók központi nekrózisa az elégtelen vérellátás következménye; a máj felszínén visszahúzódások megjelenéséhez vezet. A perihepatitisz gyakran a periférián elhelyezkedő áttétes nyirokcsomók felett alakul ki. A nyirokcsomókat néha vénás hiperémia zóna veszi körül. Gyakran megfigyelhető a portális vénába való invázió. Az artériákat ritkán érintik a daganattrombusok, bár rosszindulatú szövet veheti körül őket.
A tumorsejtek gyorsan áttétet képeznek, a máj nagy területeit érintve mind a perivaszkuláris nyirokutakon, mind a vena portae ágain keresztül.
Az angiográfiás eredmények azt mutatják, hogy a hepatocelluláris karcinómával ellentétben a májáttétek artériás vérellátása gyenge. Ez különösen igaz a primer gyomor-bélrendszeri daganatok áttéteire.
Szövettani vizsgálat
A májmetasztázisok szövettani szerkezete megegyezhet az elsődleges daganatéval. Ez azonban nem szabály; gyakran az elsődleges elváltozás egy erősen differenciált daganat, míg a májmetasztázisai olyan rosszul differenciáltak lehetnek, hogy eredetük szövettani vizsgálattal nem állapítható meg.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
Tünetek májáttétek
A korai májáttétek tünetmentesek lehetnek. A nem specifikus tünetek (pl. fogyás, étvágytalanság, láz) eleinte a leggyakoribbak. A máj megnagyobbodhat, kemény és érzékeny lehet; a könnyen tapintható csomókkal járó kifejezett hepatomegalia progresszív betegséget jelez. Ritka, de jellemző tünetek közé tartozik a májon érzett súrlódás, a mellhártyagyulladásos mellkasi fájdalom és a jobb oldali fájdalom. Lépmegnagyobbodás néha kialakul, különösen hasnyálmirigyrák esetén. A daganat disszeminációja a hashártya érintettségével ascitest okozhat, de a sárgaság általában hiányzik vagy enyhe, kivéve, ha a daganat epeúti elzáródást okoz. A terminális stádiumban a progresszív sárgaság és a hepatikus encephalopathia halált jelez.
A klinikai kép a májmetasztázisok tüneteiből és az elsődleges daganat tüneteiből állhat.
A betegek rossz közérzetre, fokozott fáradtságra és fogyásra panaszkodnak. A has felső részén jelentkező puffadás és nehézség érzését a megnagyobbodott máj okozza. Néha akut vagy rohamokban jelentkező hasi fájdalom is előfordulhat, amely epeúti kólikát utánoz. Láz és izzadás is előfordulhat.
Jelentős fogyás esetén a betegek lesoványodnak, a has megnagyobbodik. A máj lehet normális méretű, de néha annyira megnagyobbodik, hogy kontúrjai láthatók a has felső részén. Az áttétes nyirokcsomók sűrű állagúak, néha köldökzsinórokkal a felszínükön. Súrlódási zaj hallható felettük. A rossz vérellátás miatt artériás zaj hiányzik. A lépmegnagyobbodás gyakori, még normális vena portae átjárhatóság esetén is. A sárgaság enyhe vagy hiányzik. Az intenzív sárgaság a nagy epevezetékek invázióját jelzi.
Az alsó végtagok ödémája és az elülső hasfal vénáinak tágulása az érintett máj által az alsó vena cava összenyomódását jelzi.
A jobb oldalon található supraclavicularis nyirokcsomók érintettek lehetnek.
A pleurális folyadékgyülem, néhány más helyi tünettel együtt, a tüdőbe áttéteket vagy a tüdőben lévő primer daganat jelenlétét jelezheti.
Az ascites kialakulása a hashártya érintettségét tükrözi a folyamatban, és bizonyos esetekben - a portális véna trombózisát. A portális véna trombózisa és a portális hipertónia következtében vérzés alakulhat ki. Az emlőrák, vastagbélrák vagy kissejtes tüdőrák májmetasztázisainak ritka szövődménye a mechanikus sárgaság kialakulása.
A metasztázisok a valódi májnagyobbodás leggyakoribb okai.
A hipoglikémia a májáttétek ritka tünete. Az elsődleges daganat általában szarkóma. Ritka esetekben a masszív daganatinfiltráció és a májparenchyma infarktusai fulmináns májelégtelenséghez vezethetnek.
Ha a vékonybél és a hörgők rosszindulatú karcinoid daganatait vazomotoros rendellenességek és hörgőszűkület kíséri, akkor a májban mindig több áttétet észlelnek.
A széklet elszíneződése csak az epevezeték teljes elzáródása esetén fordul elő. Ha az elsődleges daganat az emésztőrendszerben lokalizálódik, a rejtett vér székletvizsgálata pozitív lehet.
Hol fáj?
Mi bánt?
Diagnostics májáttétek
Májáttétek gyanúja esetén általában májfunkciós vizsgálatokat végeznek, de ezek általában nem specifikusak erre a patológiára. Általában az alkalikus foszfatáz, a gamma-glutamil-transzpeptidáz és néha - nagyobb mértékben, mint más enzimek - az LDP emelkedett; az aminotranszferázok szintje változó. A műszeres vizsgálatok meglehetősen érzékenyek és specifikusak. Az ultrahang általában informatív, de a kontrasztanyagos spirális CT gyakran pontosabb eredményt ad. Az MRI viszonylag pontos.
A májbiopszia végleges diagnózist ad, és akkor végzik, ha más vizsgálatok nem eléggé informatívak, vagy ha szövettani megerősítésre van szükség (pl. májmetasztázis sejttípusa) a kezelési módszer kiválasztásához. A biopsziát lehetőleg ultrahang- vagy CT-vezérlés alatt végzik.
 [ 46 ]
[ 46 ]
Biokémiai mutatók
Még nagy máj esetén is megőrizhető a funkciója. A viszonylag kis intrahepatikus epeutak összenyomódása nem feltétlenül jár sárgasággal. Az epe átfolyhat az ép epevezetékeken. A szérum bilirubinszint 2 mg% (34 μmol/l) fölé emelkedése a májkapu régiójában található nagy epeutak átjárhatóságának zavarát jelzi.
A máj áttétek okozta károsodásának biokémiai kritériumai közé tartozik az alkalikus foszfatáz vagy LDH fokozott aktivitása. A szérum transzaminázok fokozott aktivitása is lehetséges. Ha a szérum bilirubin koncentrációja, valamint az alkalikus foszfatáz, az LDH és a transzaminázok aktivitása a normál tartományon belül van, az áttétek hiányának valószínűsége 98%.
A szérumalbumin-koncentráció normális vagy enyhén csökkent. A szérumglobulin-szint emelkedett lehet, néha jelentősen. Az elektroforézis emelkedett alfa2- vagy γ-globulinszintet mutathat ki.
Egyes betegeknél karcinoembrionális antigént mutatnak ki a szérumban.
Az ascites folyadék fehérjetartalma megnövekedett, néha karcinoembrionális antigén is jelen van; az LDH aktivitása háromszor magasabb, mint a szérumban.
 [ 47 ], [ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ], [ 53 ]
[ 47 ], [ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ], [ 53 ]
Hematológiai változások
A neutrofil leukocitózis elég gyakori, néha a leukociták száma 40-50•10 9 /l-re emelkedik. Enyhe vérszegénység is előfordulhat.
 [ 54 ], [ 55 ], [ 56 ], [ 57 ]
[ 54 ], [ 55 ], [ 56 ], [ 57 ]
Májbiopszia
A májbiopszia diagnosztikai értéke megnő, ha vizuális kontroll mellett, ultrahanggal, CT-vel vagy peritoneoszkópiával végzik. A tumorszövet jellegzetes fehér színű és laza állagú. Ha a tumoroszlop nem nyerhető ki, minden vérrögöt vagy törmeléket meg kell vizsgálni tumorsejtek szempontjából. Még ha a tumorsejteket nem is lehet leszívni, a proliferáló és rendellenes epevezetékek és neutrofilek kimutatása az ödémás portális traktusokban, valamint a sinusoidok fokális tágulata áttétek jelenlétét jelzi a szomszédos területeken.
A preparátumok szövettani vizsgálata nem mindig teszi lehetővé az elsődleges daganat lokalizációjának megállapítását, különösen kifejezett áttét-anaplazia esetén. Az aspirált folyadék és a biopsziás preparátumok citológiai vizsgálata némileg növelheti a módszer diagnosztikai értékét.
Hisztokémiai festés különösen fontos citológiai vizsgálat és kis szövetminták esetén. A monoklonális antitestek, különösen a HEPPARI, amelyek reagálnak a hepatocitákkal, de nem az epevezeték-hámmal és a nem parenchimás májsejtekkel, megkülönböztethetik a primer májrákot az áttétes májráktól.
A májpunkciós biopszia során az áttétek kimutatásának valószínűsége nagyobb jelentős tumortömeg, nagy májméret és tapintható nyirokcsomók jelenléte esetén.
Röntgenvizsgálat
A hasi röntgenfelvétel megnagyobbodott májat mutat. A rekeszizom megemelkedhet és szabálytalan körvonalú lehet. Alkalmanként megfigyelhető az elsődleges rák vagy hemangioma meszesedése, valamint a vastagbél-, emlő-, pajzsmirigy- és hörgőrák áttétei.
A mellkasröntgen kimutathatja a kapcsolódó tüdőáttéteket.
A felső gyomor-bél traktus báriumos röntgenkontrasztvizsgálata lehetővé teszi a nyelőcső varixok, a gyomor balra elmozdulásának és a kis görbület merevségének vizualizálását. Az irrigoszkópia a májzug és a haránt vastagbél süllyedését mutatja.
Szkennelés
A szkennelés általában lehetővé teszi a 2 cm-nél nagyobb átmérőjű elváltozások azonosítását. Fontos meghatározni a daganatcsomók méretét, számát és elhelyezkedését, ami szükséges a máj reszekciójának lehetőségének felméréséhez és a beteg monitorozásához.
Az ultrahang egy egyszerű, hatékony diagnosztikai módszer, amely nem igényel nagy költségeket. Az ultrahangon az áttétek echogén gócként jelennek meg. Az intraoperatív ultrahang különösen hatékony a májáttétek diagnosztizálásában.
AG esetén az áttétek gócként jelennek meg, alacsony sugárelnyeléssel. A vastagbélből származó áttétek általában nagy avaszkuláris centrummal rendelkeznek, a periférián gyűrű alakú kontrasztanyag-felhalmozódással. A vastagbél reszekción átesett betegek körülbelül 29%-ánál a CT rejtett májáttéteket mutat. A kontrasztanyag késleltetett felhalmozódása növeli az áttétek kimutatásának gyakoriságát. Jodolipol kontrasztanyaggal végzett CT-vizsgálatot is alkalmaznak.
A T1 súlyozott MRI a legjobb módszer a vastagbélrák májáttéteinek kimutatására. A T2 súlyozott képek a metasztázisok melletti májszövet duzzanatát mutatják.
A vas-oxiddal vagy gadolíniummal végzett MRI érzékenyebb. A duplex színes Doppler ultrahang kevésbé kifejezett pangást mutat a portális vénában, mint májcirrózisban és portális hipertóniában.
 [ 61 ], [ 62 ], [ 63 ], [ 64 ], [ 65 ], [ 66 ], [ 67 ]
[ 61 ], [ 62 ], [ 63 ], [ 64 ], [ 65 ], [ 66 ], [ 67 ]
Diagnosztikai nehézségek
Egy diagnosztizált primer tumorral és májáttét gyanújával rendelkező betegnél általában nem lehet klinikai adatok alapján megerősíteni az áttétek jelenlétét. A megnövekedett szérum bilirubinszint, a szérum transzamináz aktivitás és az alkalikus foszfatáz lehetséges májáttétre utal. A diagnózis megerősítésére májaspirációs biopsziát, szkennelést és peritoneoszkópiát végeznek.
Egy másik diagnosztikai probléma, amely általában tisztán tudományos érdeklődésre tart számot, az elsődleges daganat ismeretlen helye a diagnosztizált áttétes májbetegségben. Az elsődleges daganat lehet emlőrák, pajzsmirigyrák vagy tüdőrák. A székletben végzett okkult vérvizsgálat pozitív eredménye a daganat gyomor-bél traktusban való lokalizációját jelzi. Az eltávolított bőrdaganatok kórtörténete és a névuszok jelenléte melanomára utal. A hasnyálmirigyrák gyanúja endoszkópos retrográd kolangiopankreatográfia szükségességét diktálja. A primer daganat lokalizációja általában a máj punkciós biopsziájának eredményei alapján határozható meg. Előfordul azonban, hogy a biopszia csak laphám, scirrhosis, hengeres vagy anaplasztikus sejteket mutat, de az elsődleges elváltozás lokalizációja ismeretlen marad.
Mit kell vizsgálni?
Ki kapcsolódni?
Kezelés májáttétek
A kezelés az áttétek kiterjedésétől függ. Szoros vagy többszörös áttéttel rendelkező vastagbélrák esetén a reszekció meghosszabbíthatja a túlélést. Az elsődleges daganat jellemzőitől függően a szisztémás kemoterápia zsugoríthatja a daganatot és meghosszabbíthatja a túlélést, de nem kuratív; az intraarteriális kemoterápia néha ugyanazokat az eredményeket éri el kevesebb vagy enyhébb szisztémás mellékhatásokkal. A máj sugárterápiája néha enyhíti a fájdalmat az előrehaladott áttétek esetén, de nem hosszabbítja meg a túlélést. Az előrehaladott betegség halálos, ezért a legjobb megközelítés a beteg palliatív ellátása és a család támogatása.
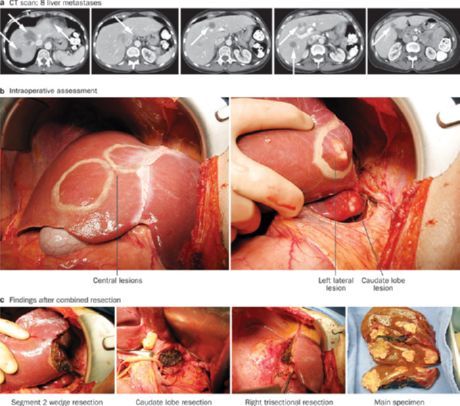
A kezelés eredményei továbbra sem kielégítőek. A kezelés nélküli, kedvezőbb prognózisú betegeknél (például májáttétekkel rendelkező végbélrákos betegeknél) specifikus kezeléssel javul az állapot. A legtöbb publikált eredmény kontrollálatlan vizsgálatokban származik. Mindazonáltal a kezelést minden esetben el kell végezni, hogy ne fosszuk meg a betegeket és hozzátartozóikat a reménytől. Azt a kezelési módszert választják, amely a lehető legnagyobb mértékben lassítja a daganat növekedését a legkevesebb mellékhatással.
Kombinált terápiát 5-fluorouracillal és mitoxantronnal végeznek metotrexáttal és lomusztinnal kombinálva. Súlyos mellékhatásokkal jár, és nincsenek kontrollált vizsgálatok eredményei. A legjobb kezelési eredményeket áttétes emlőrákban figyelték meg.
Az áttétek rezisztensek a sugárterápiára. Karcinoid szindróma esetén sebészeti beavatkozás javasolt, ami magas kockázattal jár. Az áttétes nyirokcsomók viszonylag könnyen eltávolíthatók. Úgy tűnik, hogy a májartéria azon ágainak embolizációja előnyösebb, amelyek a tumornyirokcsomókat táplálják. Más tumorok áttétei esetén zselatinhabbal történő artériás embolizációt is alkalmaznak.
Kemoterápiás gyógyszerek beadása a májartériába
Az elsődleges és másodlagos májdaganatok vérellátása főként a májartériából származik, bár a vena portae is kis szerepet játszik. Citosztatikumok adhatók a daganatnak a májartéria katéterezésével. A katétert általában a májartériába helyezik, a gyomor-nyombél artérián keresztül vezetik be. Az epehólyagot eltávolítják. A kemoterápiás gyógyszerként általában a floxuridint alkalmazzák, amelynek 80-95%-a felszívódik a májon keresztüli első áthaladás során. Beültethető infúzióval, fokozatosan, havonta adagolják 2 héten keresztül.
Ez a kezelés a betegek 20%-ánál tumorregressziót eredményez, 50%-uknál pedig állapotjavulást. Vastagbélrák esetén a túlélés ezzel a kezeléssel 26 hónapra nőtt a kontrollcsoport 8 hónapjához képest. Egy tanulmány szerint a regionális kemoterápia eredményei jobbak voltak, mint a szisztémás terápia eredményei. Egy másik vizsgálatban, amikor a kemoterápiát a májartérián keresztül adták be, 69 betegből 35-nél javulás mutatkozott, 9-nél nem változott az állapot, 25-nél pedig tumorprogressziót figyeltek meg.
A szövődmények között szerepelt a szepszis és a katéter diszfunkciója, a peptikus fekélyek, a kémiai epehólyag-gyulladás és hepatitisz, valamint a szklerotizáló cholangitis.
A máj artérián keresztüli gyógyszerperfúzió további kezelési módszerként alkalmazható májreszekció után.
Jelentés szól a krioterápia és a citosztatikumok májartérián keresztüli regionális perfúziójának kombinációjáról.
Ultrahang-kontroll alatt intersticiális lézeres fotokoagulációt is végeztek. A CT a tumor térfogatának 50%-os csökkenését mutatta ki.
Vastagbélrák áttétek eltávolítása
Az áttétes daganatok lassan nőnek, lehetnek magányosak, és többségük szubkapszulárisan lokalizálódik. Az érintett májterület reszekciója a betegek 5-10%-ánál elvégezhető. A műtét előtt májszkennelést végeznek. Az artériás portográfia során végzett CT nagy érzékenységű. Intraoperatív ultrahang is szükséges. A májreszekció olyan esetekben javallt, amikor a májban legfeljebb négy áttét van, és nincs más szervkárosodás vagy súlyos társbetegség. Minden negyedik betegnél a műtét során növelni kell a reszekció várható térfogatát, minden nyolcadik betegnél pedig el kell hagyni. Általában lobektómiát vagy szegmentektómiát végzünk.
Egy 607 reszekált áttéttel rendelkező beteg bevonásával végzett multicentrikus vizsgálatban a betegek 43%-ánál májáttétek kiújulását, 31%-ánál pedig tüdőáttétek kiújulását figyelték meg. A betegek 36%-ánál a kiújulást az első évben észlelték. A betegek 25%-a túlélte az 5 éves időszakot a tumor kiújulásának jelei nélkül. Egy másik vizsgálatban a 10 éves túlélési arány meglehetősen magas volt, elérte a 21%-ot. Ha a betegek szérumában a karcinoembrionális antigén koncentrációja nem haladta meg a 200 ng/ml-t, a reszekciós határ legalább 1 cm-re volt a tumortól, és a kimetszett májszövet tömege kevesebb volt, mint 1000 g, az 5 éves túlélés a kiújulás jelei nélkül meghaladta az 50%-ot. A kiújulás fokozott kockázata figyelhető meg azokban az esetekben, amikor a reszekció nem húzódik vissza kellő távolságra a tumortól, és ha az áttétek mindkét lebenyben lokalizálódnak. Egy 150 beteg bevonásával végzett vizsgálatban a májreszekció (a betegek 46%-a) átlagosan 37 hónapra növelte a várható élettartamot, a „nem radikális” reszekció után (a betegek 12%-a) a várható élettartam 21,2 hónap volt, a nem reszekálható daganatok esetében (a betegek 42%-a) pedig 16,5 hónap.
Azonban kontrollált vizsgálatokra van szükség a májmetasztázisok sebészeti kezelésének hatékonyságának végleges felméréséhez.
 [ 73 ], [ 74 ], [ 75 ], [ 76 ], [ 77 ]
[ 73 ], [ 74 ], [ 75 ], [ 76 ], [ 77 ]
Májátültetés
A metasztatikus rákos májtranszplantáció utáni kétéves túlélési arány átlagosan mindössze 6%.
A májátültetés hatékonyabbnak bizonyult a hasnyálmirigy endokrin daganataival és májáttéteivel rendelkező betegeknél, feltéve, hogy az elsődleges daganatot is eltávolították.
Előrejelzés
A prognózis a primer daganat helyétől és rosszindulatúságának mértékétől függ. Általában a betegek a májáttétek kimutatása után egy éven belül meghalnak. Összehasonlítólag kedvezőbb prognózis figyelhető meg a végbél- és vastagbéldaganatok esetén. A vastagbél reszekció utáni májáttéttel rendelkező betegek átlagos várható élettartama 12±8 hónap.

