A cikk orvosi szakértője
Új kiadványok
Goodpasture-szindróma: okok, tünetek, diagnózis, kezelés
Utolsó ellenőrzés: 12.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
A Goodpasture-szindróma egy autoimmun szindróma, amely alveoláris tüdővérzéssel és glomerulonephritisszel jár, amelyeket a keringő anti-GBM antitestek okoznak. A Goodpasture-szindróma leggyakrabban genetikai hajlamú, cigarettázó egyéneknél alakul ki, de a szénhidrogén-belégzés és a vírusos légúti fertőzések további lehetséges tényezők lehetnek. A Goodpasture-szindróma tünetei közé tartozik a nehézlégzés, köhögés, fáradtság, vérköpés és/vagy vérvizelés. A Goodpasture-szindróma gyanúja vérköpés vagy vérvizelés esetén merül fel, és a vérben lévő anti-GBM antitestek jelenléte igazolja. A Goodpasture-szindróma kezelése plazmacserét, glükokortikoidokat és immunszuppresszánsokat, például ciklofoszfamidot foglal magában. A prognózis jó, ha a kezelést a légzési vagy veseelégtelenség kialakulása előtt megkezdik.
A Goodpasture-szindrómát először Goodpasture írta le 1919-ben. A Goodpasture-szindróma glomerulonephritis és alveoláris vérzés kombinációja, anti-GBM antitestek jelenlétében. A Goodpasture-szindróma leggyakrabban diffúz alveoláris vérzés és glomerulonephritis kombinációjaként jelentkezik, de néha izolált glomerulonephritist (10-20%) vagy tüdőérintettséget (10%) okoz. A férfiakat gyakrabban érinti, mint a nőket.
Mi okozza a Goodpasture-szindrómát?
A betegség okát még nem határozták meg pontosan. Feltételezik a Goodpasture-szindróma genetikai hajlamát, markerének a HLA-DRW2 jelenlétét tekintik. Vélemények merülnek fel a korábbi vírusfertőzés (hepatitis A vírus és más vírusos betegségek), a munkahelyi veszélyek és a gyógyszerek (elsősorban a D-penicillamin) lehetséges szerepéről.
A Goodpasture-szindróma patogenezisének alapja az autoantitestek képződése a vesék és az alveolusok glomeruláris kapillárisainak bazális membránjai ellen. Ezek az antitestek az IgG osztályba tartoznak, a komplement C3 komponensének jelenlétében kötődnek az bazális membrán antitestjeihez, ami a vesék és a tüdő alveolusainak immungyulladásának kialakulásához vezet.
Az anti-GBM antitestek a IV. típusú kollagén 3-as láncának nem kollagén (NC-1) doménje ellen irányulnak, amely a legnagyobb koncentrációban a vese- és tüdőkapillárisok bazális membránjaiban található. A környezeti tényezőknek – dohányzás, vírusos ARI-k és hidrokarbonát szuszpenziók belélegzése (gyakrabban) – és ritkábban tüdőgyulladásnak való kitettség aktiválja az alveoláris kapilláris antigének bemutatkozását a keringő antitesteknek örökletes hajlamú embereknél (leggyakrabban ezek a HLA-DRwl5, -DR4 és -DRB1 allélok hordozói). A keringő anti-GBM antitestek az bazális membránokhoz kötődnek, megkötik a komplementet, és sejtes gyulladásos választ indukálnak, ami glomerulonephritis és/vagy tüdőkapilláris gyulladás kialakulásához vezet.
Valószínűleg van bizonyos közös vonás a vesék és az alveolusok glomeruláris kapillárisainak bazális membránjának autoantigénjeiben. Az autoantigén a kiváltó faktor károsító hatása alatt képződik. Egy ismeretlen kiváltó faktor károsítja és módosítja a vesék és a tüdő bazális membránjainak szerkezetét. A vesék glomeruláris bazális membránjainak lebomlási termékeinek kiválasztása lelassul és csökken, amikor azok károsodnak, ami természetes módon megteremti a vesék és a tüdő autoimmun károsodásának kialakulásának előfeltételeit. Még mindig nem teljesen ismert, hogy a bazális membrán melyik összetevője válik autoantigénné. Jelenleg feltételezik, hogy ez a vese glomeruláris bazális membránjának belső szerkezeti összetevője, a 4-es típusú kollagén α3-lánca.
A képződött immunkomplexek a glomeruláris kapillárisok bazális membránjai mentén rakódnak le, ami immun gyulladásos folyamat kialakulásához vezet a vese glomerulusában (glomerulonephritis) és alveolusaiban (alveolitis). Az immun gyulladás kialakulásában részt vevő fő sejtek a T-limfociták, monociták, endotheliociták, polimorfonukleáris leukociták és alveoláris makrofágok. A köztük lévő kölcsönhatást molekuláris mediátorok, citokinek (növekedési faktorok - vérlemezke, inzulinszerű, béta-transzformáló; interleukin-1, tumor nekrózis faktor stb.) biztosítják. Az immun gyulladás kialakulásában fő szerepet játszanak az arachidonsav metabolitok, a szabad oxigéngyökök, a proteolitikus enzimek és az adhéziós molekulák.
Az alveoláris makrofágok aktiválódása nagy jelentőséggel bír a Goodpasture-szindróma alveolitiszének kialakulásában. Aktivált állapotban körülbelül 40 citokint választanak ki. Az I. csoportú citokinek (kemotaxinok, leukotriének, interleukin-8) fokozzák a polimorfonukleáris leukociták tüdőbe jutását. A II. csoportú citokinek (növekedési faktorok - vérlemezke, makrofág) elősegítik a fibroblasztok tüdőbe jutását. Az alveoláris makrofágok az oxigén aktív formáit, proteázokat is termelik, amelyek károsítják a tüdőszövetet.
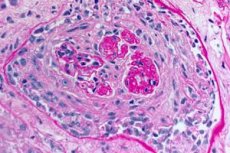
A Goodpasture-szindróma patomorfológiája
A Goodpasture-szindróma főbb patomorfológiai megnyilvánulásai a következők:
- a vesék és a tüdő mikrokeringési rendszerének túlnyomó károsodása. A tüdőben venulitis, arteriolitis, kapillárisgyulladás képe figyelhető meg, kifejezett pusztulási és proliferációs jelenségekkel; a kapillárisok károsodása főként az interalveoláris szeptumokban figyelhető meg, alveolitis alakul ki vérzéses váladékkal az alveolusokban. A vesekárosodást extrakapilláris proliferatív glomerulonefritisz kialakulása jellemzi, amelyet hialinózis és fibrózis kialakulásával kísér, ami veseelégtelenség kialakulásához vezet;
- kifejezett intraalveoláris vérzések;
- a tüdőhemosiderózis és a különböző súlyosságú pneumosklerózis kialakulása az alveolitisz fejlődésének eredményeként.
Goodpasture-szindróma tünetei
A betegség leggyakrabban a tüdőpatológia klinikai tüneteivel jelentkezik. A vérköpés a legkiemelkedőbb tünet; azonban a vérköpés hiányozhat vérzéses manifesztációk esetén, és a betegnél csak infiltratív elváltozások láthatók a mellkasröntgenen, vagy beszűrődés és légzési distressz és/vagy elégtelenség jelentkezhet. Gyakori a nehézlégzés (elsősorban terhelésre), köhögés, rossz közérzet, csökkent munkaképesség, mellkasi fájdalom, láz és fogyás. A betegek akár 40%-ánál is előfordulhat makrohematuria, bár a tüdővérzés hetekkel vagy akár évekkel is megelőzheti a vese manifesztációit.
Vérköpés esetén fokozódhat a légszomj. A gyengeség és a csökkent munkaképesség is aggodalomra ad okot.
A Goodpasture-szindróma tünetei idővel változnak, az hallgatáskor látható tiszta tüdőtől a sercegő és száraz szörcsögésekig. Egyes betegeknél perifériás ödéma és sápadtság jelentkezik vérszegénység miatt.
A vizsgálat során felhívják a figyelmet a sápadt bőrre, a nyálkahártyák cianózisára, az arc pasztositására vagy kifejezett duzzanatára, az izomerő csökkenésére és a fogyásra. A testhőmérséklet általában lázas szintre emelkedik.
Tüdőkopogtatáskor kiterjedt tüdővérzési gócok felett az ütőhang rövidülése állapítható meg, de ez ritkán fordul elő; gyakrabban nincs változás az ütőhangban.
A Goodpasture-szindróma jellegzetes auszkultációs jele a száraz és nedves zihálás, amelynek száma jelentősen megnő a hemoptysis alatt vagy után.
A szív- és érrendszer vizsgálatakor artériás hipertónia észlelhető, esetleg a bal oldali relatív szívtompaság határának növekedése, tompa szívhangok, halk szisztolés zörej és szívburok súrlódási zörej jelentkezik súlyos veseelégtelenség kialakulásával. Progresszív vesekárosodás esetén, jelentős artériás hipertónia hátterében, akut bal kamrai elégtelenség alakulhat ki, szívasztma és tüdőödéma képével. Ez a helyzet általában a betegség terminális stádiumában alakul ki.
A vesekárosodás általában később, a tüdőtünetek kialakulása után egy bizonyos idő elteltével jelentkezik. A vesebetegség jellegzetes klinikai tünetei a vérvizelés (néha makrohematuria), a gyorsan progrediáló veseelégtelenség, az oliguria és az artériás magas vérnyomás.
Az esetek 10-15%-ában a Goodpasture-szindróma a vesebetegség klinikai tüneteivel kezdődik - megjelenik a glomerulonephritis klinikai képe (oliguria, ödéma, artériás magas vérnyomás, kifejezett sápadtság), majd a tüdőkárosodás tünetei csatlakoznak. Sok betegnél myalgia, artralgia jelentkezhet.
A kezdeti variánsoktól függetlenül a Goodpasture-szindróma a legtöbb esetben súlyos lefolyású, a betegség fokozatosan progrediál, súlyos tüdő- és veseelégtelenség alakul ki. A betegek várható élettartama a betegség kezdetétől számítva több hónaptól 1-3 évig terjed. A betegek leggyakrabban urémiában vagy tüdővérzésben halnak meg.
Mi bánt?
Goodpasture-szindróma diagnózisa
A Goodpasture-szindróma diagnózisához a szérum anti-GBM antitestek kimutatása szükséges indirekt immunfluoreszcenciával, vagy ha lehetséges, direkt enzimhez kötött immunszorbens assay-vel (ELISA) rekombináns humán NC-1 a3-mal. Más szerológiai teszteket, például antinukleáris antitest (ANA) tesztet alkalmaznak az SLE kimutatására, és antistreptolizin-O titert a posztstreptococcus glomerulonephritis kimutatására, amely számos pulmonalis-renalis szindróma oka lehet. Az ANCA pozitív (perifériás mintákban) a Goodpasture-szindróma eseteinek 25%-ában. Vesebiopszia indokolt lehet, ha glomerulonephritis van jelen (hematuria, proteinuria, vörösvérsejt-iszap a vizeletvizsgálatban és/vagy veseelégtelenség). Gyorsan progrediáló fokális szegmentális nekrotizáló glomerulonephritis progresszív lefolyással fordul elő a biopszián Goodpasture-szindróma és a pulmonalis-renalis szindróma minden más oka esetén. A vese- vagy tüdőszövet immunfluoreszcens festése klasszikusan az IgG lineáris lerakódását mutatja ki a glomeruláris vagy alveoláris kapillárisok mentén. Diabéteszes vesebetegségben és fibrilláris glomerulonephritisben is megfigyelhető, amely egy ritka, pulmonalis-vese szindrómát okozó rendellenesség, de a GBM antitestek kimutatása ezekben a rendellenességekben nem specifikus.
A tüdőfunkciós tesztek és a bronchoalveoláris lavage nem diagnosztikai jellegűek a Goodpasture-szindróma esetében, de felhasználhatók a diffúz alveoláris vérzés jelenlétének megerősítésére glomerulonephritisben és tüdőinfiltrátumokban szenvedő, de vérköpés nélküli betegeknél. A többszöri mosás után is véres maradó lavagefolyadék megerősítheti a diffúz vérzéses szindrómát, különösen akkor, ha a hematokrit egyidejűleg csökken.
 [ 3 ]
[ 3 ]
Goodpasture-szindróma laboratóriumi diagnosztikája
- Általános vérvizsgálat. Jellemző tünetek a vashiányos hipokróm vérszegénység, a hipokrómia, az anizocitózis, az eritrociták poikilocitózisa. Leukocitózis, a leukocita-képlet balra eltolódása ésaz ESR jelentős növekedése is megfigyelhető.
- Általános vizeletvizsgálat. A vizeletben fehérje (a proteinuria mértéke jelentős lehet), hengerek (szemcsés, hialin, eritrociták), eritrociták (makrohematuria előfordulhat) találhatók. A krónikus veseelégtelenség előrehaladtával a vizelet relatív sűrűsége csökken, és a Zimnitsky-tesztben izohypostenuria alakul ki.
- Biokémiai vérvizsgálat. Emelkedett karbamid-, kreatinin-, haptoglobin-, szeromukoid-, α2- és gamma-globulinszint a vérben, csökkent vastartalom.
- Immunológiai vizsgálatok. Kimutatható a T-limfocita-szupresszorok számának csökkenése, keringő immunkomplexek kimutathatók. A glomeruláris és alveoláris kapillárisok bazális membránja elleni antitesteket indirekt immunfluoreszcenciával vagy radioimmunológiai módszerekkel mutatják ki.
- Köpet elemzés. A köpet sok eritrocitát tartalmaz, hemosziderint és sziderofágokat mutatnak ki.
A Goodpasture-szindróma instrumentális diagnosztikája
- A tüdő röntgenvizsgálata. Jellemző röntgenjelek a gyökérrégióban található tüdőinfiltrátumok, amelyek a tüdő alsó és középső részébe terjednek, valamint a progresszív, szimmetrikus, kétoldali felhőszerű infiltrátumok.
- A külső légzés funkciójának vizsgálata. A spirometria restriktív típusú légzési elégtelenséget mutat (csökkent vitálkapacitás), a betegség előrehaladtával obstruktív típusú légzési elégtelenség csatlakozik hozzá (csökkent FEV1, Tiffeneau-index).
- EKG. Súlyos, vérszegény és hipoxiás eredetű miokardiális disztrófia jelei mutatkoznak (a T-hullámok amplitúdójának és az ST-intervallumnak a csökkenése számos elvezetésben, leggyakrabban a bal mellkasi elvezetésekben). Súlyos artériás hipertónia esetén a bal kamrai miokardiális hipertrófia jelei jelentkeznek.
- A vérgázelemzés artériás hipoxiát mutat.
- Tüdő- és vesebiopsziák vizsgálata. A diagnózis végleges megerősítése érdekében tüdőszövet-biopsziát (nyílt biopszia) és vesebiopsziát végzünk, ha a betegséget nem lehet pontosan diagnosztizálni nem invazív módszerekkel. A biopsziák szövettani és immunológiai vizsgálatát végezzük. A Goodpasture-szindrómára a következő tünetek jellemzőek:
- a glomerulonephritis (leggyakrabban extrakapilláris) morfológiai jeleinek jelenléte, vérzéses alveolitis, hemosiderosis és intersticiális fibrózis;
- IgG és komplement C3 komponens lineáris lerakódásainak kimutatása a tüdőalveolusok és a vese glomerulusok alaphártyáin immunfluoreszcens módszerrel.
A Goodpasture-szindróma diagnosztikai kritériumai
A Goodpasture-szindróma diagnosztizálásakor a következő kritériumok alkalmazása javasolt.
- Tüdőpatológia és vesepatológia kombinációja, azaz hemoptysis (gyakran tüdővérzés), légszomj és glomerulonephritis tünetei.
- A betegség fokozatosan progresszív lefolyása légzési és veseelégtelenség kialakulásával.
- Vashiányos vérszegénység kialakulása.
- A tüdő radiográfiai vizsgálata során több kétoldali felhőszerű infiltrátum kimutatása a tüdőminta retikuláris deformációjának hátterében.
- A vese glomerulusok és alveolusok alaphártyája elleni keringő antitestek magas titerének kimutatása a vérben.
- IgG és a komplement C3 komponens lineáris lerakódásainak kimutatása glomeruláris és alveoláris kapillárisok bazális membránjain.
- Egyéb szisztémás (kivéve a tüdő- és veseelégtelenséget) tünetek hiánya.
Goodpasture-szindróma differenciáldiagnózisa
A Goodpasture-szindrómát számos, vérköpés vagy tüdővérzés formájában jelentkező betegségtől kell megkülönböztetni. Ki kell zárni a hörgők és a tüdő onkológiai betegségeit, a tuberkulózist, a tüdőtályogokat, a bronchiektáziát, a szív- és érrendszeri betegségeket (amelyek a tüdőkeringésben pangást és magas vérnyomást okoznak), a szisztémás vaszkulitist és a vérzéses diatézist.
Goodpasture-szindróma szűrőprogram
- Általános vér- és vizeletvizsgálatok.
- Biokémiai vérvizsgálat: teljes fehérje és fehérjefrakciók, kreatinin és karbamid, transzaminázok, szeromukoid, haptoglobin, fibrin, vas meghatározása.
- Köpetvizsgálat: citológiai vizsgálat, sziderofágok meghatározása.
- Immunológiai vizsgálatok: B- és T-limfociták, T-limfociták alpopulációi, immunglobulinok, keringő immunkomplexek, a vesék és az alveolusok glomerulusainak alaphártyái elleni antitestek tartalmának meghatározása.
- A tüdő röntgenvizsgálata.
- EKG.
- Spirometria.
- Tüdő- és vesebiopsziák vizsgálata.
Milyen tesztekre van szükség?
Goodpasture-szindróma kezelése
A Goodpasture-szindróma kezelése magában foglalja a napi vagy minden második nap végzett plazmacserét 2-3 héten keresztül (4 literes plazmacsere) az anti-GBM antitestek eltávolítása érdekében, intravénás glükokortikoidokkal (általában 1 g metilprednizolon legalább 20 perc alatt minden második nap 3-szor, napi 1 mg/ttkg prednizolonnal) és ciklofoszfamiddal (2 mg/kg naponta egyszer) kombinálva 6-12 hónapon keresztül az új antitestek képződésének megelőzése érdekében. A terápia fokozatosan csökkenthető, ha a tüdő- és vesefunkció már nem javul. A hosszú távú halálozás a betegség kezdetén fennálló vesekárosodás mértékével függ össze; a korán dialízist igénylő betegek, valamint a biopszián több mint 50%-ban crescenciás nefronnal rendelkezők túlélési ideje kevesebb, mint 2 év, és gyakran dialízisre szorulnak, kivéve, ha veseátültetést fontolgatnak. A hemoptysis jó prognosztikai jel lehet, mivel a betegség korábbi felismeréséhez vezet; az ANCA-pozitív betegek kisebbsége jobban reagál a Goodpasture-szindróma kezelésére. A kiújulás az esetek kis százalékában fordul elő, és a folyamatos dohányzással és a légúti fertőzéssel jár. Végstádiumú vesebetegségben szenvedő, veseátültetésen átesett betegeknél a betegség kiújulhat a graftban.
Mi a prognózisa a Goodpasture-szindrómának?
A Goodpasture-szindróma gyakran gyorsan progrediál, és halálos kimenetelű lehet, hacsak nem diagnosztizálják és kezelik időben; a prognózis jó, ha a kezelést még a légzési vagy veseelégtelenség kialakulása előtt megkezdik.
A tüdővérzés és légzési elégtelenség esetén az azonnali túlélés a légutak átjárhatóságának biztosításával jár; endotracheális intubáció és gépi lélegeztetés ajánlott azoknál a betegeknél, akiknek határértéke van az artériás vérgázszintnek és fenyegető légzési elégtelenség áll fenn.

