A cikk orvosi szakértője
Új kiadványok
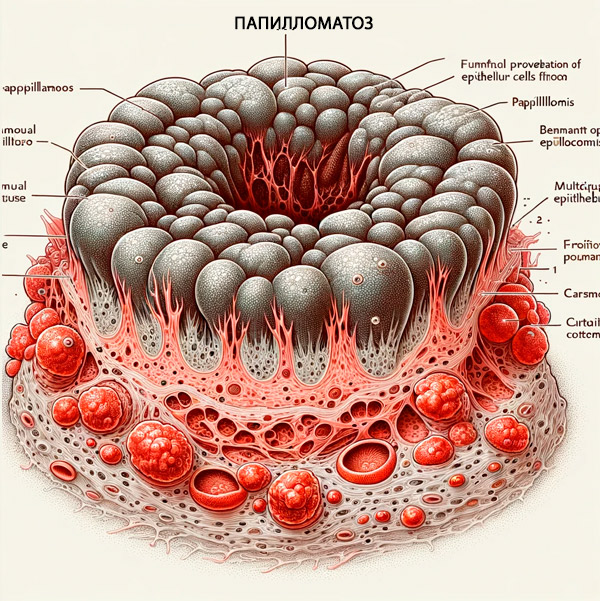
Papillomatosis
Utolsó ellenőrzés: 29.06.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
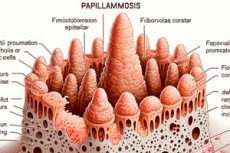
A bőrgyógyászati vírusos betegségek, köztük a papillomatózis is, különféle bőrelváltozásokat okoznak. Jellemzője az exofita, azaz kifelé kiálló jóindulatú hámképződmények: laposak vagy papilla alakúak (latin rarilla - mellbimbó, papilla + görög oma - tumor).
Okoz papillomatosis
Bár az ilyen bőrelváltozásokat már Hippokratész leírta, vírusos eredetüket – az elektronmikroszkópos vizsgálatoknak köszönhetően – végül a 20. század közepére igazolták. Napjainkig több mint kétszáz teljesen szekvenált HPV (HPV) genotípus létezik a Papillomaviridae családban, amely egy fajspecifikus epitheliotrop (humán papillomavírus) vírus, és amelynek legalább egyharmada a nemi szervek papillomavírus-fertőzését okozza. [1 ]
A virológusok öt HPV-nemzetséget azonosítottak, amelyek közül a legfontosabbak az alfa-, béta- és gamma-papillomavírusok, 60-70%-os hasonlósággal. Minden sokszögű víruskapszid egy cirkuláris, kétszálú DNS-sel rendelkezik, amely a genomját tartalmazza, és amely felszabadul és replikálódik a bőr és a nyálkahártyák fertőzött hámsejtjeiben.
Mi a veszélye a papillomatózisnak? Fertőző: körülbelül 40 HPV-típus terjed közvetlen szexuális úton vagy bőrkontaktus útján; a fertőzés háztartásban is előfordulhat a vírussal szennyezett tárgyakon keresztül.
De még ez sem a lényeg. Egyes papillomavírus-típusok DNS-e beépülhet a sejtek kromoszómáiba, ami a sejtek rosszindulatú átalakulásához és különböző lokalizációjú rák kialakulásához vezethet. A magas onkogén kockázatú csoportba a következő humán papillomavírus-típusok tartoznak: 16, 18, 31, 33, 33, 35, 45, 51, 52, 56, 58, 59, 68. Egyes európai országokban a magas kockázatú HPV-fertőzés prevalenciája a nők körében meghaladja a 15%-ot, a férfiaknál pedig a 12%-ot. Ezek a HPV-típusok a hüvelyi és garatrákok akár 35-45%-át is tehetik ki. A méhnyak-, pénisz- és anogenitális rákos megbetegedések nagy részét a HPV 16-os és a HPV 18-as típusa okozza. [ 2 ]
A papillomavírusok szerepét a méhnyakrák, a nők második leggyakoribb rákos megbetegedésének kialakulásában a német virológus, H. Hausen (1936-2023) állapította meg, aki Nobel-díjat kapott érte. [ 3 ]
Az 5-ös, 8-as, 26-os, 30-as, 39-es, 53-as, 66-os, 67-es, 70-es, 73-as és 82-es HPV-típusok az úgynevezett valószínűsíthető karcinogenitású HPV-k kategóriájába tartoznak. A 6-os, 11-es, 42-es, 43-as, 44-es, 54-es és 55-ös típusok vírusai általában nem okozzák a papillomatózus hámdaganatok rosszindulatúvá válását.
Pathogenezis
A Papillomaviridae családba tartozó vírusok túlnyomórészt a nyálkahártyák és az elszarusodott hámsejtek proliferáló (osztódó) sejtjeit fertőzik meg, amelyek extracelluláris mátrixa VII-es típusú kollagénfibrillákat tartalmaz, különösen nagy számban a többrétegű laphámsejtekben - keratinocitákban. A magas kollagéntartalom fokozza a papillomavírus által aktivált intraepidermális makrofág enzim, a foszfoinozitid-3-kináz (PI3K) jelátvitelét. Ez az enzim biztosítja a sejtciklus szabályozását, elősegíti a sejtek proliferációját és csökkenti a sejtek apoptózisát. Ezenkívül a PI3K aktivációja segít a papillomavírusnak elkerülni a fertőzés felismerését az immunkompetens sejtek által (ezáltal megzavarva a természetes sejtközvetített immunitást).
A plazmamembránon keresztül a célsejtekbe jutva a HPV felszabadítja genomját, ahol az extrakromoszómális nukleáris DNS, az autonóm episzóma (vagy plazmid) formájában marad, azaz nem hatol be a sejtmagok kromoszómáiba. Az érintett sejteken belül minden egyes vírus DNS-molekula megduplázódik a kétirányú theta replikáció révén, a genomok megmaradnak és átjutnak a leánysejtekhez.
A papillomatózis kialakulásának mechanizmusa szorosan összefügg mind a termelési ciklus fázisával, mind az epidermális sejtek terminális differenciálódásával. A vírus replikációja fokozódik az epiteliális sejtek érésével, ami magyarázza a vírus tapadását a bőr felszíni rétegeinek sejtjeihez, amelyek jelentős regenerációs potenciállal rendelkeznek.
A vírusgének expressziója (aminosavkódjainak átvitele) vírusfehérjék termelődéséhez vezet az epiteliális sejtek riboszómái által, a vírus szaporodásához (új kapszidok összeszereléséhez) és a fertőzés terjedéséhez. A nyálkahártyák hámjának és az elszarusodott hámnak a fertőzésével a vírus beindítja sejtjeik proliferációját, ami epiteliális neoplázia kialakulásához vezet, ami valójában fokális epiteliális hiperplázia. Ez a jóindulatú papillomatózis patogenezise.
Amikor azonban a magas onkogén kockázatú HPV-típusok DNS-e integrálódik a sejtes DNS-sel (amely az emberi genomba ágyazódik), az érintett sejtek rosszindulatú átalakulása következik be. Ebben az esetben speciális vírusfehérjék (ún. onkoproteinek, amelyekkel nem minden HPV-típus rendelkezik) blokkolják a daganatellenes fehérjéket (p53 és pRb), és megzavarják a sejtciklust, ami kontrollálatlan mitózishoz és az atipikus (genetikailag megváltozott) hámsejtek szaporodásához vezet.
Forms
A lézió lokalizációjától függően megkülönböztetjük a papillomatózis típusait.
Először is, a HPV 1-es típusa, a HPV 2-es típusa, valamint a papillomavírus 4, 7, 22, 27, 29 genotípusai okozzák a bőr papillomatózist vagy bőr papillomatózist - verrucae vulgaris, azaz közönséges (vulgáris)szemölcsök képződését. Vírusos szemölcsöknek is nevezhetik őket. [ 4 ]
A hámsejtek HPV 3-as, 5-ös, 10-es, 28-as vagy 49-es genotípusokkal történő fertőzése lapos szemölcsöket eredményez az arcon, a kezeken és a testen.
A nyak papillomatózisa gyakran úgy néz ki, mintha egy száron lógó szemölcsök lennének.
A gyermekeknél előforduló papillomatózis eseteinek kétharmadában papilloma vagy fokális epiteliális hiperplázia formájában a HPV 6 és HPV 11 elváltozások eredménye. További információ a kiadványban - szemölcsök gyermekeknél
Amikor az 5-ös, 8-as, 9-es, 10-es, 12-es, 15-ös, 19-es és 36-os HPV-típusok megfertőzik a kéz, az alkar, a sípcsont és a test más részeinek bőrét, egy ritka állapot, például a szemölcsszerű vagy verruciform epidermodysplasia Lewandowsky-Lutz alakulhat ki. [ 5 ]
A bőr karcinoid papillomatózisa, más néven Gottron-szindróma (vagy Gottron-Eisenlohr-szindróma), egy szemölcsös (verrucosus) karcinóma, a bőr és a nyálkahártyák laphámsejtes karcinómájának egy olyan változata, amely ritkán ad áttétet. [ 6 ]
Genitális papillomatózis
A nemi szerveket és az anogenitális régiót érintő különböző genotípusokba tartozó HPV-k jóindulatú hiperproliferatív tömegeket – akut kondilómákat – okoznak, amelyek papillomákként, vírusos szemölcsökként vagygenitális szemölcsökként definiálhatók. [ 7 ]
A szeméremtest, a hüvely és a nyaki papillomatózist különböző HPV-genotípusok okozzák, és nőknél akut kondilómákat képeznek.
Bővebben:
A kis papillómák (papilláris nyálkahártya kiemelkedések) kialakulását a hüvelyi előcsarnokban (vestibulum vaginae) nőknél vestibularis papillomatosisként diagnosztizálják.
Férfiaknál a péniszszárat, a makkot, a kantárt és a húgycsövet érintő péniszpapillomatózist a vírus számos genotípusa okozza, de leggyakrabban a HPV 6-os és 11-es típusai. Bár nem ritka, hogy a HPV különböző mértékben érinti a férget, a rosszindulatú átalakulás kockázatának függvényében (31-es, 35-ös, 51-es, 56-os típusok).
A hámréteg megváltozása férfiaknál akut kondilómák kialakulásához vezet. Ez általában többszörös papillomatózis – számos genitális szemölcs jelenlétével. Lehetséges, hogy óriás kondilómává, Buschke-Levensteinné növekednek, amelynek nem megfelelő kezelésével a destruktív folyamatok a csontvázra és a medencei szervekre terjednek, halálhoz vezetve. Az esetek több mint felében rosszindulatú óriás kondilóma alakul ki.
Méh- és emlőpapillomatózis
A méh papillomatózisról gyakorlatilag nincsenek elérhető információk, de a nőgyógyászok szerint, ha a vírus jelen van a méhnyakban, akkor lehetséges, hogy átterjed a méh üregébe - az endometriumba. Egyes tanulmányok szerint a HPV-t endometriózisban az esetek 24%-ában, rosszindulatú méhdaganatokban pedig - közel 70%-ában észlelik.
Az emlőmirigy papillomája a tejcsatornáiban (ductus lactiferi) lokalizálódik - jóindulatú hámsejtekből álló képződmény formájában, amelyek fibrovascularis magvakkal nőnek a csatorna lumenébe. Az emlőgyógyászok intraduktális vagy intraduktális papillomatózisként diagnosztizálják, amely az ilyen lokalizációjú jóindulatú daganatok 5%-át teszi ki. [ 8 ]
A centrális intraduktális papilloma (általában magányos retroareoláris tömegként) a nagy tejcsatornákban található; a perifériás (általában többszörös) a melllebenyeken belüli terminális csatornákat érinti, és gyakran véletlenül fedezik fel.
A szájüreg papillomatózisa
A vírus okozta szájnyálkahártya-papillomatózist a következő képződések megjelenése jellemzi:
A laphámsejtes papillomák, azaz szemölcsök, amelyek a nyelv tövén és hátsó részén helyezkedhetnek el, és nyelvpapillomatózisként diagnosztizálhatók. A szájpadlás papillomatózisát a HPV 6-os, 7-es, 11-es, 16-os vagy 32-es típusainak ugyanazon túlszaporodása jellemzi. [ 9 ]
A HPV 6, 11, 16 és 18 genotípusaihoz társuló akut szájüregi kondilómák leggyakrabban fiatal és felnőtt betegeknél fordulnak elő, és – mivel gyakran egyszerre jelennek meg a nemi szerveken – szexuális úton terjedő HPV-fertőzés egyik formájának tekintik. Jellemzője, hogy számos ilyen típusú elváltozás jelenik meg a lágy szájpadláson, a nyelv kantárján és az ajkak nyálkahártyáján.
A HPV 13-as és 32-es típusai a szájüreg tünetmentes, jóindulatú daganatos megbetegedését okozhatják, amelyet több fehér vagy rózsaszínű papulák jellemeznek, amelyek idővel, kezelés nélkül spontán visszafejlődnek.
A gingivális papillomatózis, amely az íny laphámsejtes papillomája formájában jelentkezik, egy jóindulatú, tünetmentes, exofiton képződmény a nyálkahártyán; a szájüreg számos területét érintheti. Kóros képződmény az ínytasakot alkotó hámszöveten is előfordulhat: hámsejtjei gyorsan szaporodnak, a szövetet a morzsalékonyság és számos sejtközi rések jellemzik, ami megkönnyíti a vírus behatolását a bazális membránon keresztül. A klinikai gyakorlat azt mutatja, hogy az íny a HPV-fertőzés leggyakoribb helye, ami a szájgarat laphámsejtes karcinómájának (HPV 16-os típus esetén) veszélyét hordozza magában. [ 10 ]
A papillomavírus megfertőzi az oropharyngealis régió szöveteit - a mandula kriptákat (a szájpadmandulák nyálkahártyájának mélyedéseit), valamint a nyelvi mandulát, ami a mandulák papillomatózisát okozza.
Légúti papillomatózis
A gégepapillomatózist, más néven gégepapillomatózist [ 11 ], a visszatérő légúti papillomatózist vagy a hangrés papillomatózist leggyakrabban a HPV 6-os és 6-os, valamint a HPV 11-es típusa okozza (bár a 16-os, 18-as, 31-es és 33-as genotípusú vírusok is társulhatnak). Ez egy ritka betegség, amelyben a papillomák a légutak (orofarynx, gége és garat), a tüdőutak (légcső, hörgők és tüdő) és a felső emésztőrendszer (nyelőcső) mentén képződnek. A kezdet korától függően a betegségnek két változata van: a juvenilis papillomatózis, amely gyermekkorban jelentkezik, és a gége felnőttkori papillomatózisa.
A gége és a garat visszatérő vagy visszatérő papillomatózisa gyermekeknél ritka és súlyos állapot: a papillomák légúti szűkületet okozhatnak, ami hangváltozással vagy légúti elzáródással járhat. A legtöbb ilyen állapotú betegnek ismételt sebészeti beavatkozásokra van szüksége a légutak átjárhatóságának fenntartása érdekében.
A HPV 6-os és 11-es genotípusai jóindulatú tüdő laphámsejtes papillomák (hámréteggel borított fibrovaszkuláris maggal) kialakulását okozzák - tüdőpapillomatózis. A szakemberek megjegyzik, hogy főként olyan gyermekeknél fordul elő, akik fertőzött anyától fertőzöttek hüvelyi szülés során.
A 16-os, 18-as és 31-es típusú papillomavírusok elváltozásaiban a rosszindulatú transzformáció ritkán figyelhető meg.
Más lokalizációk papillomatózisa
A húgyhólyag papillomatózisa – inverz uroteliális papilloma (a 6-os és 11-es HPV-típusokkal társulva) vagy Ringer-tumor – a húgyhólyagot bélelő uroteliális szövet ritka, nem invazív daganata, amelynek prevalenciája az ilyen lokalizációjú daganatok között kevesebb, mint 1%. A papillomát azért nevezik inverz papillomának, mert a hiperplasztikus hámsejtek lefelé sarjadnak az alatta lévő támasztó szövetbe. [ 12 ]
A nyelőcső laphámsejtes papillomája egyetlen szemölcsszerű tömeg formájában - nyelőcső papillomatózis - a középső vagy disztális részén alakul ki, ha a HPV 58-as típusa érinti. Ez egy rendkívül ritka hámsejtes daganat ezen a területen. [ 13 ]
Amikor a végbél (anus) külső nyílásának területén található bőr hámsejtjeit HPV 6, 11, 21, 42, 44 stb. károsítja. Anogenitális szemölcsök megjelenésével végbélnyílás papillomatózist diagnosztizálnak. [ 14 ]
A szemhéj papillomatózis a kötőhártya, azaz a szemhéjak belső nyálkahártyájának papillomája.Az orrjáratok papillomatózisa is lehet.
További információ a cikkben - a humán papillomavírus okozta tünetek és betegségek
Diagnostics papillomatosis
A diagnózist (amely a betegek vizsgálatával és az anamnézis gyűjtésével kezdődik) szakemberek - bőrgyógyászok és dermatovenerológusok, nőgyógyászok, fül-orr-gégészek - végzik a papillomatózis helyétől függően.
A vírus jelenlétének (és genotípusának) megállapításához kötelező laboratóriumi vizsgálatokra van szükség, bővebben:
- Humán papillomavírus tesztek
- Papillomavírus fertőzés: humán papillomavírus kimutatása (PCR genotípus-meghatározás)
Bőrbiopsziát végzünk, melynek során szövettani vizsgálatot végzünk a biopsziából, Papanicolaou-féle méhnyakkenet-elemzést (PAP-teszt), méhnyakcitológiai vizsgálatot stb.
A bőrgyógyászati műszeres diagnosztika magában foglalja a bőr dermatoszkópiát és ultrahangvizsgálatát; nőgyógyászatban - kolposzkópia, a medencei szervek és a méh ultrahangvizsgálata, mammográfia; fül-orr-gégészetben - laringoszkópia stb.
Megkülönböztető diagnózis
A differenciáldiagnózisnak ki kell zárnia: a Molluscum contagiosumot, a szemölcsös anyajegyet (szemölcsös, domború anyajegy), a seborrhoeás keratózist (seborrhoeás és szenilis szemölcs, keratoma), a Darier-White betegség szemölcsös formáját, a lencsés hiperkeratózist, a Phlegel-kórt, a szemölcsös porokeratózist, a bőr papilláris hidradenomáját (verejtékmirigyek jóindulatú képződménye), a felületes korlátozott nyirokcsomó-gyulladást, a bazaliómát, a nemi szerveken található, a szifilisz másodlagos fázisában lévő szemölcsökhöz hasonló kondilómákat, a hirsutoid papillomákat - a pénisz gyöngyházszerű papuláit.
Nem szabad elfelejteni, hogy a „papillomatosis” kifejezés a HPV-től etiológiailag független nozológiai formák nevében jelenik meg, vagyis nem vírusos papillomatosisról van szó, hanem a bőr egy kis, sűrű kiemelkedésének megnevezéséről a latin rapilla (mellbimbó) szó átírásával. A bőrgyógyászatban a sűrű állagú bőrön lévő csomókat papuláknak nevezik: a latin papula szóból kiindulva dudor.
Tehát a pikkelysömörben előforduló papillomatózis egy epidermális szindrómára utal, amely a bőr papilláris vagy papilláris rétegének (papillaris iacuit pellis) papilláinak hosszának és szélességének növekedésével jár, amely közvetlenül az epidermisz alatt helyezkedik el, és laza kötőszövetből áll.
Létezik egy ismeretlen etiológiájú betegség, a limfosztázisos papillomatózis – amely számos papulával jár a lábfej, a lábujjak és a sípcsont hátsó részén, amelyek szemölcsös megjelenést kölcsönöznek a felhámnak; emellett a bőr általános megvastagodása (pachydermia) is megfigyelhető. Ezeket a bőrelváltozásokat a hosszú távú limfosztázis – az alsó végtagokban a nyirokkeringés zavara – következményeinek tekintik. A szakértők a patológiát elephantiasis nostras verrucosa-nak – a lábak szemölcsös elefantiázisának – nevezik, amely a krónikusnyiroködéma egy ritka formája, bőrmegnagyobbodással.
De a szilva retikuláris vagy szilva retikuláris papillomatózis - Gugero-Carto szindróma (betegség) vagy szilva retikuláris eritrokeratoderma Gugero-Carto - a bőr keratinizációjának (szarusodás) zavara okozza. Kialakulásának okai között szerepel: a Malassezia nemzetségbe tartozó gombák okozta fertőzés; a bőr Dietzia nemzetségbe tartozó baktériumok - Gram-pozitív aerob aktinomicéták Dietzia papillomatózis - okozta fertőzése; UV-sugárzásnak való kitettség stb.
Ki kapcsolódni?
Kezelés papillomatosis
A papillomatózis kezelési módszereinek, a gyógyszerterápiában alkalmazott gyógyszereknek (nevek, felszabadulási formák és alkalmazási módok) részletes leírását a következő publikációk tartalmazzák:
- Humán papillomavírus kezelése
- Kenőcsök papillomákra
- Kenőcs kondilómák ellen
- HPV - humán papillomavírus kúpok
- Az akut kondilómák hatékony kezelési módjainak áttekintése
- Szemölcskezelés
- Kenőcsök szemölcsökre
Az orvosok különféle fizioterápiás eljárások kúráit írhatják elő, például az ózonterápiát a gége, a szájüreg, a méh hüvelye (befújások esetén) vagy a szabadon lévő bőrön (alkalmazások formájában) történő papillomatózis esetén alkalmazzák.
Népi gyógymódokat is használnak a humán papillomavírus ellen. Például papillomákra és kondilómákra ajánlott fecskefű- vagy fokhagymalevet, szódabikarbóna-pasztát stb. használni. Papillomatózis esetén aloe vera kivonatot is használhat, mivel az aloe verában található biológiailag aktív anyagok antioxidáns, gyulladáscsökkentő és gyógyító hatásúak.
Sebészeti beavatkozást végeznek a papillomák, kondilómák és szemölcsök radikális eltávolítására. A hagyományos eszközökkel végzett kimetszéses műtét mellett az akut kondilómák eltávolítását elektrokoagulációval, rádióhullám-műtéttel, lézerrel vagy folyékony nitrogénnel történő megsemmisítéssel végzik.
Létezik egy papillomatózis elleni vakcina, a Cervarix, amely védelmet nyújt a HPV 16-os és 18-as genotípusai ellen. A Gardasil-4 vakcina a HPV 16, 18, 6 és 11-es típusai ellen véd, míg a Gardasil-9 a papillomavírus 6, 11, 16, 18, 31, 33, 45, 52 és 58-as típusai ellen nyújt védelmet. Lányok és nők esetében a humán papillomavírus elleni oltás 9 és 45 éves kor között, fiúk és férfiak esetében pedig 9 és 26 éves kor között adható be.

