A cikk orvosi szakértője
Új kiadványok
A koponyaidegek vizsgálata. III., IV., VI. idegpárok: szemmozgató, blokkoló és elzáró idegek.
Utolsó ellenőrzés: 04.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.

Az oculomotoros ideg motoros rostokat tartalmaz, amelyek a szemgolyó középső, felső és alsó egyenes izmait, az alsó ferde izmot és a felső szemhéjat emelő izmot idegzik be, valamint olyan autonóm rostokat, amelyek a ciliáris ganglionban megszakítva a szem belső simaizmait - a pupilla záróizmát és a ciliáris izmot - idegzik be. A trochleáris ideg a felső ferde izmot, az abducens ideg pedig a szemgolyó külső egyenes izmát idegzi be.
A kettős látás okai
Az anamnézis összegyűjtésekor megállapítják, hogy a betegnek van -e kettőslátása, és ha van, hogyan helyezkednek el a kettős tárgyak - vízszintesen (a VI pár patológiája), függőlegesen (a III pár patológiája) vagy lefelé nézve (a IV pár sérülése). Monokuláris kettőslátás lehetséges intraokuláris patológia esetén, amely a fénysugarak retinán való szóródásához vezet ( asztigmatizmus, szaruhártya-betegségek, kezdődő szürkehályog, üvegtesti vérzés esetén), valamint hisztéria esetén; a szem külső (harántcsíkolt) izmainak bénulása esetén monokuláris kettőslátás nem fordul elő. A tárgyak képzeletbeli remegésének érzése (oszcillopszia) lehetséges vestibularis patológia és bizonyos nystagmus formák esetén.
Szemmozgások és azok tanulmányozása
A szemmozgásoknak két típusa létezik: a konjugált (tekintet), amelyben a szemgolyók egyszerre fordulnak ugyanabba az irányba; és a vergencia vagy diszkonjugált, amelyben a szemgolyók egyidejűleg mozognak ellentétes irányokba (konvergencia vagy divergencia).
A neurológiai patológiában az oculomotoros rendellenességek négy fő típusát figyelik meg.
- A szemgolyók mozgásának eltolódása a szem egy vagy több harántcsíkolt izmának gyengesége vagy bénulása miatt; ez kancsalságot és kettős látást eredményez, mivel a vizsgált tárgy a jobb és a bal szemben nem hasonló, hanem a retina eltérő területeire vetül.
- A szemgolyók konjugált mozgásának zavara, vagy egyidejű nézésbénulás: mindkét szemgolyó megszűnik akaratlagosan egyik vagy másik irányba (jobbra, balra, le vagy fel) összehangolt módon (együttesen) mozogni; mindkét szemben ugyanaz a mozgásdeficit észlelhető, miközben kettős látás és kancsalság nem fordul elő.
- A szemizmok bénulásának és a tekintet bénulásának kombinációja.
- A szemgolyók spontán kóros mozgásai, amelyek főként kómában lévő betegeknél fordulnak elő.
Más típusú oculomotoros rendellenességek ( egyidejű kancsalság, internucleáris ophthalmoplegia ) ritkábban fordulnak elő. A felsorolt neurológiai rendellenességeket meg kell különböztetni a szemizmok tónusának veleszületett egyensúlyhiányától (nem bénulásos kancsalság vagy nem bénulásos veleszületett kancsalság, oftofória), amelyben a szemgolyók optikai tengelyeinek eltérése mind a szem minden irányú mozgása során, mind nyugalmi állapotban megfigyelhető. Gyakran megfigyelhető a látens, nem bénulásos kancsalság, amelyben a képek nem eshetnek azonos helyekre a retinán, de ezt a hibát a látens hunyorgó szem reflex korrekciós mozgásai (fúziós mozgás) kompenzálják. Kimerültség, mentális stressz vagy egyéb okok miatt a fúziós mozgás gyengülhet, és a látens kancsalság nyilvánvalóvá válik; ebben az esetben kettős látás jelentkezik a külső szemizmok bénulása hiányában.
Optikai tengelyek párhuzamosságának értékelése, kancsalság és kettőslátás elemzése
Az orvos a beteg elé áll, és arra kéri, hogy nézzen egyenesen előre és a távolba, tekintetét egy távoli tárgyra szegezve. Normális esetben mindkét szem pupillájának a szemhéjhasadék közepén kell lennie. Az egyik szemgolyó tengelyének befelé (esotropia) vagy kifelé (exotropia) eltérése egyenesen előre és távolba nézve azt jelzi, hogy a szemgolyók tengelyei nem párhuzamosak (strabizmus), és ez okozza a kettős látást (diplopia). A kisebb kancsalság kimutatására a következő technikát alkalmazhatjuk: egy fényforrást (például egy villanykörtét) tartunk a betegtől 1 m távolságra, szemmagasságban, és figyeljük a fényvisszaverődések szimmetriáját az íriszekről. Az eltért tengelyű szemben a visszaverődés nem fog egybeesni a pupilla középpontjával.
A pácienst ezután arra kérik, hogy szegezze tekintetét egy szemmagasságban lévő tárgyra (egy tollra, a saját hüvelykujjára), és egymás után csukja be az egyik szemét. Ha a „normál” szem becsukásakor a hunyorgó szem további mozdulatot tesz a tárgyon való fixáció fenntartása érdekében („igazító mozgás”), akkor a páciensnek valószínűleg veleszületett kancsalsága van, és nem a szemizmok bénulása. Veleszületett kancsalság esetén mindkét szemgolyó mozgása, ha külön vizsgálják, megmarad és teljes mértékben végrehajtódik.
A sima követési tesztet értékelik. A beteget arra kérik, hogy kövessen egy tárgyat a szemével (fej elfordítása nélkül), amelyet az arcától 1 m távolságra tartanak, és lassan vízszintesen jobbra, majd balra, majd mindkét oldalon fel és le mozgatnak (az orvos levegőben történő mozgásának pályája a "H" betűnek kell megfeleljen). A szemgolyók mozgását hat irányban figyelik: jobbra, balra, le és fel, amikor a szemgolyókat felváltva mindkét oldalra irányítják. A betegtől megkérdezik, hogy kialakult-e kettős látás az egyik vagy a másik irányba nézve. Kettős látás esetén meghatározzák, hogy a kettős látás melyik irányba fokozódik a mozgással. Ha színes (piros) szemüveget helyeznek az egyik szeme elé, a kettős látású beteg könnyebben megkülönbözteti a kettős képeket, és az orvos könnyebben megállapítja, hogy melyik kép melyik szemhez tartozik.
A külső szemizom enyhe bénulása nem okoz észrevehető kancsalságot, de szubjektíven a beteg már kettőslátást tapasztal. Előfordul, hogy a beteg egy adott mozgásnál jelentkező kettőslátásról szóló beszámolója elegendő az orvosnak ahhoz, hogy megállapítsa, melyik szemizom érintett. Az újonnan kialakult kettőslátás eseteit szinte minden esetben egy vagy több harántcsíkolt (külső, szemen kívüli) szemizom szerzett bénulása vagy bénulása okozza. Általános szabály, hogy a szemen kívüli izom bármely újonnan kialakult bénulása kettőslátást okoz. Idővel az érintett oldalon a vizuális érzékelés lelassul, és a kettőslátás eltűnik. Két fő szabályt kell figyelembe venni a beteg kettőslátással kapcsolatos panaszainak elemzésekor annak meghatározása érdekében, hogy melyik szem melyik izma érintett:
- a két kép közötti távolság növekszik, ha a paretikus izom működési irányába nézünk;
- a bénult izommal rendelkező szem által létrehozott kép a beteg számára periférikusabban elhelyezkedőnek, azaz a semleges helyzettől távolabb esőnek tűnik.
Különösen egy olyan beteget, akinek a kettőslátása balra nézve fokozódik, megkérhetünk, hogy nézzen egy tárgyra a bal oldalon, és megkérdezhetjük, hogy melyik kép tűnik el, amikor az orvos tenyere eltakarja a beteg jobb szemét. Ha a semleges helyzethez legközelebb eső kép tűnik el, ez azt jelenti, hogy a nyitott bal szem "felelős" a perifériás képért, ezért az izma hibás. Mivel balra nézve kettős látás jelentkezik, a bal szem oldalsó egyenes látóizomzata bénul meg.
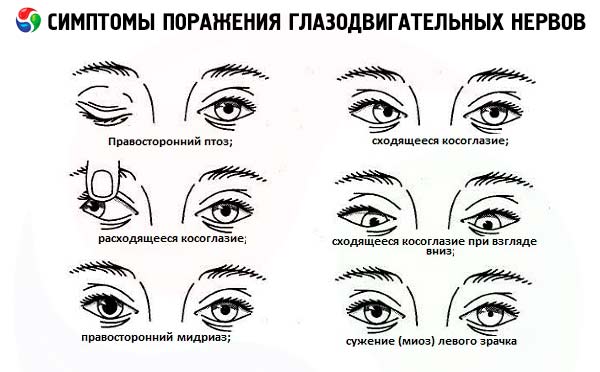
Az oculomotoros ideg törzsének teljes károsodása kettőslátást eredményez függőleges és vízszintes síkban a szemgolyó felső, középső és alsó egyenes izmainak gyengesége miatt. Ezenkívül az érintett oldali ideg teljes bénulása esetén ptózis (a felső szemhéjat emelő izom gyengesége), a szemgolyó kifelé és enyhén lefelé irányuló eltérése (a konzervált laterális egyenes izom, amelyet az abducens ideg beidegez, és a felső ferde izom, amelyet a trochlea ideg beidegez, hatása miatt), a pupilla tágulása és a fényre adott reakció elvesztése (a pupilla záróizmának bénulása) is előfordulhat.
Az abducens ideg sérülése a külső egyenes izom bénulását, és ennek megfelelően a szemgolyó mediális eltérését ( konvergens kancsalság ) okozza. A lézió irányába nézve vízszintesen kettős látás jelentkezik. Így a vízszintes síkban jelentkező diplopia, amelyet nem kísér ptosis és a pupillareakciók megváltozása, leggyakrabban a hatodik pár károsodására utal. Ha a lézió az agytörzsben található, a külső egyenes izom bénulása mellett a vízszintes tekintet bénulása is előfordul.
A trochlea idegének sérülése a felső ferde izom bénulását okozza, és a szemgolyó korlátozott lefelé irányuló mozgásában, valamint függőleges kettős látás panaszaiban nyilvánul meg, amely a legkifejezettebb lefelé és a lézióval ellentétes irányba nézve. A kettőslátás korrigálható a fej egészséges oldali váll felé billentésével.
A szemizmok bénulásának és a tekintetbénulásnak a kombinációja a pons vagy a középagy struktúráinak károsodására utal. A kettős látás, amely fizikai megterhelés után vagy a nap végére fokozódik, jellemző a myasthenia gravisra.
Az egyik vagy mindkét szem látásélességének jelentős csökkenésével a beteg esetleg nem észlel kettőslátást még egy vagy több extraokuláris izom bénulása esetén sem.
Koordinált szemmozgások értékelése
A tekintetbénulást szupranukleáris rendellenességek okozzák, nem pedig a 3., 4. vagy 6. agyidegpár károsodása. Normális esetben a tekintet a szemgolyók barátságos, konjugált mozgása, azaz összehangolt mozgásuk egy irányba. Kétféle konjugált mozgás létezik: a szakkádok és a sima követés. A szakkádok a szemgolyók nagyon pontos és gyors (kb. 200 ms) fázis-tonikus mozgásai, amelyek normális esetben vagy egy tárgyra való akaratlagos nézés során (parancsra: "nézz jobbra", "nézz balra és felfelé" stb.), vagy reflexszerűen, amikor egy hirtelen vizuális vagy hallási inger arra készteti a szemet (általában a fejet), hogy az inger felé forduljon. A szakkádok kérgi szabályozását az ellenoldali agyfélteke frontális lebenye végzi.
A konjugált szemmozgások második típusa a folyamatos követés: amikor egy tárgy elmozdul és belép a látómezőbe, a szemek önkéntelenül is ráfókuszálnak és követik, megpróbálva a tárgy képét a legtisztább látás zónájában, azaz a sárga foltok területén tartani. Ezek a szemmozgások lassabbak, mint a szakkádok, és azokhoz képest önkéntelenebbek (reflexívek). Kéregbeli szabályozásukat az ipsilaterális félteke parietális lebenye végzi.
A tekintetzavarok (ha a 3., 4. vagy 6. magpár nem érintett) nem járnak együtt az egyes szemgolyók külön-külön történő, izolált mozgásának zavarával, és nem okoznak kettőslátást. A tekintet vizsgálatakor ki kell deríteni, hogy a betegnél van-e nystagmus, amelyet a sima követési teszttel mutatnak ki. Normális esetben a szemgolyók simán és összhangban mozognak egy tárgy követésekor. A szemgolyók rángatózó rángatózásainak (akaratlan korrekciós szakkádok) előfordulása a sima követés képességének zavarára utal (a tárgy azonnal eltűnik a legjobb látómezőből, és korrekciós szemmozgásokkal újra megtalálható). Ellenőrizzük a beteg azon képességét, hogy a szemét szélsőséges helyzetben tudja tartani különböző irányokba nézve: jobbra, balra, fel és le. Figyeljünk arra, hogy a betegnél kialakul-e tekintet által kiváltott nystagmus, amikor elfordul a középső helyzettől, azaz olyan nystagmus, amely a tekintet irányától függően változtatja az irányt. A tekintet által kiváltott nystagmus gyors fázisa a tekintet felé irányul (balra nézve a nystagmus gyors komponense balra, jobbra nézve jobbra, felfelé nézve függőlegesen felfelé, lefelé nézve függőlegesen lefelé irányul). A zavaró sima követési képesség és a tekintet által kiváltott nystagmus előfordulása az agytörzsben lévő neuronokkal vagy a központi vestibularis kapcsolatokkal rendelkező kisagyi kapcsolatok károsodásának jelei, és antikonvulzívumok, nyugtatók és néhány más gyógyszer mellékhatásainak következménye is lehet. Ha a lézió az occipito-parietális régióban található, a hemianopsia jelenlététől vagy hiányától függetlenül a lézió felé irányuló reflex lassú követő szemmozgások korlátozottak vagy lehetetlenek, de az akaratlagos mozgások és a parancsra történő mozgások megmaradnak (azaz a beteg bármilyen irányba tud akaratlagos szemmozgásokat végezni, de nem tud követni a lézió felé mozgó tárgyat). Lassú, fragmentált, diszmetrikus üldözőmozgások figyelhetők meg szupranukleáris bénulásban és más extrapiramidális rendellenességekben.
Az akaratlagos szemmozgások és szakkádok teszteléséhez a beteget arra kérik, hogy nézzen jobbra, balra, felfelé és lefelé. Felmérik a mozgások megkezdéséhez szükséges időt, azok pontosságát, sebességét és simaságát (gyakran észlelhető az egyidejű szemmozgások diszfunkciójának enyhe jele, "botlás" formájában). Ezután a beteget arra kérik, hogy felváltva szegezze tekintetét két mutatóujjának hegyére, amelyek 60 cm távolságra helyezkednek el a beteg arcától és körülbelül 30 cm távolságra egymástól. Felmérik az akaratlagos szemmozgások pontosságát és sebességét.
A szakkádikus diszmetria, amelyben az akaratlagos tekintetet rángatózó, rángatózó szemmozgások sorozata kíséri, a kisagyi kapcsolatok károsodására jellemző, bár az agy nyakszirt- vagy parietális lebenyének patológiájával is előfordulhat - más szóval, a tekintettel való célpont elérésének képtelensége (hypometria), vagy a tekintet "átugrik" a célpont felett a szemmozgások túlzott amplitúdója (hypermetria) miatt, amelyet szakkádok segítségével korrigálnak, a koordinációs kontroll hiányosságára utal. A szakkádok jelentős lassúsága olyan betegségekben figyelhető meg, mint a hepatocerebrális disztrófia vagy a Huntington-kór. A frontális lebeny akut károsodása (stroke, traumás agysérülés, fertőzés) a lézióval ellentétes irányú vízszintes tekintet bénulásával jár. Mind a szemgolyók, mind a fej a lézió felé eltér (a beteg "a lézióra néz", és elfordul a bénult végtagoktól) a fej ellentétes középpontjának ép működése és a szem oldalra forgatása miatt. Ez a tünet átmeneti és csak néhány napig tart, mivel a tekintet egyensúlyhiánya hamarosan kompenzálódik. A frontális tekintetbénulás esetén a reflexes követés képessége továbbra is fennmaradhat. A frontális lebeny (kéreg és a belső kapszula) sérülésével járó horizontális tekintetbénulást általában hemiparézis vagy hemiplegia kíséri. Amikor a kóros elváltozás a középagy tetőterületén lokalizálódik (pretektális elváltozások, amelyek az agy hátsó commissuráját érintik, amely az epithalamus része), vertikális tekintetbénulás alakul ki, amely a konvergencia zavarával ( Parinaud-szindróma ) kombinálódik; a felfelé irányuló tekintet általában nagyobb mértékben érintett. Amikor a pons és a mediális hosszanti fasciculus, amelyek a szemgolyók ezen a szinten történő oldalirányú egyidejű mozgását biztosítják, érintett, horizontális tekintetbénulás lép fel a lézió felé (a szemek az elváltozással ellentétes oldalra irányulnak, a beteg "elfordul" az agytörzs léziójától, és a bénult végtagokra néz). Az ilyen tekintetbénulás általában hosszú ideig fennáll.
Diszkonjugált szemmozgások értékelése (konvergencia, divergencia)
A konvergencia vizsgálatához a pácienst arra kérik, hogy fókuszáljon egy, a szeme felé mozgó tárgyra. Például a pácienst arra kérik, hogy szegezze tekintetét egy kalapács vagy mutatóujj hegyére, amelyet az orvos simán az orrnyergén tart. Amikor a tárgy közeledik az orrnyergen, mindkét szemgolyó tengelye normális esetben a tárgy felé fordul. Ugyanakkor a pupilla összeszűkül, a sugárizom ellazul, és a lencse domborúvá válik. Emiatt a tárgy képe a retinára fókuszál. Ezt a konvergencia, pupillaszűkülés és akkomodáció formájában jelentkező reakciót néha akkomodációs triásznak is nevezik. A divergencia fordított folyamat: amikor a tárgyat eltávolítják, a pupilla kitágul, és a sugárizom összehúzódása a lencse ellaposodását okozza.
Ha a konvergencia vagy a divergencia károsodott, vízszintes kettőslátás lép fel közeli, illetve távoli tárgyak vizsgálatakor.
Konvergencia bénulás akkor fordul elő, amikor a középagy tetejének pretectalis területe a lamina quadrigemina superior colliculi szintjén érintett. Parinaud-szindrómában felfelé tekintést okozó bénulással társulhat. A divergenciális bénulást általában a 6. agyidegek kétoldali károsodása okozza.
Az akkomodációra adott izolált pupillaválaszt (konvergencia nélkül) minden szemgolyóban külön-külön vizsgáljuk: egy neurológiai kalapács vagy ujj hegyét merőlegesen helyezzük a pupillára (a másik szem csukva van) 1-1,5 m távolságra, majd gyorsan közelebb hozzuk a szemhez, miközben a pupilla összeszűkül. Normális esetben a pupillák élénken reagálnak a fényre, és akkomodáció esetén konvergencia figyelhető meg.
A szemgolyók spontán kóros mozgásai
A spontán ritmikus tekintetzavar szindrómái közé tartozik az oculogíriás krízis, a periodikus váltakozó tekintet, a „pingpong” tekintet szindróma, a szem bólogatása, a szem billenése, az alternáló ferde deviáció, a periodikus váltakozó tekintet deviáció stb. Ezen szindrómák többsége súlyos agykárosodással alakul ki, és főként kómában lévő betegeknél figyelhető meg.
- Az oculogyriás krízisek a szemgolyók hirtelen felfelé, ritkábban lefelé irányuló elmozdulásai, amelyek néhány perctől több óráig alakulnak ki és tartanak. Neuroleptikumok, karbamazepin, lítiumkészítmények okozta mérgezés esetén; agytörzsi encephalitis, harmadik kamrai glioma, traumás agysérülés és néhány más kóros folyamat esetén figyelhetők meg. Az oculogyriás krízist meg kell különböztetni a tónusos felfelé irányuló tekinteteltérüléstől, amelyet néha diffúz hipoxiás agykárosodásban szenvedő kómás betegeknél figyelnek meg.
- A "ping-pong" szindrómát kómás betegeknél figyelik meg; a szemek időszakos (2-8 másodpercenként) egyidejű eltéréséből áll az egyik szélső helyzetből a másikba.
- Súlyos híd- vagy hátsó koponyaüreg-károsodás esetén néha megfigyelhető a szemmozgás – a szemgolyók gyors, rángatózó lefelé irányuló mozgása középső helyzetből, majd lassú visszatérés a központi helyzetbe. Vízszintes szemmozgások hiányoznak.
- A „szemmélyedés” kifejezés a szemgolyók lassú lefelé irányuló mozgását írja le, amelyet néhány másodperc múlva a szemek gyors visszatérése követ eredeti helyzetükbe. A vízszintes szemmozgások megmaradnak. A leggyakoribb ok a hipoxiás encephalopathia.
Pupillák és szemrések
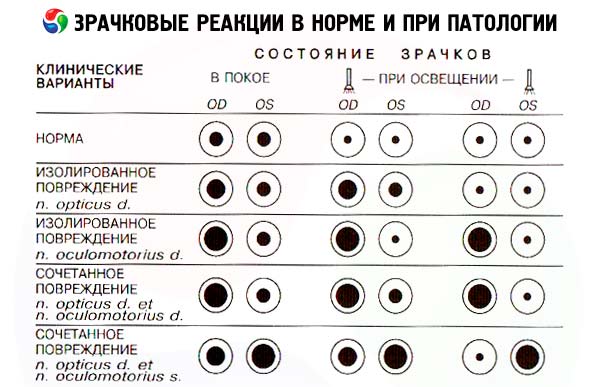
A pupillák és a szemrések reakciói nemcsak az oculomotoros ideg működésétől függenek - ezeket a paramétereket a retina és a látóideg állapota is meghatározza, amelyek a pupilla fényreakciójának reflexívének afferens részét alkotják, valamint a szem simaizmaira gyakorolt szimpatikus hatás. Mindazonáltal a pupillareakciókat a 3. agyidegek állapotának felmérésekor vizsgálják.
Normális esetben a pupillák kerekek és egyenlő átmérőjűek. Normál szobai megvilágítás mellett a pupilla átmérője 2 és 6 mm között változhat. A pupillaméret legfeljebb 1 mm-es eltérését (anizokóriát) normálisnak tekintjük. A pupilla fényre adott közvetlen reakciójának ellenőrzéséhez a beteget megkérjük, hogy nézzen a távolba, majd gyorsan bekapcsolunk egy zseblámpát, és felmérjük a pupillaszűkület mértékét és stabilitását. A bekapcsolt izzót oldalról, a halánték felől a szemhez lehet vinni, hogy kizárjuk a pupilla akkomodációs reakcióját (szűkületét egy tárgy közeledtére). Normális esetben megvilágítás esetén a pupilla összehúzódik, ez az összehúzódás stabil, azaz a fényforrás szemhez való közelségének teljes időtartama alatt fennáll. Amikor a fényforrást eltávolítjuk, a pupilla kitágul. Ezután felmérjük a másik pupilla konszenzuális reakcióját, amely a vizsgált szem megvilágítására reagál. Tehát az egyik szem pupilláját kétszer kell megvilágítani: az első megvilágítás során a megvilágított pupilla fényre adott reakcióját vizsgáljuk, a második megvilágítás során pedig a másik szem pupillájának reakcióját. A megvilágítatlan szem pupillája normális esetben pontosan ugyanolyan gyorsan és mértékben szűkül össze, mint a megvilágított szem pupillája, azaz normális esetben mindkét pupilla ugyanúgy és egyidejűleg reagál. A váltott pupilla-megvilágítás tesztje lehetővé teszi a pupilla fényre adott reakciójának reflexívének afferens részének károsodásának kimutatását. Világítsunk meg egy pupillát, és figyeljük meg a fényre adott reakcióját, majd gyorsan helyezzük át a lámpát a második szemre, és ismét értékeljük a pupilla reakcióját. Normális esetben, amikor az első szemet megvilágítjuk, a második szem pupillája először összehúzódik, de aztán a lámpa mozgatásának pillanatában kissé kitágul (a megvilágítás megszűnésére adott reakció, amely összhangban van az első szemmel), és végül, amikor egy fénysugár irányul rá, ismét összehúzódik (közvetlen fényreakció). Ha a vizsgálat második szakaszában, amikor a második szemet közvetlen megvilágítás éri, a pupillája nem szűkül össze, hanem tovább tágul (paradox reakció), az a szem pupillareflexének afferens pályájának károsodását, azaz a retinájának vagy a látóidegének károsodását jelzi. Ebben az esetben a második pupilla (vak szem pupillája) közvetlen megvilágítása nem okozza az összeszűkülését. Azonban az első pupillával összhangban tovább tágul, válaszul az utóbbi megvilágításának megszűnésére.
Mindkét szem pupillareflexének konvergenciájának és akkomodációjának vizsgálatához a beteget arra kérik, hogy először a távolba nézzen (például az orvos mögötti falra), majd tekintetét egy közeli tárgyra irányítsa (például az orra előtt tartott ujj hegyére). Ha a pupillák szűkek, a vizsgálat előtt elsötétítik a szobát. Normális esetben a tekintet szemhez közeli tárgyra szegezése mindkét szem pupillájának enyhe szűkülésével jár, amely a szemgolyók konvergenciájával és a lencse konvexitásának növekedésével (akkomodációs triász) párosul.
Így a pupilla normális esetben közvetlen megvilágításra (közvetlen pupillaválasz fényre); a másik szem megvilágítására (kísérő pupillaválasz fényre); vagy egy közeli tárgyra fókuszálva húzódik össze. A hirtelen ijedtség, félelem, fájdalom a pupillák kitágulását okozza, kivéve azokat az eseteket, amikor a szembe jutó szimpatikus rostok megszakadnak.
A károsodás jelei
A szemhéjhasadékok szélességének és a szemgolyók kiálló részének felmérésével kimutatható az exoftalmus - a szemgolyó kiálló része a szemüregből és a szemhéj alól. Az exoftalmus legkönnyebben úgy észlelhető, hogy egy ülő beteg mögött állva lenézünk a szemgolyóira. Az egyoldali exoftalmus okai lehetnek a szemüreg daganata vagy áldagana, a kavernózus sinus trombózisa, illetve a carotis-kavernózus sipoly. Kétoldali exoftalmus figyelhető meg tireotoxikózis esetén (az egyoldali exoftalmus ebben az állapotban ritkábban fordul elő).
A szemhéjak helyzetét különböző nézési irányokból felmérik. Normális esetben, egyenesen előre nézve, a felső szemhéj 1-2 mm-rel takarja a szaruhártya felső szélét. A felső szemhéj ptózisa (lelógása) gyakori patológia, amelyet általában a homlokizom állandó összehúzódása kísér, mivel a beteg akaratlanul is megpróbálja a felső szemhéjat felemelve tartani.
A felső szemhéj megereszkedését leggyakrabban az oculomotoros ideg károsodása okozza; veleszületett ptosis, amely lehet egyoldali vagy kétoldali; Bernard-Horner szindróma; miotóniás disztrófia; myasthenia; szemhéjgörcs; injekció, trauma, vénás pangás okozta szemhéjödéma; életkorral összefüggő szöveti változások.
- A ptózis (részleges vagy teljes) lehet az oculomotoros idegkárosodás első jele (a felső szemhéjat emelő izom gyengesége miatt alakul ki). Általában a 3. agyidegpár károsodásának egyéb jeleivel kombinálódik (ipsilaterális mydriasis, a pupilla fényre adott válaszának hiánya, a szemgolyó felfelé, lefelé és befelé irányuló mozgásának zavara).
- Bernard-Horner szindrómában a szemhéjhasadék szűkületét és a felső és alsó szemhéj ptosisát az alsó és felső szemhéj porcának simaizmainak (tarsusizmok) funkcionális elégtelensége okozza. A ptosis általában részleges és egyoldali. Miosissal kombinálódik, amelyet a pupillatágító funkció elégtelensége okoz (a szimpatikus beidegzés hibája miatt). A miosis sötétben a legkifejezettebb.
- A miotóniás disztrófia (disztrófiás miotónia) ptózisa kétoldali és szimmetrikus. A pupilla mérete változatlan, a fényre adott reakciójuk megmarad. A betegségnek más jelei is vannak.
- Myasthenia esetén a ptosis általában részleges, aszimmetrikus, és súlyossága a nap folyamán jelentősen változhat. A pupillareakciók nem károsodnak.
- A szemhéjgörcs (a szemkörnyéki izom akaratlan összehúzódása) a szemhéjhasadék részleges vagy teljes záródásával jár. Az enyhe szemhéjgörcs összetéveszthető a ptosissal, de az előbbinél a felső szemhéj periodikusan aktívan megemelkedik, és a frontális izom nem húzódik össze.
A pupilla néhány másodpercig tartó szabálytalan tágulási és összehúzódási rohamokat „hippusznak” vagy „undulációnak” nevezik. Ez a tünet metabolikus encephalopathia, agyhártyagyulladás és sclerosis multiplex esetén jelentkezhet.
Az oculomotoros ideg károsodása esetén egyoldali mydriasis (pupillatágulat) figyelhető meg, amely a külső izmok ptosisával és parézisével kombinálódik. A pupillatágulat gyakran az oculomotoros ideg károsodásának első jele, amikor az idegtörzs aneurizma miatt összenyomódik, vagy az agytörzs kificamodik. Ezzel szemben a 3. pár ischaemiás léziói esetén (például cukorbetegség esetén) a pupillába menő efferens motoros rostok általában nem érintettek, ami fontos figyelembe venni a differenciáldiagnózis során. Az oculomotoros ideg károsodására nem jellemző az az egyoldali mydriasis, amely nem társul a szemgolyó külső izmainak ptosisával és parézisével. A rendellenesség lehetséges okai közé tartozik a gyógyszer okozta bénulásos mydriasis, amely atropinoldat és más M-antikolinerg szerek helyi alkalmazása esetén jelentkezik (ebben az esetben a pupilla összehúzódása megszűnik az 1%-os pilokarpinoldat alkalmazására válaszul); adie pupilla; spasztikus mydriasis, amelyet a pupillatágító összehúzódása okoz, amikor az azt beidegző szimpatikus struktúrák irritációja éri.
A pupillatágulat, vagy pupillotónia, általában az egyik oldalon figyelhető meg. Az érintett oldali pupilla jellemzően tág ( anisocoria ), és rendellenesen lassú és elnyújtott (miotóniás) fényre adott válasza, valamint az akkomodációval való konvergencia. Mivel a pupilla végül reagál a fényre, az anizocoria a neurológiai vizsgálat során fokozatosan csökken. Tipikus a pupilla denervációs túlérzékenysége: 0,1%-os pilokarpin oldat szembe cseppentése után élesen, tűszúrásnyira szűkül.
A pupillotóniát jóindulatú betegségben (Holmes-Adie-szindróma) figyelik meg, amely gyakran familiáris, gyakrabban fordul elő 20-30 éves nőknél, és a „tonikus pupilla” mellett a lábakból (ritkábban a karokból) származó mély reflexek csökkenése vagy hiánya, szegmentális anhidrosis (helyi izzadási zavar) és ortosztatikus artériás hipotenzió is kísérheti.
Argyll Robertson-szindróma esetén a pupilla összehúzódik, amikor közeli távolságra nézünk (az akkomodációs válasz megmarad), de a fényre nem reagál. Az Argyll Robertson-szindróma általában kétoldali, szabálytalan pupillaalakkal és anizokóriával kombinálódik. Napközben a pupillák mérete állandó, nem reagálnak atropin és más mydriatikumok adagolására. Ez a szindróma a középagy tegmentumának elváltozásaiban figyelhető meg, például neuroszifiliszben, cukorbetegségben, szklerózis multiplexben, tobozmirigy-tumorban, súlyos kraniocerebrális traumában, amelyet a Sylvia-vízvezeték tágulata követ stb.
A szűk pupilla (a tágító pupilla parézise miatt), a felső szemhéj részleges ptosisával (a szemhéj felső porcának izomzatának parézise), anophtalmusszal és az arc ugyanazon oldalán jelentkező izzadási zavarral kombinálva Bernard-Horner szindrómára utal. Ezt a szindrómát a szem szimpatikus beidegzésének károsodása okozza. A pupilla sötétben nem tágul ki. A Bernard-Horner szindrómát leggyakrabban a velőállomány (Wallenberg-Zakharchenko szindróma) és a híd infarktusaiban, agytörzsdaganatokban (a hipotalamuszból érkező központi leszálló szimpatikus pályák megszakadása); gerincvelő-károsodás a ciliospinális központ szintjén a C8-Th2 szegmentek szürkeállományának oldalsó szarvaiban ; a gerincvelő teljes harántirányú károsodása esetén ezen szegmentek szintjén (kétoldali Bernard-Horner szindróma, a károsodás szintje alatt elhelyezkedő szervek szimpatikus beidegzésének károsodásának jeleivel, valamint az akaratlagos mozgások és érzékenység vezetési zavaraival kombinálva); a tüdő és a mellhártya csúcsának betegségei (Pancoast-tumor, tuberkulózis stb.); az első háti gerincgyök és a plexus brachialis alsó törzsének sérülése esetén; a carotis interna aneurizmája; daganatok a jugularis foramen és a kavernózus sinus területén; daganatok vagy gyulladásos folyamatok a szemüregben (a felső nyaki szimpatikus gangliontól a szem simaizmaiig futó posztganglionáris rostok megszakadása).
Amikor a szemgolyó szimpatikus rostjai irritálódnak, a Bernard-Horner tünet „ellentétes” tünetei jelentkeznek: a pupilla tágulása, a szemhéjhasadék kiszélesedése és exophthalmus (Pourfur du Petit-szindróma).
A látópálya elülső szakaszainak (retina, látóideg, chiasma, látópálya) megszakadása okozta egyoldali látásvesztés esetén a vak szem pupillájának közvetlen fényreakciója megszűnik (mivel a pupillareflex afferens rostjai megszakadnak), valamint a második, egészséges szem pupillájának konszenzuális fényreakciója is megszűnik. A vak szem pupillája képes összeszűkülni, amikor az egészséges szem pupillája megvilágítva van (azaz a vak szem konszenzuális fényreakciója megmarad). Ezért, ha a zseblámpa izzóját az egészséges szemről az érintett szemre helyezzük, nem szűkületet, hanem éppen ellenkezőleg, az érintett szem pupillájának kitágulását figyelhetjük meg (az egészséges szem megvilágításának megszűnésére adott konszenzuális válaszként) - Marcus Gunn tünete.
A vizsgálat során a szivárványhártya színére és egyenletességére is figyelmet fordítanak. Azon az oldalon, ahol a szem szimpatikus beidegzése károsodott, a szivárványhártya világosabb (Fuchs-tünet), és általában a Bernard-Horner-szindróma egyéb jelei is megjelennek. Idős embereknél az írisz pupillaszélének hialindegenerációja depigmentációval lehetséges az involúciós folyamat megnyilvánulásaként. Az Axenfeld-tünetet a szivárványhártya depigmentációja jellemzi a hialin felhalmozódása nélkül, a szimpatikus beidegzés és az anyagcsere zavaraiban figyelhető meg. Hepatocerebrális disztrófia esetén a réz az írisz külső szélén rakódik le, ami sárgászöld vagy zöldesbarna pigmentációban nyilvánul meg (Kayser-Fleischer gyűrű).


 [
[