A cikk orvosi szakértője
Új kiadványok
Pulmonális hipertónia
Utolsó ellenőrzés: 12.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
A pulmonális hipertónia (pulmonális artériás hipertónia) a pulmonális artériás rendszerben fellépő nyomásnövekedés, amely a pulmonális érrendszer ellenállásának növekedéséből vagy a pulmonális véráramlás térfogatának jelentős növekedéséből adódhat. Ez a patológia a legtöbb esetben másodlagos; ha az ok ismeretlen, primernek nevezzük. Primer pulmonális hipertónia esetén a pulmonális erek szűkülnek, megnagyobbodnak és fibrózis alakul ki.
A pulmonális hipertónia jobb kamrai túlterhelést és elégtelenséget eredményez. A pulmonális hipertónia tünetei közé tartozik a fáradtság, a légszomj terhelésre, és néha mellkasi kellemetlenség és ájulás. A diagnózist a pulmonális artériás nyomás mérésével állítják fel. A pulmonális hipertónia kezelése értágítókat és egyes súlyos esetekben tüdőátültetést foglal magában. A prognózis általában rossz, hacsak nem azonosítanak kezelhető okot.
Normális esetben a pulmonális artériában uralkodó nyomás:
- szisztolés - 23-26 mm Hg
- diasztolés - 7-9 mm Hg
- átlagos -12-15 mm Hg
A WHO ajánlásai szerint a pulmonális artériában a szisztolés nyomás normájának felső határa 30 mm Hg, diasztolés - 15 mm Hg.
Okoz pulmonális hipertónia
Pulmonális hipertónia akkor fordul elő, ha a pulmonális artériás átlagos nyomás nyugalmi állapotban > 25 Hgmm, vagy terhelés alatt > 35 Hgmm. Számos állapot és gyógyszer okozhat pulmonális hipertóniát. Az elsődleges pulmonális hipertónia a fenti okok hiányában jelentkező pulmonális hipertónia. A kimenetel azonban hasonló lehet. A primer pulmonális hipertónia ritka, előfordulása 1-2 fő millió lakosra vetítve.
A primer pulmonális hipertónia kétszer olyan gyakran érinti a nőket, mint a férfiakat. A diagnózis felállításakor az átlagos életkor 35 év. A betegség lehet familiáris vagy sporadikus; a sporadikus esetek körülbelül tízszer gyakoribbak. A legtöbb familiáris esetben a 2-es típusú csontmorfogenetikus fehérjereceptor (BMPR2) génjében mutáció található, amely a transzformáló növekedési faktor (TGF)-béta receptorcsalád tagja. A sporadikus esetek körülbelül 20%-ában BMPR2 mutáció is jelen van. Sok primer pulmonális hipertóniában szenvedő embernél emelkedett az angioprotein 1 szintje; úgy tűnik, hogy az angioprotein 1 csökkenti a BMPR1A, egy BMPR2-vel rokon fehérje szintjét, és serkentheti a szerotonin termelést és az endothel simaizomsejtek proliferációját. Egyéb lehetséges társuló tényezők közé tartoznak a szerotonin transzport zavarai és a humán herpeszvírus 8 fertőzés.
Az elsődleges pulmonális hipertóniát változó érösszehúzódás, simaizom-hypertrófia és érfal-átépülés jellemzi. Az érösszehúzódást egyrészt a megnövekedett tromboxán- és endothelin-1 aktivitás (érösszehúzó szerek), másrészt a csökkent prosztaciklin- és nitrogén-monoxid aktivitás (értágítók) okozza. Az érelzáródás miatt megnövekedett pulmonális érnyomás súlyosbítja az endothel károsodását. A károsodás aktiválja a koagulációt az intimális felszínen, ami súlyosbíthatja a magas vérnyomást. Ezt elősegítheti a trombotikus koagulopátia is, amelyet az 1-es típusú plazminogén aktivátor inhibitor és a fibrinopeptid A megnövekedett szintje, valamint a szöveti plazminogén aktivátor csökkent aktivitása okoz. Az endothel felszínén fellépő fokális koagulációt nem szabad összekeverni a krónikus tromboembóliás pulmonális artériás hipertóniával, amelyet szervezett pulmonális tromboembóliák okoznak.
Végső soron a legtöbb betegnél a primer pulmonális hipertónia jobb kamrai hipertrófiához vezet, tágulással és jobb kamrai elégtelenséggel.
A pulmonális hipertónia okait az osztályozás mutatja be.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
A pulmonális hipertónia etiológiai osztályozása
Bal kamrai elégtelenség
- Ischaemiás szívbetegség.
- Artériás magas vérnyomás.
- Aortabillentyű-hibák, az aorta koarktációja.
- Mitrális regurgitáció.
- Kardiomyopathia.
- Szívizomgyulladás.
Megnövekedett nyomás a bal pitvarban
- Mitrális szűkület.
- A bal pitvar daganata vagy trombózisa.
- Triatriális szív, supravalvuláris mitrális gyűrű.
Tüdővéna elzáródás
- Mediastinális fibrózis.
- Tüdővénás trombózis.
Parenchymás tüdőbetegségek
- Krónikus obstruktív tüdőbetegségek.
- Intersticiális tüdőbetegségek (disszeminált folyamatok a tüdőben).
- Súlyos akut tüdőkárosodás:
- felnőttkori légzési distressz szindróma;
- súlyos diffúz tüdőgyulladás.
A tüdőartéria rendszer betegségei
- Elsődleges pulmonális hipertónia.
- Ismétlődő vagy masszív tüdőembólia.
- A tüdőartéria in situ trombózisa.
- Szisztémás vaszkulitisz.
- Disztális pulmonális artéria szűkület.
- Megnövekedett tüdővéráramlás:
- veleszületett szívhiba balról jobbra irányuló sönttel (kamrai sövényhiba, pitvari sövényhiba);
- nyitott ductus arteriosus.
- Gyógyszer- és ételkiváltotta pulmonális hipertónia.
Pulmonális hipertónia újszülötteknél
- Megőrzött magzati keringés.
- Hialin membrán betegség.
- Rekeszizomsérv.
- Mekónium aspiráció.
Hipoxia és/vagy hiperkapnia
- Magas hegyvidéki területeken él.
- Felső légúti elzáródás:
- megnagyobbodott mandulák;
- obstruktív alvási apnoe szindróma.
- Elhízott hipoventilációs szindróma (Pickwick-szindróma).
- Elsődleges alveoláris hipoventiláció.
Sok szerző helyénvalónak tartja a pulmonális hipertónia osztályozását a kialakulásának időpontja alapján, valamint az akut és krónikus formák megkülönböztetését.
Az akut pulmonális hipertónia okai
- PE vagy in situ trombózis a pulmonális artéria rendszerben.
- Bármilyen eredetű akut bal kamrai elégtelenség.
- Asztmás állapot.
- Légzési distressz szindróma.
Krónikus pulmonális hipertónia okai
- Megnövekedett tüdővéráramlás.
- Kamrai sövénydefektus.
- Pitvari sövénydefektus.
- Nyitott ductus arteriosus.
- Megnövekedett nyomás a bal pitvarban.
- Mitrális billentyűhibák.
- Myxoma vagy trombus a bal pitvarban.
- Bármilyen eredetű krónikus bal kamrai elégtelenség.
- Megnövekedett ellenállás a tüdőartéria rendszerben.
- Hipoxiás eredetű (krónikus obstruktív tüdőbetegségek, nagy magasságú hipoxia, hipoventilációs szindróma).
- Obstruktív genezis (ismétlődő tüdőembólia, farmakológiai szerek hatása, primer pulmonális hipertónia, diffúz kötőszöveti betegségek, szisztémás vaszkulitisz, veno-okkluzív betegség).
Tünetek pulmonális hipertónia
A pulmonális hipertónia első klinikai tünetei akkor jelentkeznek, amikor a pulmonális artériában a vérnyomás a normálishoz képest kétszeresére vagy annál nagyobb mértékben emelkedik.
A pulmonális hipertónia fő szubjektív megnyilvánulásai gyakorlatilag azonosak a szindróma minden etiológiai formájában. A betegeket aggasztják:
- légszomj (a betegek legkorábbi és leggyakoribb panasza) kezdetben fizikai megterhelés alatt, később pedig nyugalmi állapotban;
- gyengeség, fokozott fáradtság;
- ájulás (az agy hipoxiája okozza, a primer pulmonális hipertónia legjellemzőbb tünete);
- állandó jellegű fájdalom a szívterületen (a betegek 10-50%-ánál, függetlenül a pulmonális hipertónia etiológiájától); a jobb kamra szívizomának súlyos hipertrófiája miatti relatív koszorúér-elégtelenség okozta;
- a hemoptysis a pulmonális hipertónia gyakori tünete, különösen a pulmonális artériában a nyomás jelentős növekedésével;
- a hang rekedtsége (a betegek 6-8%-ánál megfigyelhető, és a bal oldali visszatérő ideg jelentősen kitágult tüdőartéria általi összenyomódása okozza);
- fájdalom a máj területén, valamint duzzanat a lábakban és a sípcsonton (ezek a tünetek pulmonális szívelégtelenség kialakulásával jelentkeznek pulmonális hipertóniában szenvedő betegeknél).
Progresszív nehézlégzés terhelésre és könnyű fáradékonyság szinte minden esetben jelen van. A nehézlégzést atipikus mellkasi kellemetlenség, valamint szédülés vagy ájulásérzés terhelésre kísérheti. A pulmonális hipertónia ezen tüneteit elsősorban a nem megfelelő perctérfogat okozza. A Raynaud-jelenség a primer pulmonális hipertóniában szenvedő betegek körülbelül 10%-ánál fordul elő, akiknek 99%-a nő. A hemoptysis ritka, de halálos kimenetelű lehet; a visszatérő gégeideg megnagyobbodott pulmonális artéria általi összenyomódása miatti diszfónia (Ortner-szindróma) szintén ritka.
Előrehaladott esetekben a pulmonális hipertónia tünetei közé tartozhat a jobb kamrai lüktetés, a diffúz második szívhang (S2) hangsúlyos S pulmonális komponensével (P), a pulmonális ejekciós kattanás, a jobb kamrai harmadik szívhang (S3) és a juguláris vénás feszülés. Az előrehaladott stádiumokban gyakori a máj pangása és a perifériás ödéma.
Portopulmonális hipertónia
A portopulmonális hipertónia súlyos pulmonális artériás hipertónia portális hipertóniával olyan betegeknél, akiknek nincsenek másodlagos okai.
A pulmonális hipertónia számos olyan betegségben szenvedő betegeknél fordul elő, amelyek portális hipertóniát eredményeznek cirrózissal vagy anélkül. A portopulmonális hipertónia ritkábban fordul elő, mint a hepatopulmonális szindróma krónikus májbetegségben szenvedő betegeknél (3,5-12%).
Az első tünetek a légszomj és a fáradtság, mellkasi fájdalom és vérköpés is előfordulhat. A betegeknél a pulmonális hipertónia jellemző fizikális jelei és EKG-elváltozásai jelentkeznek; cor pulmonale jelei (juguláris vénás pulzáció, ödéma) alakulhatnak ki. A tricuspidalis regurgitáció gyakori. A diagnózist echokardiográfia alapján feltételezik, és jobb szívfél-katéterezéssel igazolják.
Kezelés - primer pulmonális hipertónia terápiája, a hepatotoxikus gyógyszerek kizárásával. Egyes betegeknél az értágító terápia hatékony. Az eredményt az alapbetegség határozza meg. A portopulmonális hipertónia relatív ellenjavallata a májátültetésnek a szövődmények és a mortalitás fokozott kockázata miatt. A transzplantáció után egyes közepes fokú pulmonális hipertóniában szenvedő betegeknél a patológia visszafordulása tapasztalható.
Mi bánt?
Diagnostics pulmonális hipertónia
Objektív vizsgálattal cianózist tárnak fel, és hosszan tartó pulmonális hipertónia esetén az ujjak disztális falánkjai „dobcomb” alakúak, a körmök pedig „óraüveg” alakúak.
A szív auskultációja a pulmonális hipertónia jellegzetes jeleit mutatja - a második hang hangsúlyosabbá (gyakran felhasadásossá) válását az a.pulmonalis felett; szisztolés zörej a folyamat xiphoideusa felett, amely belégzésre fokozódik (Rivero-Corvallo tünet) - a trikuszpidális billentyű relatív elégtelenségének jele, amely a jobb kamra szívizomának kifejezett hipertrófiájával összefüggésben alakul ki; a pulmonális hipertónia későbbi szakaszaiban diasztolés zörej észlelhető a bal oldali második bordaközi térben (a.pulmonalis felett), amelyet a pulmonális artéria billentyűjének relatív elégtelensége és annak jelentős tágulása okoz (Graham-Still zörej).
A szív ütögetése általában nem mutat patognómikus tüneteket a pulmonális hipertónia esetében. Ritkán előfordulhat a bal oldali 2. bordaközi térben az érfal tompaságának határának kitágulása (a pulmonális artéria tágulása miatt), valamint a szív jobb szélének a jobb parasternális vonaltól kifelé történő eltolódása a jobb kamrai szívizom hipertrófiája miatt.
A pulmonális hipertónia patognómikus jelei a jobb kamra és a jobb pitvar hipertrófiája, valamint a pulmonális artériában a nyomásnövekedésre utaló jelek.
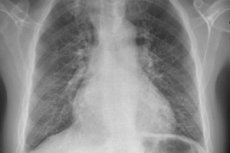
Ezen tünetek kimutatására a következőket alkalmazzák: mellkasröntgen, EKG, echokardiográfia, jobb szívfél katéterezés nyomásméréssel a jobb pitvarban, a jobb kamrában és a tüdőartéria törzsében. Jobb szívfél katéterezése során célszerű meghatározni a pulmonális kapilláris nyomást vagy a tüdőartéria éknyomását is, amely a bal pitvarban uralkodó nyomásszintet tükrözi. A tüdőartéria éknyomása szívbetegségben és bal kamrai elégtelenségben szenvedő betegeknél emelkedik.
A pulmonális hipertónia okainak azonosításához gyakran más vizsgálati módszerekre van szükség, mint például a tüdő röntgen- és komputertomográfiája, a tüdő ventilációs-perfúziós radionuklid szcintigráfiája, angiopulmonográfia. Ezen módszerek alkalmazása lehetővé teszi a tüdő parenchyma és érrendszerének patológiájának meghatározását. Bizonyos esetekben tüdőbiopsziához kell folyamodni (diffúz intersticiális tüdőbetegségek, pulmonális veno-okklúziós betegség, pulmonális kapilláris granulomatózis stb. diagnosztizálására).
A pulmonális szívbetegség klinikai képében a pulmonális artériás rendszerben hipertóniás krízisek figyelhetők meg. A krízis fő klinikai tünetei a következők:
- hirtelen fulladás (leggyakrabban este vagy éjszaka fordul elő);
- súlyos köhögés, néha vérrel kevert köpettel;
- orthopnoe;
- súlyos általános cianózis;
- izgalom lehetséges;
- a pulzus gyakori és gyenge;
- az a.pulmonalis kifejezett pulzációja a 2. bordaközi térben;
- a conus a.pulmonalis kidudorodása (ütőhangszereken a bal oldali 2. bordaközi térben az érrendszeri tompaság kiterjedésében nyilvánul meg);
- a jobb kamra pulzációja az epigastriumban;
- a második hang hangsúlya az a. pulmonalison;
- a juguláris vénák duzzanata és pulzációja;
- vegetatív reakciók megjelenése urina spastica formájában (nagy mennyiségű, könnyű, alacsony sűrűségű vizelet felszabadulása), akaratlan székletürítés a válság vége után;
- a Plesh-reflex (hepatojuguláris reflex) megjelenése.
Primer pulmonális hipertónia diagnózisa gyanítható azoknál a betegeknél, akiknél jelentős terhelésre jelentkező nehézlégzés jelentkezik, és nincsenek más, pulmonális hipertóniát okozó betegségek a kórtörténetükben.
A betegek először mellkasröntgenen, spirometrián és EKG-n esnek át a dyspnoe gyakoribb okainak azonosítására, majd Doppler-echokardiográfián a jobb kamrai és a pulmonális artéria nyomásának mérésére, valamint a másodlagos pulmonális hipertóniát okozó lehetséges anatómiai rendellenességek azonosítására.
A primer pulmonális hipertónia leggyakoribb radiológiai elváltozása a kitágult hilusok, kifejezett perifériás szűkülettel („lecsípődött”). A spirometria és a tüdőtérfogatok normálisak lehetnek, vagy enyhe korlátozottságot mutathatnak, de a szén-monoxid (DL) diffúziós kapacitása általában csökkent. A gyakori EKG-elváltozások közé tartozik a jobbra tengelyeltérés, az R > S V-ben; az SQ T-hullámok és a csúcsos P-hullámok.
További vizsgálatokat végeznek a klinikailag nem nyilvánvaló másodlagos okok diagnosztizálására. Ezek közé tartozik a ventiláció-perfúziós vizsgálat a tromboembóliás betegségek kimutatására; a tüdőfunkciós vizsgálatok az obstruktív vagy restriktív tüdőbetegségek azonosítására; és a szerológiai vizsgálatok a reumás betegségek megerősítésére vagy kizárására. A krónikus tromboembóliás pulmonális artériás hipertónia gyanúja CT- vagy tüdővizsgálattal állapítható meg, diagnózisa arteriográfiával történik. Egyéb vizsgálatokat, például HIV-tesztet, májfunkciós vizsgálatokat és poliszomnográfiát, megfelelő klinikai helyzetekben végeznek.
Ha a kezdeti vizsgálat nem mutat ki másodlagos pulmonális hipertóniával összefüggő állapotokat, pulmonális artéria katéterezést kell végezni a jobb szívfél és a pulmonális artéria nyomásának, a pulmonális kapilláris éknyomásának és a perctérfogatnak a mérésére. A jobb pitvari sövénydefektust az O2-szaturáció mérésével kell kizárni . A primer pulmonális hipertónia akkor definiálható, ha az átlagos pulmonális artéria nyomás meghaladja a 25 Hgmm-et lehetséges okok hiányában. A primer pulmonális hipertóniában szenvedő betegek többségénél azonban jelentősen magasabb a nyomás (pl. 60 Hgmm). Az eljárás során gyakran alkalmaznak értágítókat (pl. inhalációs nitrogén-monoxid, intravénás epoprosztenol, adenozin); a jobb kamrai nyomás csökkenése ezekre a gyógyszerekre adott válaszként segít a gyógyszerválasztásban. A biopsziát egykor széles körben alkalmazták, de ma már nem ajánlott a magas morbiditási és mortalitási aránya miatt.
Ha egy betegnél primer pulmonális hipertóniát diagnosztizálnak, a családi kórtörténetet megvizsgálják a lehetséges genetikai átvitel azonosítása érdekében, amelyet a családban viszonylag egészséges emberek korai halálozása jelez. Familiáris primer pulmonális hipertónia esetén genetikai tanácsadás szükséges, hogy a családtagokat tájékoztassák a betegség kockázatáról (kb. 20%), és javasolják számukra a szűrést (echokardiográfia). A jövőben értékes lehet a BMPR2 gén mutációinak vizsgálata familiáris primer pulmonális hipertóniában.
Mit kell vizsgálni?
Hogyan kell megvizsgálni?
Milyen tesztekre van szükség?
Ki kapcsolódni?
Kezelés pulmonális hipertónia
A másodlagos pulmonális hipertónia kezelése az alapbetegség kezelésére irányul. A krónikus thromboembolia okozta súlyos pulmonális artériás hipertóniában szenvedő betegeknél pulmonális thromboendarterectomiát kell végezni. Ez egy összetettebb műtét, mint a sürgősségi sebészeti embolectomia. Az extrapulmonális keringésben a szervezett vaszkularizált trombust a pulmonális törzs mentén kimetszik. Ez az eljárás az esetek jelentős százalékában gyógyítja a pulmonális artériás hipertóniát és helyreállítja az extrapulmonális funkciót; specializált központokban a műtéti halálozás kevesebb, mint 10%.
A primer pulmonális hipertónia kezelése gyorsan fejlődik. Orális kalciumcsatorna-blokkolókkal kezdődik, amelyek a betegek körülbelül 10-15%-ánál csökkenthetik a pulmonális artériás nyomást vagy a pulmonális érrendszeri ellenállást. A különböző típusú kalciumcsatorna-blokkolók hatékonysága között nincs különbség, bár a legtöbb szakértő kerüli a verapamilt negatív inotrop hatásai miatt. A terápiára adott válasz kedvező prognosztikai jel, és a betegeknek folytatniuk kell ezt a kezelést. Ha nincs válasz, más gyógyszereket kezdenek el szedni.
Az intravénás epoprosztenol (egy prosztaciklin analóg) javítja a funkciót és meghosszabbítja a túlélést még azoknál a betegeknél is, akik a katéterezés idején rezisztensek voltak az értágítókkal szemben. A kezelés hátrányai közé tartozik a behelyezett központi katéter szükségessége, valamint a jelentős mellékhatások, beleértve a kipirulást, hasmenést és a baktériumok fellépését a hosszú távú központi katéter behelyezése miatt. Alternatív szerek – inhalációs (iloproszt), orális (beraproszt) és szubkután (treprosztinil) prosztaciklin analógok – vizsgálata folyamatban van.
Az orális endothelinreceptor-antagonista boszentán szintén hatékony egyes betegeknél, jellemzően az enyhébb betegségben szenvedőknél, akik nem reagálnak az értágítókra. Az orális szildenafil és az L-arginin szintén vizsgálat alatt áll.
Előrejelzés
A tüdőtranszplantáció kínálja az egyetlen reményt a gyógyulásra, de magas a szövődmények kockázata a kilökődési problémák és a fertőzés miatt. A bronchiolitis obliterans miatt az ötéves túlélési arány 60%. A tüdőtranszplantációt a New York Heart Association IV. stádiumú szívelégtelenségben (légszomj minimális aktivitással, ágyhoz vagy székhez kötöttség) szenvedő betegek számára tartják fenn, akik nem reagáltak a prosztaciklin analógokra.
Sok betegnek további gyógyszerekre van szüksége a szívelégtelenség kezelésére, beleértve a vízhajtókat is, éswarfarint is kell kapniuk a tromboembólia megelőzése érdekében.
A kezelés nélküli betegek medián túlélése 2,5 év. Az ok általában a jobb kamrai elégtelenség miatti hirtelen halál. Az epoprosztenol mellett az ötéves túlélés 54%, míg a kalciumcsatorna-blokkolókra reagáló betegek kisebbségénél meghaladja a 90%-ot.
A pulmonális hipertónia prognózisa rossz, ha olyan tünetek jelentkeznek, mint az alacsony perctérfogat, a magasabb pulmonális artéria és jobb pitvarnyomás, az értágítókra adott válasz hiánya, a szívelégtelenség, a hipoxémia és az általános funkcionális állapot romlása.

