A cikk orvosi szakértője
Új kiadványok
Folyadék a perikardiális üregben: mit jelent, elfogadható normák
Utolsó ellenőrzés: 12.07.2025

Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
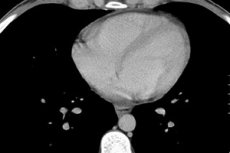
A szív az életünk motorja, amelynek munkája számos tényezőtől függ, beleértve a biológiai belső folyamatokat is. A szív környékén jelentkező fájdalom és kellemetlen érzés oka néha a szívburokban lévő folyadék, amely minden oldalról körülveszi a szívet. A rossz közérzet oka pedig a szív folyadék általi összenyomódása vagy a szívizom vagy a szívburok szöveteiben lokalizálódó gyulladásos folyamat.
Járványtan
A statisztikák szerint a perikarditiszek mintegy 45%-a vírusos eredetű, melyek kezelésében az immunitás fokozása (vitaminok, immunstimulánsok) a legfontosabb, míg a baktériumok, melyek leküzdésére antibiotikumokat használnak, a betegség epizódjainak mindössze 15%-ában okoznak gyulladásos folyamatokat a perikardiumban. A legritkább patológiai típusok a gombás és parazita eredetű perikarditisz.
Okoz perikardiális folyadék
Próbáljuk meg konkrétan megérteni, hogy milyen állapotok és patológiák okozhatják a folyadék mennyiségének növekedését a szívburokban, amelyet ma már nem kenőanyagnak tekintünk a szív súrlódása során, hanem életveszélyes tényezőnek.
A nem gyulladásos folyadékgyülem leggyakoribb oka a szívburokban az ödémás szindróma. Ez nem betegség, hanem egy tünet, amely a következő kóros és nem kóros folyamatokat kísérheti:
- a szív bal kamrájának veleszületett divertikulitiszje,
- szívelégtelenség,
- a kiválasztó rendszer, különösen a vesék patológiái,
- olyan rendellenesség, amelyben közvetlen összeköttetés van a szívburok két rétege között,
- hiányállapotok, például vérszegénység,
- a test kimerültségi állapota,
- mediastinális daganatok, myxödéma,
- anyagcserezavarok a test szöveteiben,
- különféle gyulladásos patológiák,
- szöveti duzzanattal járó sérülések,
- allergiás reakciók.
A hidropericardium kialakulása néha értágítók szedésének vagy a sugárterápia szövődményének következménye lehet.
Kockázati tényezők
A terhesség és az időskor a patológia kialakulásának kockázati tényezőinek tekinthető.
A szívburok gyulladásos folyamatának ( pericarditis ) leggyakoribb okai a tuberkulózis és a szerv reumás károsodása. Egy fertőző-allergiás reakcióról beszélünk, amelynek következtében nagy mennyiségű váladék képződik.
Ebben az esetben a kockázati tényezőket figyelembe lehet venni:
- bakteriális, vírusos és gombás betegségek: skarlát, akut légúti vírusfertőzések, HIV, tüdőgyulladás, mellhártyagyulladás, szívbelhártya-gyulladás, kandidózis stb.
- paraziták jelenléte a szervezetben ( echinococcus fertőzés, toxoplazmózis stb.),
- allergiás patológiák, beleértve az étel- és gyógyszerallergiákat;
- autoimmun betegségek ( reumatoid artritisz, lupus erythematosus, szisztémás szkleroderma, dermatomyositis stb.),
- autoimmun folyamatok ( reumás láz stb.),
- krónikus szívelégtelenség,
- a szívizomhártyák gyulladásos betegségei ( miokarditisz, endokarditisz),
- bármilyen szívsérülés (áthatoló és nem áthatoló),
- rák- és sugárterápia,
- a perikardiális fejlődés veleszületett és szerzett patológiái ( ciszták és divertikulumok jelenléte benne),
- hemodinamikai zavar, ödéma szindróma
- az endokrin rendszer betegségei és anyagcserezavarai ( szívelégtelenség, glükózanyagcsere-zavarok és cukorbetegség, pajzsmirigy-alulműködés ).
Mint már említettük, a szívburokban lévő folyadék felhalmozódhat a szívben lévő szúrt sebek következtében, de ugyanez a helyzet megfigyelhető a szerven végzett műtét után is, posztoperatív szövődmény (gyulladás) következtében.
A szív sajátos traumája a miokardiális infarktus, amely gyulladásos szövődményekkel is járhat, és a perikardiális zsák folyadékszintjének növekedését okozhatja. Ugyanez mondható el a szívizom ischaemiás (nekrotikus) elváltozásairól is.
Ha alaposan megnézzük, számos egybeesést láthatunk a pericarditis és a hydropericardium okai között. Elméletileg a második patológia egyfajta nem fertőző pericarditis, mivel a pericardiumban lévő pangás mindenképpen gyulladásos típusú kóros folyamatokat okoz benne.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Pathogenezis
Az iskolai biológiából ismert, hogy a szívünk egy „ingben” születik. Ennek az „ingnek” a neve szívburok, sűrű fiziológiai szövetekből áll, és védőfunkciót lát el.
A szívburkot (szívburok) szívburokzsáknak (szívburokzsák) is nevezik, amelyben a szív kényelmesen érzi magát, és zavartalanul tud működni. A szívburokzsák két rétegből (lemezből) áll: zsigeri vagy külső és parietális (belső), amelyek egymáshoz képest eltolódhatnak.
A szív, mint mozgó izmos szerv, állandó mozgásban van (falai összehúzódnak és pumpaszerűen pumpálják a vért). Ilyen körülmények között, ha nem lenne körülötte szívburok, elmozdulhatna, ami az erek megtöréséhez és a vérkeringés zavarához vezethetne.
Továbbá a szívburok védi a szívet a szervre nehezedő nagy terhelés alatti kitágulástól. Úgy tartják, hogy védőgátként is szolgál, amely megakadályozza a fertőzés behatolását a szív szövetébe a belső szervek gyulladása során.
A szívburok ugyanilyen fontos funkciója azonban, hogy megakadályozza a rendkívül mozgékony szív súrlódását a mellkas közeli, mozdulatlan struktúráihoz. Annak érdekében, hogy a szív ne súrlódjon a szívburokkal és a közeli szervekkel, a rétegei között kis mennyiségű folyadék található.
Így a szívburokban mindig van folyadék, de mennyisége általában – különböző források szerint – nem haladhatja meg a 20-80 ml-t. Ez a szám általában 30-50 ml-re korlátozódik, és a szívburok folyadékgyülemének 60-80 ml-re történő növekedése patológiának tekinthető. De ha ilyen mennyiségű, enyhén sárgás színű szabad folyadékkal valaki egészségesnek érzi magát, és nincsenek gyanús tünetei, akkor nincs ok az aggodalomra.
Más a helyzet, ha a szívburokban mérsékelt vagy nagy mennyiségű folyadék halmozódik fel. Ez lehet 100-300 ml, vagy 800-900 ml. Amikor a mutató nagyon magas, és eléri az 1 litert, egy nagyon életveszélyes állapotról, az úgynevezett szívtamponádról (a szív összenyomódása a szívburokban felhalmozódó folyadék miatt) beszélünk.
De honnan származik a felesleges folyadék a szívburokban? Világos, hogy ez abszolút egészség esetén lehetetlen. A szívburokban lévő folyadék folyamatosan megújul, a szívburok lemezei felszívják, és mennyisége megközelítőleg állandó marad. Térfogatának növekedése csak két esetben lehetséges:
- a perikardiális szövetek anyagcserezavarai esetén, aminek következtében csökken a transzudát felszívódása,
- Gyulladásos váladék hozzáadása a meglévő nem gyulladásos folyadékhoz.
Az első esetben a hemodinamikai rendellenességekkel, az ödémás vagy vérzéses szindróma kialakulásával, a tumoros folyamatokkal kapcsolatos betegségekről beszélünk, amelyek következtében átlátszó folyadék halmozódik fel a szívburok üregében, amely hámsejtek, fehérje és vérrészecskék nyomait tartalmazza. Ezt a kóros állapotot általában hidropericardiumnak nevezik.
A gyulladásos váladék megjelenése leggyakrabban a fertőzésnek a szívburokba való vér és nyirok útján történő behatolásával jár, ha már volt egy gennyes gyulladás góca a szervezetben. Ebben az esetben egy fertőző és gyulladásos patológiáról, az úgynevezett "pericarditisről" beszélünk, amelynek több különböző formája is létezik.
De a szívburok gyulladása nem fertőző is lehet. Ez a szívterületen áttéteket tartalmazó daganatos folyamatokban figyelhető meg, amikor a folyamat a közeli szövetekből terjed (például szívizomgyulladás esetén), a szívburok szöveteinek anyagcserezavaraiban, valamint a szívburkot ért traumában (szívtájéki ütés, seb, szúrt sérülés).
Tünetek perikardiális folyadék
A perikarditisz klinikai képe, amelyben a felesleges folyadék felhalmozódik a szívburokban, az októl és a transzudátum/váladék mennyiségétől függően változhat. Magában a perikarditisz nem fordul elő. A szervezetben már meglévő patológiák vagy sérülések szövődményeként jelentkezik, ezért nem kell konkrét tünetekről beszélni.
Nagyon gyakran a beteg nem is gyanítja, hogy folyadék halmozódik fel a szívburokban, azaz nem gondol az egészségromlás ilyen okára, szív- és érrendszeri patológiákra, megfázásokra és légzőszervi betegségekre, vesebetegségekre gyanakszik. Ezekkel a problémákkal fordulnak a terapeutához, de a diagnosztikai vizsgálatok azt mutatják, hogy a megjelent tünetek már a betegségek késői megnyilvánulásai, azaz azok szövődményei.
Milyen panaszokkal fordulhat orvoshoz egy megnövekedett perikardiális folyadékmennyiséggel rendelkező beteg?
- légszomj nyugalmi állapotban és terhelés alatt is,
- kellemetlen érzés a szegycsont mögött, ami különösen jól érezhető, amikor egy személy előrehajol,
- különböző intenzitású fájdalom a szív környékén, amely a szervre nehezedő nyomással jár, a fájdalom kisugározhat a hátra, a vállba, a nyakba, a bal karba,
- szorító érzés a mellkasban, nyomó érzés,
- légzési nehézség, fulladásos rohamok, légszomj érzése,
- ödéma szindróma, amely különösen az arcon, a felső és az alsó végtagokon észrevehető,
- csökkent szisztolés és megnövekedett vénás nyomás, duzzadt vénák a nyakban,
- tachycardia, aritmia tünetei,
- nem produktív, ugató köhögés, amely nem hoz enyhülést,
- rekedt hang,
- fokozott izzadás, különösen a tuberkulózis hátterében,
- megnagyobbodott máj és fájdalom a jobb hipochondriumban,
- a nyelőcsőn keresztüli áthaladás problémái a megnagyobbodott szívburok által okozott kompresszió miatt,
- gyakori csuklás a rekeszizom idegének összenyomódása következtében,
- halványkék bőr keringési zavarok miatt (a szív összenyomódása a perikardiális folyadékgyülem és váladék által a kontraktilis funkciójának megzavarásához vezet),
- étvágytalanság és az ezzel járó fogyás.
Egyértelmű, hogy a betegek panaszkodhatnak általános állapotuk romlására, gyengeségre, fejfájásra és izomfájdalomra, de csak néhány beteg tapasztal ilyen tüneteket. A gyulladás miatti testhőmérséklet-emelkedés okozta láz azonban a legtöbb esetben jelen van, amikor orvoshoz fordulnak, és kellemetlen érzés jelentkezik a szívburokban felgyülemlett folyadékkal, különösen fertőző elváltozások esetén. Ezek a panaszok a gyulladás nem specifikus első jeleinek tekinthetők, amelyek később a szívburok folyadékkal való túlcsordulását okozzák.
De a légszomj, a szívfájdalom, a pulzus és a vérnyomás ingadozása közvetlenül jelezheti, hogy a szívburokban lévő folyadék zavarja a szív munkáját.
Fontos megérteni, hogy a perikarditisz nemcsak fertőző vagy nem fertőző, akut vagy krónikus lehet, hanem számos fajtája is van, amelyek lefolyásukban és a perikardiumban lévő folyadék mennyiségében különböznek.
Akut formában száraz (más néven fibrines) és exudatív pericarditis is előfordulhat. Az első esetben a szív szerózus membránjából a fibrin a szívburok üregébe szivárog, amit annak vérrel való túlcsordulása okoz. Ebben az esetben csak nyomokban található folyadék a szívburokban. Exudatív pericarditis esetén nagy mennyiségű szabad folyadék található a szívburokban.
A perikardiális folyadékgyülem gyulladásos folyamatokban és hemodinamikai zavarokban félig folyékony váladékból, sebek, tuberkulózis vagy megrepedt aneurizma esetén véres folyadékból (vérzéses szívburok), fertőző elváltozások esetén pedig gennyes folyadékból állhat.
Az exudatív perikarditisz hosszan tartó lehet, 6 hónap után krónikussá válhat. Kis mennyiségű folyadék a szívburokban (80-150 ml) nem feltétlenül okozza a betegség kifejezett tüneteit, és a beteg azt gondolhatja, hogy már felépült. De egy idő után a gyulladásos folyamat különböző tényezők hatására fokozódhat, és a megnövekedett folyadékszint a szívburokban kellemetlen tüneteket okoz, amelyek szintén teljesen veszélyesek.
Ha sok folyadék halmozódott fel a szívburokban, ami erősen összenyomja a szívet, aminek következtében a munkája megzavarodik, akkor szívtamponádról beszélünk. Ebben az esetben a szívkamrák nem ellazulnak kellőképpen, és nem tudják megbirkózni a szükséges vérmennyiség pumpálásával. Mindez az akut szívelégtelenség tüneteinek megjelenéséhez vezet:
- súlyos gyengeség, vérnyomásesés (ájulás, eszméletvesztés ),
- hiperhidrózis (a hideg verejték intenzív termelése),
- súlyos nyomás és nehézség a mellkasban,
- gyors pulzus,
- súlyos légszomj,
- magas vénás nyomás, ami a juguláris véna kitágulásában nyilvánul meg,
- túlzott szellemi és fizikai izgalom,
- a légzés gyors, de felületes, képtelen mély lélegzetet venni,
- a szorongás megjelenése, a haláltól való félelem.
Miután meghallgatta a beteget sztetoszkóppal, az orvos gyenge és tompa szívhangokat, ropogó hangokat és zúgást észlel a szívben (a beteg testének egy bizonyos helyzetében megfigyelhető), ami jellemző a perikarditiszre, szívtamponáddal vagy anélkül jelentkezik.
Perikardiális folyadék gyermekeknél
Bármennyire furcsán hangzik, a szívburokban felgyülemlett folyadékfelesleg még a magzatnál is előfordulhat. A szívburok folyadékgyülemének kismértékű felhalmozódása, a szív- és érrendszer hiperkinetikus reakciójának megnyilvánulásaként, enyhe vagy közepes vérszegénység kialakulására utalhat. Súlyos vérszegénység esetén a transzudátum mennyisége jelentősen meghaladhatja a normál értékeket, ami a gyermek életét veszélyeztető tünet.
De a magzat szívburkában folyadék képződhet a bal kamra szöveteinek fejlődési zavarai következtében is. Ilyenkor a szív felső részében, a bal kamra felőli oldalon, a falak kidudorodása - egy divertikulum - alakul ki, ami megzavarja a szívburok folyadékgyülemének kiáramlását (hidropericardium). A transzudátum felhalmozódik a szívburok rétegei között, és egy idő után szívtamponád kialakulásához vezethet.
A magzati szív fejlődésében fellépő patológiák és a körülötte lévő nagy mennyiségű folyadék megjelenése kimutatható a terhes nő ultrahangvizsgálata során.
A szívburokgyulladás gyermekeknél már kora gyermekkorban diagnosztizálható. Leggyakrabban a betegség korábbi vírusfertőzések, reuma és diffúz (gyakori) kötőszöveti betegségek hátterében jelentkezik. De a gombás fertőzés, a vesebetegség miatti mérgezés, vitaminhiány, hormonterápia stb. okozta nem specifikus szívburokgyulladás is lehetséges. Csecsemőknél a patológia gyakran bakteriális fertőzés (staphylococcusok, streptococcusok, meningococcusok, pneumococcusok és más típusú kórokozók) hátterében alakul ki.
Nagyon nehéz felismerni a betegséget csecsemőknél, különösen, ha a pericarditis száraz formájáról beszélünk. Az akut pericarditis mindig a testhőmérséklet emelkedésével kezdődik, ami nem specifikus tünet, a megnövekedett pulzusszámmal és fájdalommal, amit a baba gyakori szorongásos és síró epizódjairól lehet felismerni.
Az idősebb gyermekek, akiknek kevés folyadék gyűlik fel a szívburokban, bal oldali mellkasi fájdalomra panaszkodnak, ami fokozódik, amikor a gyermek mély lélegzetet próbál venni. A fájdalom fokozódhat testhelyzet változtatásakor, például lehajláskor. A fájdalom gyakran a bal vállba sugárzik, így a panaszok pontosan így hangozhatnak.
Különösen veszélyesnek tekinthető az exudatív (effuzív) perikarditisz, amelyben a perikardiumban lévő folyadék mennyisége gyorsan megnő, és a szívtamponád kialakulásával kritikus szintet érhet el. Csecsemőnél a patológia tünetei a következők lehetnek:
- megnövekedett koponyaűri nyomás,
- a kéz, a könyök és a nyak vénáinak jelentős telődése, amely jól láthatóvá és tapinthatóvá válik, ami már korán kizárható,
- hányás megjelenése,
- a fej hátsó részének izmainak gyengesége,
- kidudorodó kutacs.
Ezeket a tüneteket nem lehet specifikusnak nevezni, de fontosak egy egészségügyi probléma felismeréséhez egy olyan gyermeknél, aki még nem tud a betegség egyéb tüneteiről beszélni.
Az idősebb gyermekeknél a pericarditis exudatív akut stádiumát légszomj, tompa fájdalom a szív környékén és az általános állapot romlása kíséri. A fájdalomrohamok során a gyermek megpróbál ülni és hajolni, a fejét a mellkasára döntve.
A következő tünetek jelentkezhetnek: ugató köhögés, rekedtség, vérnyomásesés, hányinger hányással, csuklás, hasi fájdalom. Jellemző a paradox pulzus megjelenése, a vénák bejáratánál csökkent telődési aránnyal.
Ha szívtamponádról beszélünk, akkor fokozódik a légszomj, megjelenik a légszomj és a félelem hiánya, a gyermek bőre nagyon sápadt lesz, hideg verejték jelenik meg rajta. Ugyanakkor fokozott pszichomotoros ingerlékenység figyelhető meg. Sürgős intézkedések hiányában a gyermek akut szívelégtelenségben meghalhat.
A krónikus exudatív pericarditis bármilyen etiológiájú gyermeknél az általános állapot romlása és állandó gyengeség jellemzi. A gyermek gyorsan elfárad, légszomj és mellkasi kellemetlen érzés jelentkezik, különösen mozgás, testmozgás, sportolás közben.
Komplikációk és következmények
A perikardiális zsákban és a benne zajló gyulladásos folyamatokban fellépő pangás, a perikardiumban lévő folyadék térfogatának növekedésével együtt, nem múlhat el nyomtalanul, csak a beteg általános állapotának romlásában, légszomj és szegycsont mögötti fájdalom megjelenésében jelentkezik.
Először is, a térfogat növekedésével a folyadék egyre inkább nyomást gyakorol a szívre, ami megnehezíti annak működését. És mivel a szív az egész test vérellátásáért felelős szerv, a munkájában bekövetkező zavarok keringési zavarokkal járnak. A vér viszont a sejtek fő táplálékforrásának számít, oxigénnel is ellátja őket. A vérkeringés megszakad, és a különböző emberi szervek éhségérzetet kezdenek érezni, működésük megszakad, ami más tünetek megjelenését vonja maga után, például a mérgezés megnyilvánulásait, ami jelentősen csökkenti az ember életminőségét.
Másodszor, a gyulladásos váladék felhalmozódása heg-adhezív folyamat kialakulásával jár. Ebben az esetben nem annyira maga a szívburok szenvedhet a rostos szövet túlburjánzása és a kalcium felhalmozódása miatti lemezeinek tömörödése miatt, hanem a szív, amely a diasztolé alatt nem tudja biztosítani a kamrák megfelelő vérrel való feltöltődését. Ennek eredményeként vénás pangás alakul ki, ami növeli a trombusképződés kockázatát.
A gyulladásos folyamat a szívizomra is átterjedhet, degeneratív változásokat okozva benne. Ezt a patológiát myopericarditisnek nevezik. A tapadási folyamat terjedése tele van a szív összeolvadásával a közeli szervekkel, beleértve a nyelőcső, a tüdő, a mellkas és a gerinc szöveteit.
A folyadék stagnálása a szívburokban, különösen nagy mennyiségű vér esetén, a szervezet bomlástermékeivel való mérgezéséhez vezethet, aminek következtében különböző szervek, és mindenekelőtt a kiválasztó szervek (vesék) ismét károsodnak.
De az exudatív és hidroperikarditisz legveszélyesebb állapota, a perikardiumban lévő folyadék mennyiségének gyors növekedésével, a szívtamponád állapota, amely sürgős és hatékony kezelés hiányában a beteg halálához vezet.
Diagnostics perikardiális folyadék
A perikardiális folyadék nem tekinthető kóros állapotnak, ha mennyisége nem haladja meg az általánosan elfogadott normákat. De amint az effúzió mennyisége olyan nagy lesz, hogy szívelégtelenség és más közeli szervek tüneteit kezdi okozni, nem lehet késleltetni.
Mivel a szívburokgyulladás tünetei különféle betegségekre hasonlíthatnak, a betegek háziorvoshoz fordulnak, aki fizikális vizsgálat, kórtörténet felvétele és a beteg meghallgatása után kardiológushoz küldi a beteget. A betegek által megnevezett tünetek keveset mondanak a betegség valódi okáról, de jó irányba terelhetik az orvost, mivel a legtöbbjük továbbra is szívproblémákra utal.
A szív megkopogtatása és meghallgatása segít megerősíteni a találgatást. A kopogtatás a szív határainak növekedését mutatja, a meghallgatás pedig gyenge és tompa szívverést, ami a szív struktúráinak korlátozott mozgására utal a kompresszió miatt.
A vér és a vizelet laboratóriumi vizsgálata segít felmérni a meglévő egészségügyi problémák jellegét, meghatározni a pericarditis okát és típusát, valamint felmérni a gyulladás intenzitását. Ehhez a következő vizsgálatokat írják elő: klinikai és immunológiai vérvizsgálatok, vérbiokémia, általános vizeletvizsgálat.
De sem a fizikális vizsgálat meghallgatással, sem a laboratóriumi vizsgálatok nem teszik lehetővé a pontos diagnózis felállítását, mivel nem teszik lehetővé a folyadék jelenlétének felmérését a szívburokban és annak térfogatában, valamint annak meghatározását, hogy pontosan mi is jár a szívműködés zavarával. Ezt a problémát instrumentális diagnosztika oldja meg, amelynek számos módszere lehetővé teszi a helyzet legapróbb részleteinek felmérését.
A fő módszer, amely lehetővé teszi nemcsak a folyadék jelenlétének meghatározását a szívburokban, hanem annak szintjét is, az echokardiográfia (EchoCG). Egy ilyen vizsgálat lehetővé teszi még minimális mennyiségű transzudátum (15 ml-től) azonosítását, a szívizom struktúráinak motoros aktivitásában bekövetkező változások tisztázását, a szívburok rétegeinek megvastagodását, a szívterület összenövéseit és más szervekkel való összenövését.
A perikardiumban lévő folyadék mennyiségének meghatározása echokardiográfiával
Normális esetben a perikardiális lemezek nem érnek egymáshoz. Eltérésük nem lehet több, mint 5 mm. Ha az echoCG legfeljebb 10 mm-es eltérést mutat, akkor a perikarditisz kezdeti stádiumáról beszélünk, 10-20 mm között - közepes, 20 felett - súlyos stádiumról.
A perikardiumban lévő folyadék mennyiségi jellemzőinek meghatározásakor jelentéktelen térfogatnak 100 ml-nél kisebb mennyiséget, fél literig terjedő mennyiséget közepesnek, 0,5 liter feletti mennyiséget pedig nagynak tekintünk. Nagy mennyiségű váladék felhalmozódása esetén kötelező a perikardiális punkció, amelyet echokardiográfia kontrollja alatt végeznek. A kiszivattyúzott folyadék egy részét mikrobiológiai és citológiai vizsgálatnak vetik alá, amely segít meghatározni annak jellegét (a transzudátum alacsonyabb sűrűségű és jelentéktelen fehérjetartalmú), fertőző ágens, genny, vér, rosszindulatú sejtek jelenlétét.
Ha a magzatnál folyadékot észlelnek a szívburokban, akkor a gyermek születésének megvárása nélkül szúrást végeznek. Ezt a bonyolult beavatkozást szigorúan ultrahangvezérlés mellett kell elvégezni, mivel nagy a sérülés veszélye az anya vagy a magzat számára. Vannak azonban olyan esetek, amikor a folyadék a szívburokban spontán eltűnik, és szúrásra nincs szükség.
Az elektrokardiogram (EKG) szintén adhat némi információt a patológiáról, mivel az exudatív és krónikus pericarditis csökkenti a szívizom elektromos aktivitását. A fonokardiográfia információt nyújthat a szív munkájához nem kapcsolódó szívzajokról, valamint a szívburokban folyadék felhalmozódását jelző nagyfrekvenciás rezgésekről.
A 250 ml-nél nagyobb folyadéktérfogatú exudatív perikarditist és hidroperikardiumot a röntgenfelvételen a szív méretének növekedése és sziluettjének változása, valamint árnyékának homályos meghatározása határozza meg. A perikardium változásai a mellkas ultrahangvizsgálata, komputertomográfia vagy mágneses rezonancia képalkotása során láthatók.
Megkülönböztető diagnózis
Mivel a perikardiális folyadék nem véletlenül jelenik meg, és megjelenése bizonyos patológiákkal jár, nagy szerepet kap a differenciáldiagnózis, amely lehetővé teszi az intenzív perikardiális folyadékgyülem okának azonosítását. Az akut pericarditis tüneteiben hasonlíthat az akut miokardiális infarktusra vagy az akut szívizomgyulladásra. Nagyon fontos megkülönböztetni ezeket a patológiákat egymástól, hogy a diagnózisnak megfelelően előírt kezelés hatékony legyen.
 [ 39 ]
[ 39 ]
Kezelés perikardiális folyadék
Mint már tudjuk, a szívburokban mindig van folyadék, és annak szintjének enyhe emelkedése valószínűleg nem befolyásolja a beteg egészségét. Az orvos véletlenül is felfedezheti ezeket az elváltozásokat, ezt követően egy ideig megfigyelés alatt tartja a beteget. Ha a folyadék mennyisége megnő, de továbbra sem jelentős, akkor ki kell deríteni az effúzió felhalmozódásához vezető okot. A kezelés elsősorban a kóros hidratáltságot okozó tényező inaktiválására irányul.
A beteg kezelésének helyszíne a patológia súlyosságától függ. Az akut pericarditis kezelése kórházi környezetben ajánlott. Ez segít elkerülni a szívtamponádot. A patológia enyhe formáit, mérsékelt mennyiségű transzudátummal vagy exudátummal, járóbeteg-ellátásban kezelik.
Mivel a szívburokgyulladás gyulladásos folyamat, a váladéktermelés csökkentése érdekében először a gyulladás leállítására van szükség. A legtöbb esetben ez nem hormonális gyulladáscsökkentők (NSAID) segítségével történhet. Közülük a legnépszerűbb gyógyszer az ibuprofen, amely enyhíti a lázat és a gyulladást, pozitív hatással van a véráramlásra, és a legtöbb beteg jól tolerálja.
Ha a perikardiumban felhalmozódó folyadék oka a szívizom ischaemia, akkor a Diclofenac, Aspirin és más, acetilszalicilsav alapú gyógyszerek hatékonyabbak lesznek, amelyek csökkentik a vér viszkozitását. Az Indometacin alkalmazása is elfogadható, de ez a gyógyszer különféle mellékhatásokat és szövődményeket okozhat, ezért csak szélsőséges esetekben alkalmazható.
Ha az NSAID-ok szedése nem adja meg a kívánt eredményt, vagy valamilyen okból lehetetlen, gyulladáscsökkentő terápiát szteroid gyógyszerekkel (leggyakrabban prednizolonnal) végeznek.
A perikarditisz, ahogy a folyadék mennyisége növekszik, fájdalom szindrómával jár, amelyet a hagyományos fájdalomcsillapítók (Analgin, Tempalgin, Ketanov stb.) Segítségével enyhítenek. Az ödéma szindróma leküzdésére vízhajtókat alkalmaznak (leggyakrabban furoszemidet). A vitamin-ásványianyag-egyensúly fenntartása érdekében azonban a vízhajtókat káliumkészítményekkel (például Asparkam) és vitaminokkal egészítik ki.
A szívburok gyulladásának és folyadékgyülemének problémájának megoldása mellett az alapbetegséget is kezelik. Ha fertőzésről van szó, akkor a szisztémás antibiotikum-terápia kötelező. Penicillin és cefalosporin antibiotikumokat írnak fel; súlyos gennyes fertőzések esetén a fluorokinolonok részesülnek előnyben. Mivel számos kórokozó törzs rezisztens a hagyományos antibiotikumokkal szemben, a terápiában egyre inkább új típusú antimikrobiális szereket alkalmaznak, amelyekre a legtöbb baktérium érzékeny (az egyik ilyen gyógyszer a vankomicin).
Ideális esetben a szívburok punkciója után folyadékvizsgálatot kell végezni a kórokozó típusának és az előírt antibiotikumokkal szembeni rezisztenciájának meghatározására.
Ha a tuberkulózis hátterében váladékozó perikarditisz alakul ki, speciális tuberkulózisellenes szereket írnak fel. Daganatos folyamatok esetén a citosztatikumok hatékonyak lesznek. Mindenesetre az antihisztaminok segítenek csökkenteni a duzzanatot és a gyulladást, mivel még a szervezet fertőző tényezőre adott reakciója is allergiásnak tekinthető.
Akut pericarditis esetén szigorú ágynyugalom és könnyű étel javasolt. Krónikus lefolyás esetén a súlyosbodás során a fizikai aktivitás korlátozását és diétát írnak elő.
A gyulladásos folyamat generalizálódása esetén hemodialízis javasolt. Nagy mennyiségű folyadék felhalmozódása esetén a szívburokban punkciót (paracentézist) végeznek, amely az egyetlen módja a felesleges folyadék biztonságos, nem sebészeti eltávolításának. Punkció írható fel szívtamponád, gennyes szívburok-gyulladás esetén, valamint akkor is, ha a 2-3 hetes konzervatív kezelés nem vezetett a szívburok rétegei közötti folyadék csökkenéséhez. Ha gennyet észlelnek a váladékban, a szívburok üregének drénezését végzik antibiotikumok beadásával.
Bizonyos esetekben a szúrást többször is el kell végezni. Ha a gyulladás nem állítható meg, és a folyadék a szívburokban többszöri szúrás ellenére is felhalmozódik, sebészeti kezelést írnak elő - pericardiectomiát.
A pericarditis effúzióval történő fizioterápiás kezelését nem végzik, mivel ez csak súlyosbíthatja a helyzetet. A rehabilitációs időszak alatt terápiás terápia és terápiás masszázs lehetséges.
A patológia akut formájának teljes kezelése során a betegnek orvosi személyzet felügyelete alatt kell állnia. Rendszeresen mérik artériás és vénás nyomását, és figyelemmel kísérik a pulzusszámot (pulzus). A betegség krónikus lefolyásában a betegnek ajánlott saját vérnyomás- és pulzusmérő eszközzel rendelkeznie, amely lehetővé teszi számára, hogy önállóan figyelemmel kísérje állapotát.
Perikarditiszre való gyógyszerek
A hidropericardium kezelése, amikor nem gyulladásos folyadék halmozódik fel a szívburokban, gyakran nem igényel speciális kezelést. Elég a provokáló tényezők eltávolítása, és a folyadék mennyisége normalizálódik. Előfordul, hogy a betegség kezelés nélkül spontán elmúlik. Más esetekben a dekongesztánsok (Spironolakton, Furosemid stb.) segítenek.
Furoszemid
Gyorsan ható vízhajtó, amelyet gyakran írnak fel szív- és érrendszeri patológiákkal összefüggő ödéma szindróma esetén. Nem terheli a veséket, így veseelégtelenség esetén is alkalmazható. A vízhajtó hatás mellett elősegíti a perifériás erek tágulását, ami nemcsak az ödéma enyhítését, hanem a magas vérnyomás csökkentését is lehetővé teszi.
A gyógyszer tabletta formájában (naponta 40 mg reggel vagy minden második nap) és injekció formájában is felírható. A gyógyszer maximálisan megengedett napi adagja tablettákban 320 mg. Ebben az esetben jobb, ha a gyógyszert naponta kétszer veszi be. A tabletták bevétele között 6 órának kell eltelnie.
A furoszemid oldat intramuszkulárisan vagy intravénásan (lassú infúzióként) adható be. Ezt a gyakorlatot súlyos ödéma és szívtamponád kockázata esetén alkalmazzák. Amint az ödéma csökken, a gyógyszert szájon át kell bevenni. Jelenleg a gyógyszert 2-3 naponta egyszer adják be. Az injekció beadására szolgáló gyógyszer napi adagja 20 és 120 mg között változhat. Az alkalmazás gyakorisága napi 1-2 alkalommal.
A gyógyszerrel történő injekciós terápiát legfeljebb 10 napig végezzük, majd a beteg tablettákat kap, amíg az állapot stabilizálódik.
Annak ellenére, hogy a terhességet a hidroperikarditisz kialakulásának egyik kockázati tényezőjének tekintik, az orvosok nem javasolják a gyógyszer alkalmazását a terhesség első felében. A helyzet az, hogy a diuretikumok segítenek eltávolítani a szervezetből a káliumot, nátriumot, klórt és más, a szervezet számára szükséges elektrolitokat, ami negatívan befolyásolhatja a magzat fejlődését, amelynek fő rendszereinek kialakulása pontosan ebben az időszakban történik.
Tilos a gyógyszer alkalmazása káliumhiány esetén a szervezetben (hypokalemia), májkóma, veseelégtelenség kritikus stádiuma, húgyúti elzáródás (stenosis, urolithiasis stb.).
A gyógyszer szedése a következő kellemetlen tüneteket okozhatja: hányinger, hasmenés, vérnyomásesés, átmeneti halláskárosodás, a vesék kötőszövetének gyulladása. A folyadékvesztés szomjúságot, szédülést, izomgyengeséget és depressziót eredményez.
A diuretikus hatást a következő változások kísérhetik a szervezetben: a káliumszint csökkenése, a karbamid tartalmának növekedése a vérben (hiperurikémia), a vércukorszint emelkedése (hiperglikémia) stb.
Ha a szívburok gyulladásos folyamatáról beszélünk, amelynek eredményeként nagy mennyiségű váladék halmozódik fel az amnionzsák rétegei között, a dekongesztáns és antihisztamin terápiát gyulladáscsökkentő terápiával (NSAID-ok vagy kortikoszteroidok szedése) egészítik ki.
Ibuprofén
Nem szteroid gyulladáscsökkentő és reumaellenes gyógyszer, amely segít csökkenteni a lázat és a lázat (csökkenti a testhőmérsékletet), csökkenti a duzzanatot és a gyulladást, valamint enyhíti az enyhe és közepes fájdalmat. Ezek a hatások néha elegendőek a nem fertőző szívburok-gyulladás kezelésére.
A gyógyszer szájon át történő alkalmazásra szánt bevonatos tabletták és kapszulák formájában kapható. A gyógyszert étkezés után kell bevenni, hogy csökkentse az NSAID-ok gyomornyálkahártyára gyakorolt irritáló hatását.
Az Ibuprofen gyógyszert adagonként 1-3 tabletta mennyiségben írják fel. A gyógyszer bevételének gyakoriságát az orvos határozza meg, és általában napi 3-5 alkalommal van. 12 év alatti gyermekek esetében az adagot a gyermek testsúlykilogrammjánként 20 mg-ként számítják ki. Az adagot 3-4 egyenlő részre osztják, és a nap folyamán veszik be.
A gyógyszer maximális napi adagja felnőtteknek 8 db 300 mg-os tabletta, 12 év feletti gyermekeknek - 3 tabletta.
A gyógyszer alkalmazásának ellenjavallatai a következők: egyéni érzékenység a gyógyszerre vagy összetevőire, a gyomor-bél traktus fekélyes elváltozásainak akut stádiuma, a látóideg betegségei és bizonyos látáskárosodások, aszpirin asztma, májzsugorodás. A gyógyszer nem írható fel súlyos szívelégtelenség, tartós magas vérnyomás, hemofília, rossz véralvadás, leukopénia, vérzéses diatézis, halláskárosodás, vestibularis rendellenességek stb. esetén.
Gyermekek 6 éves kortól, terhes nők - a terhesség harmadik trimeszteréig szedhetik a tablettákat. A gyógyszer szoptatás alatti alkalmazásának lehetőségét meg kell beszélni az orvossal.
Óvatosan kell eljárni emelkedett bilirubinszint, máj- és veseelégtelenség, ismeretlen eredetű vérbetegségek és az emésztőrendszer gyulladásos patológiái esetén.
A gyógyszert a legtöbb beteg jól tolerálja. A mellékhatások ritkák. Általában hányinger, hányás, gyomorégés, gyomortáji kellemetlen érzés, diszpepsziás tünetek, fejfájás és szédülés formájában jelentkeznek. Ritka allergiás reakciókról is beszámoltak, különösen NSAID-okkal és acetilszalicilsavval szembeni intolerancia hátterében.
Sokkal ritkábban (egyes esetekben) halláscsökkenés, fülzúgás, duzzanat, megnövekedett vérnyomás (általában artériás magas vérnyomásban szenvedő betegeknél), alvászavarok, hyperhidrosis, duzzanat stb. fordul elő.
A kortikoszteroidok közül a prednizolont leggyakrabban a pericarditis kezelésében alkalmazzák.
Prednizolon
Gyulladáscsökkentő hormonális gyógyszer, amely egyidejűleg antihisztamin, antitoxikus és immunszuppresszív hatással rendelkezik, amelyek hozzájárulnak a gyulladásos tünetek és a fájdalom intenzitásának gyors csökkentéséhez. Elősegíti a vércukorszint és az inzulintermelés növekedését, serkenti a glükóz energiává alakítását.
A perikardiumban nagy mennyiségű folyadék képződését okozó különféle betegségek gyógyszere orális adagolásra, valamint injekció formájában (intramuszkuláris, intravénás, intraartikuláris injekciók) is felírható.
A gyógyszer hatékony dózisát az orvos határozza meg a patológia súlyosságától függően. A felnőttek napi adagja általában nem haladja meg a 60 mg-ot, 12 év feletti gyermekeknél - 50 mg, csecsemőknél - 25 mg. Súlyos vészhelyzet esetén ezek az adagok kissé magasabbak lehetnek, a gyógyszert lassan intravénásan vagy infúzióval (ritkábban intramuszkulárisan) adják be.
Általában egyszerre 30-60 mg prednizolont adnak be. Szükség esetén az eljárást fél óra elteltével megismételjük. Az intraartikuláris adagolás adagja az ízület méretétől függ.
A gyógyszer 6 év feletti betegek kezelésére szolgál. A gyógyszert nem írják fel túlérzékenység, fertőző és parazitafertőzések, beleértve a tuberkulózis és a HIV-fertőzés aktív stádiumát, egyes gyomor-bélrendszeri betegségek, artériás magas vérnyomás, dekompenzált szívelégtelenség vagy cukorbetegség, pajzsmirigyhormon-termelési zavarok, Itsenko-Cushing-kór esetén. A gyógyszer alkalmazása veszélyes súlyos máj- és vesebetegségekben, csontritkulásban, csökkent izomtónussal járó izomrendszeri betegségekben, aktív mentális betegségekben, elhízásban, gyermekbénulásban, epilepsziában, degeneratív látási patológiákban (szürkehályog, glaukóma).
A gyógyszert az oltás utáni időszakban nem alkalmazzák. A prednizolonnal történő kezelés az oltás után 2 héttel megengedett. Ha a vakcina beadása később szükséges, azt csak a kortikoszteroiddal végzett kezelés befejezése után 8 héttel lehet megtenni.
A közelmúltbeli miokardiális infarktus szintén ellenjavallat a gyógyszer szedésére.
Ami a mellékhatásokat illeti, azok főként a gyógyszerrel való hosszú távú kezelés során jelentkeznek. Az orvosok azonban általában megpróbálják a lehető legnagyobb mértékben lerövidíteni a kezelés időtartamát, amíg különféle szövődmények nem jelentkeznek.
A tény az, hogy a prednizolon képes kimosni a kalciumot a csontokból, megakadályozva annak felszívódását, és ennek következtében csontritkulás kialakulását. Gyermekkorban ez növekedési retardációként és csontgyengeségként jelentkezhet. Emellett hosszan tartó használat esetén izomgyengeség, a szív- és érrendszer különféle rendellenességei, megnövekedett szemnyomás, látóideg-károsodás, mellékvesekéreg-elégtelenség jelentkezhet, és görcsrohamokat is okozhat. A szteroid serkenti a sósav termelését, aminek következtében a gyomor savassága megnőhet, gyulladás és fekélyek megjelenésével a nyálkahártyán.
Parenterális adagolás esetén a prednizolon oldatot soha nem szabad ugyanabban a fecskendőben más gyógyszerekkel keverni.
Ha a pericarditis fertőző jellegű, vagy pontosabban, ha bakteriális fertőzés okozza, hatékony antibiotikumokat írnak fel.
Vankomicin
Az új antibiotikum-csoport egyik innovatív gyógyszere a glikopeptidek. Különlegessége, hogy a Gram-pozitív baktériumok túlnyomó többségében nincs rezisztencia a gyógyszerrel szemben, ami lehetővé teszi alkalmazását a kórokozó penicillinekkel és cefalosporinokkal szembeni rezisztenciája esetén, amelyeket általában bakteriális szívburok-gyulladás esetén írnak fel.
A liofilizátum formájában lévő vankomicint, amelyet később sóoldattal vagy ötszázalékos glükózoldattal a kívánt koncentrációra hígítanak, elsősorban csepegtetéssel adagolják. Lassú, egy órán át tartó beadás ajánlott. Az oldat koncentrációját általában 5 mg/milliliterben számolják, de mivel ödéma szindróma és nagy mennyiségű váladék esetén a szívburokban ajánlott a folyadék szervezetbe juttatását korlátozni, az oldat koncentrációja megduplázható. Ebben az esetben a gyógyszer beadásának sebessége állandó marad (10 mg/perc).
A gyógyszert az adagtól (0,5 vagy 1 g) függően 6 vagy 12 óránként kell beadni. A napi adag nem haladhatja meg a 2 g-ot.
1 hetesnél fiatalabb gyermekeknél a gyógyszer kezdeti dózisa 15 mg/testtömegkilogramm, majd az adagot 10 mg/testtömegkilogrammra csökkentik, és 12 óránként beadják. Egy hónapnál fiatalabb gyermekeknél az adag nem változik, de az injekciók közötti időköz 8 órára csökken.
Idősebb gyermekeknél a gyógyszert 6 óránként adják be, 10 mg/ttkg dózisban. Az oldat maximális koncentrációja 5 mg/ml.
A "vankomicin" nem orális adagolásra szánt. Ilyen formában nem szabadul fel a gyomor-bél traktusban felszívódó gyengeség miatt. Szükség esetén azonban a gyógyszert orálisan adagolják, a liofilizátumot a palackból 30 gramm vízzel hígítva.
Ebben a formában a gyógyszert naponta 3-4 alkalommal kell bevenni. A napi adag nem haladhatja meg a 2 grammot. Gyermekek egyszeri adagja 40 mg/kg a gyermek testsúlyának megfelelően. A gyermekek és felnőttek kezelésének időtartama nem haladja meg a 10 napot, de nem kevesebb, mint egy hét.
A gyógyszernek nagyon kevés ellenjavallata van. Nem írják fel egyéni antibiotikum-érzékenység esetén és a terhesség első trimeszterében. A terhesség 4. hónapjától kezdődően a gyógyszert szigorú javallatok szerint írják fel. A vankomicinnel történő kezelés alatt a szoptatást abba kell hagyni.
Ha a gyógyszert lassan, egy órán keresztül adják be, a mellékhatások általában nem alakulnak ki. A gyógyszer gyors beadása veszélyes állapotok kialakulásával jár: szívelégtelenség, anafilaxiás reakciók, összeomlás. Néha előfordulhatnak gyomor-bél traktusbeli reakciók, fülzúgás, átmeneti vagy visszafordíthatatlan halláskárosodás, ájulás, paresztézia, a vérösszetétel változása, izomgörcsök, hidegrázás stb. A nemkívánatos tünetek megjelenése a gyógyszer hosszú távú kezelésével vagy nagy dózisainak beadásával jár.
A perikardiumban lévő folyadék felhalmozódására szolgáló gyógyszerek kiválasztása teljes mértékben az orvos hatáskörébe tartozik, és az ilyen rendellenességet okozó patológia okától és jellegétől, a betegség súlyosságától és az egyidejűleg fennálló patológiáktól függ.
Népi gyógymódok
Meg kell jegyezni, hogy a szívburokgyulladás kezelésére hatékony népi receptek választéka nem túl nagy. Régóta bebizonyosodott, hogy a szívbetegségeket nem lehet kizárólag gyógynövényekkel és varázslatokkal gyógyítani, különösen, ha a betegség fertőző jellegéről van szó. A népi gyógymódok azonban segíthetnek az ödéma és a gyulladás kezelésében.
A szívburokgyulladás legnépszerűbb receptje a fiatal fenyőtűkből készült infúzió, amelynek nyugtató és antimikrobiális hatása van. Ez a recept hatékonyan enyhíti a szívburok gyulladását, és ezáltal csökkenti a benne lévő folyadék mennyiségét. Ez egy kiváló gyógymód a vírusos eredetű gyulladások kezelésére. Bakteriális exudatív szívburokgyulladás esetén is alkalmazható, de csak antibiotikumos kezelés kiegészítéseként.
Az infúzióhoz vegyünk 5 evőkanál zúzott tűlevelű tűlevelet, öntsünk rá fél liter forrásban lévő vizet, és tartsuk alacsony lángon 10 percig. Vegyük le a keveréket a tűzről, és tegyük meleg helyre 8 órára. Miután leszűrtük a „gyógyszert”, étkezés után vegyük be, naponta négyszer 100 g-ot. Ez erőt ad a szervezetnek ahhoz, hogy önállóan leküzdje a betegséget.
Kipróbálhatod diótinktúra készítését. 15 darab zúzott diót leöntünk egy üveg (0,5 l) vodkával, és 2 hétig áztatjuk. A kész tinktúrát reggeli és vacsora után 1 evőkanál (1,5 teáskanál) adagban vesszük be. Használat előtt a tinktúrát 1 pohár vízben kell hígítani.
A betegség tüneteinek enyhítésére jól alkalmazhatók a vízhajtó, nyugtató, gyulladáscsökkentő és erősítő hatású gyógynövényeket tartalmazó gyógynövényteák. Ilyen például a hársfavirág, a galagonya és a körömvirág, a kapormag, a zabszalma gyűjteménye. Egy teáskanálnyi teát öntsünk egy pohár forrásban lévő vízzel, és hagyjuk meleg helyen ázni 3 órán át. A kész gyógyszert a nap folyamán igyuk meg, 4 részre osztva. Az infúziót fél órával étkezés előtt vegyük be.
Vagy egy másik gyűjtemény, beleértve a galagonya- és kamillavirágot, valamint az anyavirágot és a szalmavirágot. Vegyünk 1,5 evőkanálnyit a gyűjteményből, öntsünk rá 1,5 csésze forrásban lévő vizet, és hagyjuk meleg helyen 7-8 órán át ázni. A leszűrt forrázatot naponta háromszor fél pohárral, étkezés után egy órával fogyasszuk.
Az olyan veszélyes és súlyos patológiák gyógynövényes kezelése, mint a szívburok vagy a szívhártyák gyulladása, nem tekinthető a kezelés fő módszerének, különösen a betegség akut stádiumában. A hagyományos orvoslás receptjeit akkor ajánljuk alkalmazni, amikor a betegség fő tünetei némileg enyhültek. Segítenek megelőzni a szívbetegségeket és erősíteni az immunrendszert is.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ]
Homeopátia
Úgy tűnik, hogy ha a szívburokgyulladás népi kezelése, amelynek jellemző tünete a 100 ml-es vagy annál nagyobb mennyiségű folyadék felhalmozódása a szívburokban, nem olyan hatékony, vajon a homeopátia változtathat-e a helyzeten, mivel készítményei is csak természetes összetevőket tartalmaznak, amelyeket nem tekintenek erős gyógyszereknek? Egyes homeopátiás orvosok azonban azt állítják, hogy a szívburokgyulladás homeopátiás szerekkel gyógyítható. Igaz, az ilyen kezelés hosszú távú és anyagilag költséges lesz, mivel a recept egyszerre több, korántsem olcsó homeopátiás gyógyszert is tartalmazhat.
A betegség kezdetén, a testhőmérséklet és a láz emelkedésével az Aconite gyógyszert írják fel. Olyan fájdalom esetén javallt, amely belégzéskor és mozgáskor fokozódik, és megakadályozza a beteg éjszakai pihenését. Száraz köhögés is előfordulhat. Gyakran az Aconite önmagában történő alkalmazása eltávolítja a szívburokgyulladás tüneteit, de néha a kezelést folytatni kell.
A Bryonia-t akkor írják fel, amikor a száraz szívburokgyulladás váladékossá válik. Súlyos szomjúság, súlyos szívfájdalom, ugató, rohamokban jelentkező köhögés és mélylégzés képtelensége esetén javallt.
A Kali carbonicumot akkor írják fel, ha az Aconite és a Bryonia hatástalanok, vagy ha késik az orvosi tanácsadás, ha a beteget szívfájdalom gyötri, megjelenik a halálfélelem, a pulzus gyenge és szabálytalan lesz, és hasi feszülés jelentkezik.
Ha a perikardiumban lévő folyadék lassan halmozódik fel, előnyben részesítik az Apis gyógyszert, amely hatékony az akut szívfájdalom esetén, amely melegségben, ritka vizelésben és szomjúság hiányában erősödik.
Amikor bizonyos mennyiségű váladék halmozódik fel a szívburok üregében, amelynek térfogata több napig nem csökkent, de gyakorlatilag nincs fájdalom vagy hőmérséklet, a Cantharis gyógyszer javallt. Az előző szerhez hasonlóan a ritka vizelés jellemző.
A Cantharist nem szabad súlyos szívfájdalom vagy tachycardia esetén bevenni.
Ha a kezelés nem hozta meg a kívánt eredményt, és a betegség tovább súlyosbodik, erősebb gyógyszereket írnak fel: Colchicum, Arsenicum album, Sulphur, Natrium myriaticum, Lycopodium, Tuberculinum. Ezek a gyógyszerek segítenek megtisztítani a szervezetet a méreganyagoktól, mozgósítani a belső erőit, lehetővé teszik az örökletes hajlam hatásainak csökkentését és a betegség kiújulásának megelőzését.
Krónikus szívburokgyulladás kezelésére homeopátiás orvos javasolhat olyan gyógyszereket, mint a Rhus toxicodendron, Ranucula bulbosa, Asterias tuberose, Calcium fluoricum, Silicea, Aurum.
A hatékony gyógyszereket és azok adagolását jelző kezelési tervet a homeopátiás orvos egyénileg dolgozza ki, a betegség tünetei és a beteg alkotmányos jellemzői alapján.
Megelőzés
A szívburokgyulladás megelőzése a szívburokban felhalmozódó váladék vagy nem gyulladásos folyadék által bonyolított patológiák megelőzéséből áll. Ez elsősorban az immunrendszer erősítését, a vírusos, bakteriális, gombás és parazita eredetű patológiák időben történő és teljes körű kezelését, az aktív, egészséges életmódot, amely elősegíti a szervezet szöveteinek anyagcseréjének normalizálódását, valamint a megfelelő, kiegyensúlyozott táplálkozást foglalja magában.
A szívburokban folyadék képződhet számos okból. Némelyik megelőzhető, mások rajtunk kívül álló okok miatt alakulhatnak ki. De mindenesetre a fent leírt megelőző intézkedések hosszú ideig segítenek megőrizni az egészséget, és ha nem sikerült elkerülni a szívburokgyulladás kialakulását (például traumás patológia vagy posztoperatív szövődmények esetén), az erős immunitással a betegség kezelése gyorsabb és könnyebb lesz, és a kiújulás valószínűsége rendkívül alacsony lesz.
Előrejelzés
Ha hidropericardiumról beszélünk, ennek a betegségnek a prognózisa általában kedvező. Nagyon ritkán vezet szívtamponádhoz, kivéve az előrehaladott eseteket, ha a pericardiumban lévő folyadék kritikus mennyiségben halmozódott fel.
Ami a perikarditisz más típusait illeti, minden a patológia okától és a kezelés időszerűségétől függ. A halálos kimenetel valószínűsége csak szívtamponád esetén magas. Megfelelő kezelés hiányában azonban az akut exudatív perikarditisz krónikus vagy konstriktív formába kerülhet, amelyben a szívizom struktúráinak mobilitása károsodik.
Ha a gyulladás a szívburokból a szívizomba terjed, nagy a pitvarfibrilláció és a tachycardia kialakulásának kockázata.

